1例改良负压封闭引流系统治疗腹部术后感染切口的护理体会
李 环,曾美红,闫文涛,葛军琴,李 争,胡明华
(皖南医学院弋矶山医院,安徽 芜湖 241000)
切口感染是外科手术常见的并发症,是指手术切口部位出现红肿、疼痛、渗液,撑开切口后见炎性液体溢出,与手术方式、手术时长、基础疾病是否使用抗菌药物有关[1]。文献报道中老年手术后切口感染率高达8.36%[2],严重影响患者的术后康复和预后,延长住院时间,给患者带来极大的痛苦。目前临床常见处理切口感染的方式包括开放引流、冲洗换药等方式。我科于2023年5月收治1例胃癌晚期伴幽门梗阻患者,并行腹腔镜下胃空肠吻合术及开腹胃切开探查术,术后第6天患者切口感染,红肿伴脓性分泌物,常规换药10 d后未见好转且局部裂开可见肠管裸露、腹壁空腔形成,经伤口造口门诊会诊采用自制负压封闭引流系统联合新型敷料管理伤口,疗效满意,伤口肉芽生长良好,详细护理过程报道如下。
1 病例介绍
患者男性,76岁,20 d前进食后出现呕吐,呕吐物为胃内容物,后逐渐出现哽噎感,胃镜提示胃占位,门诊以“胃占位”收治入院。既往脑梗病史,吸烟饮酒史。入院后完善相关检查后于2023年5月8日在全麻下行胃空肠吻合术(旁路)+腹腔镜检查,术后患者胃管无法拔出,胃镜显示胃管挂壁,遂于5月10日在全麻下行胃切开探查术,术后第6天患者腹部切口出现红肿渗液,考虑切口感染。予以常规换药后未见好转且腹壁全层裂开,剑突下可见肠管,切口左侧皮肤与腹壁分离,可见最大潜行深度12 cm,伤口下缘有一不规则裂隙,腹压增高时可膨起。6月1日请伤口护理门诊会诊后采用自制封闭式负压冲洗系统进行创面冲洗,经过3次共计10 d的封闭式负压冲洗后,伤口基底肉芽组织红润,剑突下裂口愈合,伤口下缘裂隙愈合,增高腹压时无膨起,遂改为普通换药,经过25 d的处理,患者切口愈合良好,考虑到患者肿瘤晚期,家属要求回家自行换药处理,出院时伤口大小9 cm×4 cm,无潜行无异味,基底红润,已达二期缝合标准。
2 护理
2.1 患者评估(1)全身评估:患者系胃癌晚期,连续两次手术打击以及肿瘤消耗性特点对患者机体造成极大创伤,导致患者出现活动无耐力、电解质紊乱、低蛋白血症、切口愈合不良感染等系列并发症,血清白蛋白水平最低为25.7 g/L,血红蛋白69 g/L,红细胞2.73×1012/L。
(2)心理、社会因素评估:二次手术、切口感染导致长达55 d的住院对患者及其家属带来较大心理负担,主要存在以下矛盾:家属对手术期望值较高与手术效果不理想之间的矛盾,肿瘤晚期生存期短暂与未愈合的切口导致无法出院回家间的矛盾。
(3)伤口评估:患者伤口位于腹部正中,大小为11 cm×3 cm×1 cm,3~6点钟方向潜行最大深度12 cm,剑突下空腔约1×1 cm可见蠕动肠管,伤口下缘有一不规则裂隙,腹压增高时可膨起。伤口床基底组织为100%黄色组织,有大量粘稠黄色样分泌物;伤口边缘:水肿;伤口周围皮肤:发红局部表皮黏胶撕脱伤;换药时伤口中度疼痛,疼痛评分[3]:3分(VRS);气味[4]:1级(进入病室即可闻到异味)。
(4)总体目标:控制感染,清除坏死组织,管理渗液,促进肉芽组织生长和上皮组织爬行,促进伤口愈合,减轻患者焦虑和疼痛,早日出院。

图1 首次伤口评估
2.2 治疗措施
2.2.1 自制负压封闭冲洗系统控制感染、管理渗液 5月10日行二次手术后第6天出现腹部切口红肿伴脓性分泌物,拆除缝线普通换药14 d伤口未见好转趋势,且腹壁全层裂开可见部分肠管暴露,局部切口处腹压增高时有疝出。考虑到伤口渗液量大,部分腹壁与肌层分离,为避免进一步损伤暴露的肠管及时吸收渗液,采用自制负压引流系统进行伤口冲洗(如图2)。具体方法:(1)16号一次性硅胶吸痰管根据伤口深度修剪侧吸孔,输液延长管头端置入吸痰管(长度不超过吸痰管头端),两管并行(缝线固定),为避免冲洗时对组织造成吸附伤,冲洗管采用磺胺嘧啶银水胶体油纱包裹(缝线固定)。(2)剑突下肠管暴露部位先使用磺胺嘧啶银水胶体油纱隔离以保护肠管,将制作好的冲洗管延切口及潜行方向交叉置入;(3)表面纱布覆盖,3M透明贴完全密闭,防漏膏垫衬导管,目的是预防器械压伤以及保持密闭性。(4)输液延长管端连接生理盐水,吸痰管接负压源,负压范围[8]10~20 kPa,动态调整冲洗液速度和负压大小。冲洗过程负压的维持非常必要,过大容易造成吸附伤,过小则达不到有效引流不利于控制感染,必须加强引流管护理。
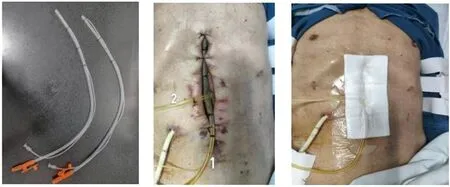
图2 自制负压冲洗系统
2.2.2 具体换药方法 患者6月1日开始进行负压封闭冲洗,生理盐水清洗创面后放置冲洗系统,根据引流液颜色调整冲洗速度。6月4日打开负压冲洗系统观察创面情况,创面基底可见红润肉芽组织,剑突下空腔缩小,下缘有一不规则裂隙,可见腹腔脏器随患者咳嗽时膨起。探查左侧腔隙较前张力升高,潜行缩小,表面皮肤发红,予以溃疡贴保护后继续予以负压冲洗,置管方式同前,管2置入深度较前缩小(图3)。

图3 溃疡贴保护周围皮肤
6月7日创面基底可见红润肉芽组织,剑突下空腔约棉签头大小,下缘不规则裂隙基本愈合,表皮红肿好转。处理措施:伤口基底银离子覆盖,撤除管2,放置管1后继续负压封闭冲洗。6月10日拆除残余缝线,生理盐水清洗伤口,创面基底可见肉芽组织红润部分水肿,剑突下空腔完全闭合,下缘不规则裂隙愈合,腹压增高未见膨起,左侧潜行未完全闭合,停止负压冲洗,改为普通换药每日一次。予以康复新液+浓钠湿敷,自制3M胶布拉合伤口,减轻切口张力,腹带加压二次固定。患者活动增加,焦虑情绪缓解(图4)。
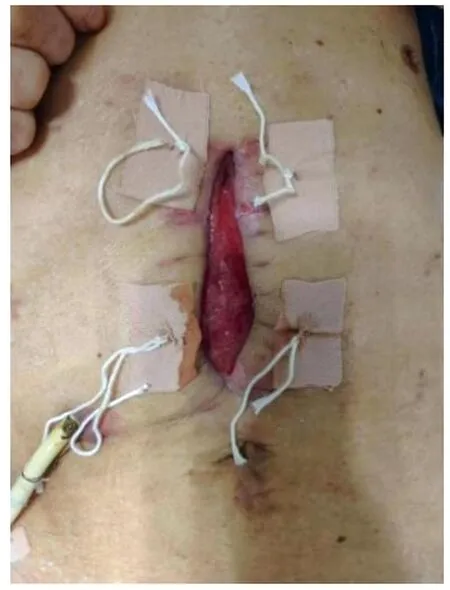
图4 自制3M胶布拉合切口

图5 出院时伤口情况
负压封闭冲洗系统拆除后可见切口渗液量少,肉芽红润,遂采用普通换药方式,每日一次,生理盐水清创,康复新液湿敷,表面纱布覆盖,伤口周围予以3M胶布减张拉合,腹带二次固定,患者每日可正常活动。考虑到患者肿瘤晚期,家属要求回家自行换药处理,于6月25日出院,此时伤口大小9 cm×4 cm,无潜行,基底红润,已达二期缝合标准。
2.2.3 其他处理措施 (1)全身因素治疗:对症治疗患者低蛋白血症、低钾血症,除静脉补充脂肪乳氨基酸混合物外,嘱患者进食蛋白粉制剂,保证高热量、高蛋白,高维生素饮食。采用负压冲洗过程中发现患者食欲低下,肉芽组织新鲜但生长缓慢,究其原因与患者情绪低落以及活动限制有关,调整冲洗时间,告知营养补充的重要性后患者依从性提高。
(2)心理、社会因素处理:患者焦虑伤口迟迟未愈,向患者讲解伤口愈合机制,告知伤口治疗方案,并以以往此类成功案例增强治疗信心。兼顾患者需求,使其能在治疗间歇期下床活动,每次换药时告知其伤口好转情况增加其信心。
3 讨论
负压封闭引流技术(vacuum sealing drainage,VSD)是一种通过覆盖生物材料及薄膜形成负压密闭腔隙,外接引流管吸引创面引流物的医疗技术。VSD 可促进湿性伤口愈合、有效管理渗出液、去除死腔和防止外部污染、通过促进局部血液循环加快愈合、有效减小组织张力,降低血管通透性,减轻创周水肿、促进创面血管内皮细胞和成纤维细胞增生[5]。目前广泛应用于创面修复科、皮肤科、普外科、骨科等科室的临床治疗,对糖尿病足、血管性溃疡、压疮、烧伤创面、难愈性创面、骨折术后、腹部感染切口等创面治疗疗效显著[5-6]。目前主流封闭式引流技术采用的VSD系统,价格昂贵,且更换敷料间隔时间长(5~7 d),不利于观察切口情况以及及时处理感染问题,反而会延长了愈合时间,增加医疗费用。已有研究者用由普通贴膜、吸痰管、输液器及纱布组合而成的简易VSD系统和常规VSD系统治疗腹部感染伤口,结果显示同等疗效下简易VSD具有更强的经济性[7]。
根据VSD治疗原理以及前期治疗经验,本案例运用湿性愈合理念,针对患者伤口感染严重渗液量大、肠管裸露、皮肤和腹壁分离等问题,采用自制封闭式负压冲洗系统管理创面,一能够及时冲走过多渗液,避免流入腹腔内,导致感染扩散。二是使用的含银敷料[8]兼具控制感染和保护裸露肠管双重作用,减少了换药频次,避免由于频繁换药干扰肉芽组织正常修复过程,也能减轻患者换药痛苦。三是可依据伤口需要及时拆除更换建简易冲洗系统,不会造成过重的经济负担。胡海涛[9]等人采用改良封闭式负压引流技术缩短更换敷料间隔时间为1~2 d,可及时再次清除切口内坏死筋膜或缝线,发现初次清创未发现的感染灶,冲洗液则每次使用双氧水和盐水流动性冲洗切口,降低切口内细菌量,效果显著。本案例中则采用磺胺嘧啶银水胶体油纱代替医用无菌海绵,并作为局部抗菌方法,冲洗液为生理盐水流动冲洗,换药间隔为3 d,治疗结果满意,总体治疗费用低,但未对银离子用于冲洗系统中的实际抑菌效果进行验证,或者联合双氧水、臭氧水或其他冲洗溶的方式更有利于加强冲洗效果,这一点在今后的研究中可设计实验验证,以便探索出能够兼顾疗效、经济、安全的冲洗方式。

