体外循环心脏手术治疗先天性心脏病患儿效果分析
李传在,陈宏伟,黄东娇
福建省泉州市第一医院心血管外科,福建泉州 362000
先天性心脏病是一种常见先天性疾病,发病率占新生婴儿的0.8%。在先天性心脏病的进展中,会出现肺部感染、心力衰竭、脑脓肿、肺动脉高压等严重并发症,危及患儿的生命安全[1]。目前,临床对于此类疾病患儿多予以外科手术矫治,常见术式为正中开胸手术,但其存在创伤大、术后易出现胸廓畸形等并发症[2]。为了减轻手术创伤,减少患儿痛苦,微创心脏手术应运而生,并得到了广泛应用。体外循环心脏手术是目前治疗先天性心脏病直视手术所必需的条件,通过体外循环机代替人体的心肺功能,保证重要脏器组织血供充足,减轻对脏器功能的损伤。在保证手术安全性和治疗效果的前提下,保持胸廓的原本结构,对先天性心脏病患儿采用微创小切口体外循环手术治疗成为医学领域的重要课题[3-4]。本文方便选取2020年9月—2022年8月福建省泉州市第一医院心血管外科收治的65例先天性心脏病患儿为研究对象,探讨不同术式应用的治疗效果,现报道如下。
1 资料与方法
1.1 一般资料
方便选取本院收治的65例先天性心脏病患儿为研究对象,采用随机数表法分为对照组和研究组。对照组33例中,女14例、男19例;年龄4个月~5岁,平均(2.94±0.31)岁;心功能分级:Ⅰ级20例,Ⅱ级13例。研究组32例中,女13例、男19例;年龄5个月~5岁,平均(2.99±0.29)岁;心功能分级:Ⅰ级19例,Ⅱ级13例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准(20201009031)。
1.2 纳入与排除标准
纳入标准:符合《内科学》[5]中关于先天性心脏病的诊断标准,经CT、心脏超声等检查确诊;年龄0~5岁;美国麻醉医师协会(American Society of Anesthesiologists, ASA)分级Ⅱ~Ⅲ级;无体外循环手术禁忌;了解本研究目的,并签订知情书。
排除标准:肝肾功能障碍患儿;严重营养不良患儿;合并哮喘、肺功能障碍患儿;伴感染性疾病等患儿。
1.3 方法
对照组采用正中开胸手术治疗。患儿取仰卧位,予全身麻醉后气管插管,右颈内静脉置入双腔管补液。正中心切开胸骨至剑突下缘,纵劈胸骨,在升主动脉相应部位插入主动脉管、灌注管,上下腔静脉和直头管相连,转机,浅低温下对主动脉进行阻断,行畸形部位矫治处理,术后关胸,钢丝固定胸骨。观察患儿体征,对手术部位行止痛、止血处理。
研究组采用微创小切口体外循环手术。患儿取仰卧位,予全身麻醉后气管插管,并垫高患儿右胸,在头架上固定右臂(外展)。于右侧腋窝下方到右侧乳头外侧行一斜向切口,长5~10 cm,在第4肋间入胸,注意保护乳内动脉、胸长神经。同时,在膈神经前方2 cm处切开心包(纵向),荷包缝合后股动脉插管,于上腔静脉邻近右心房处缝荷包线,随后静脉插管,行体外循环,维持灌注压60 mmHg。对上腔静脉、下腔静脉进行阻断后,将右心房切开、悬吊牵引线,使心内畸形充分暴露在外,矫正畸形,建立体外循环。
体外循环:使用MAQUET HL-20体外循环机,将全血和血浆、血安定、白蛋白作为预充液胶体,以乳酸林格式液为晶体液,保证晶体液渗透压接近生理值。根据患儿体质量确定预充量,<8 kg患儿300~600 mL,≥8 kg患儿500~800 mL。于主动脉阻断过程中使用非搏动灌注,流量80~120 mL/kg,红细胞压积0.2~0.25,平均动脉压40~60 mmHg,动脉血pH值7.35~7.45。取改良托马斯液心肌保护液20 mL/kg灌注于主动脉根部,每30 min追加10 mL/kg。手术过程中,结合手术时长酌情追加肝素(国药准字H12020505,规格:2 mL ∶ 125万单位)抗凝,维持全血凝固时间在480 s以上。停机后,取鱼精蛋白(国药准字H23021620,规格:5 mL ∶ 50 mg×5只/盒)中和肝素(肝素量 ∶ 鱼精蛋白量=1 ∶ 1.5)注入中心静脉,同时根据患儿的疾病特征,酌情使用正性肌力药(多巴胺、多巴酚叮胺、肾上腺素等)及血管扩展药(硝酸甘油等)等药物维持血压。
两组患儿均在术后转至ICU,监测体征变化、机械通气。
1.4 观察指标
比较两组手术治疗情况:手术时间、体外循环时间、主动脉阻断时间、ICU时间、住院时间。
比较两组并发症发生情况:心力衰竭、感染、肺动脉高压、细菌性内膜炎、认知功能损伤。
比较两组生活质量评分:使用SF-36健康调查量表(36-Item Short Form Health Survey Questionnaire, SF-36)评估,包括心理健康、生活功能、社会功能、活力、总体健康,每个条目分值0~100分,评分越低,生活质量越差。
1.5 统计方法
采用SPSS 26.0统计学软件进行数据处理,符合正态分布的计量资料(手术治疗情况、生活质量评分)以()表示,组间比较采用t检验;计数资料(并发症发生率)以例数(n)和率(%)表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿手术治疗情况比较
研究组患儿的手术时间、体外循环时间、主动脉阻断时间、ICU时间、住院时间均明显短于对照组,差异有统计学意义(P均<0.05)。见表1。
表1 两组患儿手术治疗情况比较()

表1 两组患儿手术治疗情况比较()
组别研究组(n=32)对照组(n=33)t值P值手术时间(min)100.21±1.01 108.03±0.89 12.702<0.001体外循环时间(min)49.01±0.42 50.89±0.51 16.196<0.001主动脉阻断时间(min)19.71±0.33 20.99±0.14 20.467<0.001 ICU时间(h)16.30±0.15 18.21±0.33 29.879<0.001住院时间(d)8.79±1.02 12.16±1.63 9.956<0.001
2.2 两组患儿并发症发生情况比较
研究组患儿术后并发症发生率为12.50%,明显低于对照组的33.33%,差异有统计学意义(P<0.05)。见表2。

表2 两组患儿并发症发生情况比较
2.3 两组患儿生活质量评分比较
随访1年的结果显示,研究组各项生活质量评分明显高于对照组,差异有统计学意义(P均<0.05)。见表3。
表3 两组患儿生活质量评分比较[(),分]
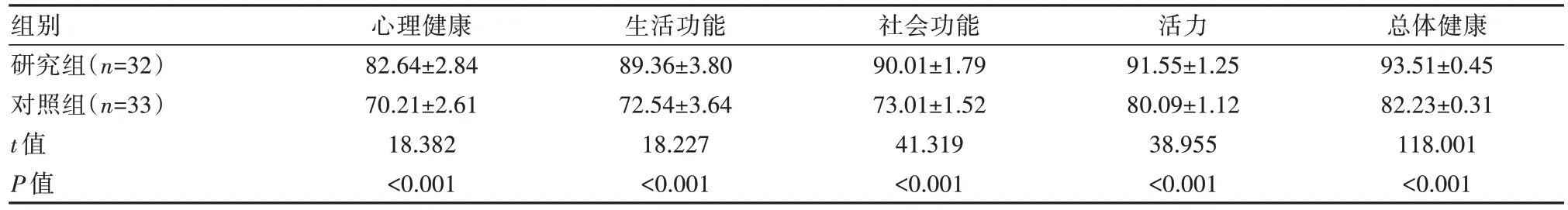
表3 两组患儿生活质量评分比较[(),分]
组别研究组(n=32)对照组(n=33)t值P值心理健康82.64±2.84 70.21±2.61 18.382<0.001生活功能89.36±3.80 72.54±3.64 18.227<0.001社会功能90.01±1.79 73.01±1.52 41.319<0.001活力91.55±1.25 80.09±1.12 38.955<0.001总体健康93.51±0.45 82.23±0.31 118.001<0.001
3 讨论
先天性心脏病是一种常见的先天性疾病,约占各种先天畸形的28%。研究表明,先天性心脏病的发病原因很多,其中遗传因素只占8%,92%由环境因素导致,如妊娠期服药、环境污染、感染病毒等,都会使胎儿心脏异常发育,特别是妊娠前3个月感染风疹病毒的女性,其孩子患上先天性心脏病的风险更高[6-7]。近年来,随着医疗技术水平的提升,先天性心脏病的确诊率得到显著提升,而随着体外循环技术的日益成熟,在心血管外科的应用越来越广泛,先天性心脏病患儿的病死率也得到了控制[8-9]。体外循环是目前治疗复杂性心脑血管疾病的常用手段,具有减少大脑氧耗、术野清晰、缺血耐受时间长等优势,但由于体外循环过程和人体正常的生理过程存在较大差异,容易损伤中枢神经系统,导致术后出现各种并发症[10-11]。因此,结合患儿情况选用合适的体外循环手术,成为临床目前重要的研究课题。
本研究对0~5岁的先天性心脏病患儿实行体外循环心脏手术,结果显示:研究组手术时间(100.21±1.01)min,体外循环时间(49.01±0.42)min,主动脉阻断时间(19.71±0.33)min均优于对照组的(108.03±0.89)、(50.89±0.51)、(20.99±0.14)min(P均<0.05)。在罗洪波等[12]报道中,小切口微创手术组手术时间、体外循环时间、主动脉阻断时间分别为(100.3±1.1)、(49.1±0.5)、(19.8±0.4)min,明显短于传统开胸手术组的(107.9±0.9)、(50.7±0.6)、(20.8±0.5)min(P均<0.05),与本研究结果基本一致,表明微创小切口体外循环手术的效果更佳。心内直视手术是治疗先天性心脏病患儿的主要手段,其中正中开胸手术可以清晰地显示心脏和大血管,但其存在很多弊端,会严重损害患儿身体,甚至造成大量出血,且体内钢丝还会感染胸骨,甚至需要移开胸骨,最严重的是持续破坏骨性胸廓,增加患儿的精神痛苦;手术切口会留下疤痕,影响患儿的美观度[13-14]。而微创小切口手术无需切断胸骨、肋骨,可以保持胸廓的整体性;术中出血量较少,无需输入异体血;切口长度短、隐蔽,不会影响美观度,可促进患儿术后尽早恢复,近期效果理想[15]。周君臣等[16]报告中,观察组并发症发生率为7.14%,低于对照组的23.81%(P<0.05),提示微创小切口手术可降低术后并发症的发生风险。本研究中,研究组术后并发症发生率为12.50%,明显低于对照组的33.33%(P<0.05),和周君臣等[16]报告结果相似。在微创小切口手术治疗中,使用聚丙烯关胸线持续缝合胸骨,虽然理论上该术式受力和开胸手术相比较差,但由于微创小切口手术能够完整的保留胸骨柄以及部分胸体,胸骨稳定性较好,因此患儿术后并发症少、预后水平高[17-18]。
综上所述,对先天性心脏病患儿行微创小切口体外循环手术治疗,可缩短手术时间和ICU停留时间,减少术后并发症,提高术后生活质量。

