基于沉浸式VR技术的下肢运动训练对脑卒中患者下肢功能的临床疗效
朱美丽,徐华静,温丽娜,王娇健,蒋松鹤
1.温州医科大学附属第二医院育英儿童医院 康复医学中心,浙江 温州 325027;2.永康市第一人民医院 康复医学科,浙江 金华 321300
脑卒中具有发病率高、死亡率高及致残率高的特点[1]。我国每年新发脑卒中患者约为340万[2],虽然随着溶栓、取栓、介入和开颅等技术的发展以及治疗药物和指南的不断更新,脑卒中患者的治疗效果大为改善,但幸存者仍存在不同程度的功能障碍。偏瘫是脑卒中所致的主要功能障碍之一。据统计,经过积极的临床和康复干预,脑卒中后60%~80%的患者能恢复步行能力,但大部分患者存在姿势步态异常,极少数患者才能恢复社区性步行,其日常生活能力和生活质量受到严重影响[3]。故对脑卒中偏瘫患者尽早进行下肢康复非常重要。目前,传统康复技术对人力和资源依赖度高,训练模式单一、过程单调重复,患者配合度差,治疗效率偏低[4]。
近年来,沉浸式虚拟现实技术(virtual reality,VR)在康复领域得到广泛应用,并展现出良好的安全性和有效性[5-6]。这种技术将使用者置身虚拟现实世界中,呈现自然交互、沉浸感强、趣味性高和即时反馈等优势,能显著提高用户的积极性和参与度。VR技术在改善脑卒中患者上肢运动功能方面的研究较多[7-8],但关于下肢康复的报道相对较少。因此,本研究利用沉浸式VR技术结合下肢运动训练对脑卒中偏瘫患者进行干预和治疗,探究其对下肢功能康复和生活质量的影响。
1 对象和方法
1.1 对象
选取2022年12月至2023年11月在永康市第一人民医院康复医学科接受住院康复治疗的初发脑卒中患者共60例,按照随机数字表法将患者分为对照组(30例)和VR组(30例)。①纳入标准:年龄20~70岁;符合2015年《中国脑血管病防治指南》所规定的诊断标准;头颅CT或MR检查显示有清晰的脑出血或脑梗死单侧病变;意识清楚,能够清晰表达自己的意思;首次发病,病程1~3个月,偏瘫侧下肢Brunnstrom分期评定≥II期,且下肢主要肌群肌张力评定≤2级(参考改良Ashworth肌张力量表);双眼视力或矫正视力≥1.0;参与者或家属知情并签署知情同意书。②排除标准:患有严重感染、肝肾疾病、精神病、尿毒症或恶性肿瘤的患者;患有器质性心脏病或心律失常的患者;患有影响步行能力的疾病,如下肢关节退行性变、下肢骨折、帕金森病或下肢静脉血栓无法康复的患者;符合上述排除标准中的任何一条都不能被纳入本研究。③脱落标准:无故中途要求退出研究的患者;在研究过程中病情恶化,无法继续参与实验的患者;在虚拟现实环境中出现严重不良反应,如头痛、头晕、恶心、不适或肢体疼痛等症状的患者;新发现符合病例排除标准的患者。本研究已通过永康市第一人民医院伦理委员会审查并获得批准(审查编号:ykrmyy-077)。
1.2 康复训练方法
所有患者均接受常规药物治疗及常规康复治疗。常规药物治疗包括脑梗死患者抗血小板聚集、抗动脉硬化稳定斑块、改善循环的药物,脑出血患者改善脑代谢的药物,以及慢性病如高血压、糖尿病的治疗。常规康复治疗包括电动起立床训练、针灸治疗、运动疗法和电疗。每个项目每天进行1次,每次20 min,每周5次,持续3周。①对照组:患者在进行以上常规康复治疗的同时,增加下肢运动训练。患者坐在轮椅或有靠背支撑的椅子上,根据患者下肢运动功能的情况,选择被动训练、助力训练和主动抗阻训练这三种模式。如果患者的偏瘫侧肢体没有主动运动能力,则选择被动运动模式;而如果患者能够主动运动,那么可以自动切换到助力训练模式或主动运动模式。训练速度的标准值设定为15次/min的节奏。在进行主动抗阻训练时,可以通过按钮调节阻力,范围从1~20。通常每天训练1次,每次20 min,每周5次,持续3周。如果患者的身体状况无法耐受,可以进行适当调整。在训练过程中,要求患者积极参与,避免让健肢完全代偿。专职治疗师会观察患者训练时的用力情况。②VR组:患者在接受常规康复治疗的同时,进行沉浸式VR结合的下肢运动训练。该VR系统采用计算机与HTC VIVE PRO 2.0套装(包括头戴式显示器、两个无线控制手柄和位置追踪器)组成。该系统由导师VR团队自主研发,患者戴上头戴式VR显示器后,周围的视觉环境被虚拟成大桥、登山的不同场景,患者进行下肢运动训练时通过绑在大腿上的控制手柄完成骑车过大桥和登山到古亭等相关场景任务,沉浸性及趣味性强,能提高患者主动参与的积极性。以上任务中涉及注意力、反应力、身体控制能力、协调性及认知等方面的训练。虚拟情景的运行速度可随下肢运动速度变化而调整。同时,可以通过同一WiFi与笔记本电脑连接,电脑屏幕实时显示患者所看到的画面,并可以通过屏幕系统同步调整。具体操作见图1。训练过程中,需注意患者的反应,如出现头晕、恶心、定向障碍等不适,及时停止训练,予以休息。

图1 患者VR训练中
1.3 观察指标
①采用下肢Fugl-Meyer运动功能量表(Fugl-Meyer assessment of the lower extremities,FMA-LE)评估下肢运动功能,包括下肢关节运动、反射、协调能力和运动速度等方面,共计17项指标,每项指标按照0分、1分、2分的分值进行评定,总分为34分,分值越高,表示下肢运动功能越好。②采用Berg平衡量表(Berg balance scale, BBS)评价平衡能力,由易到难分成14项,每一项分为5级(0,1,2,3,4分),总积分为56分,分数越高,说明平 衡功能越好。③应用功能性步行分级(functional ambulation category, FAC)评估步行能力,分为0-5 级,级别越高,说明步行能力越好。④应用 Barthel指数(Barthel index, BI)评估日常生活活动能力,从10个方面评估自理能力,满分100分,分数越高,说明日常生活活动能力越佳。
1.4 资料收集
科室成立脑卒中康复VR干预小组,包括1名康复医师、1名康复专科护士、2名康复治疗师。康复医师负责入组患者的筛查及研究对象的随机分组;康复专科护士负责BI评估,并监测患者生命体征,保证患者运动安全;1名不参与治疗的康复治疗师对患者训练前后进行下肢运动功能、步行能力、平衡能力(FMA-LE、FAC、BBS)的评估,另1名康复治疗师对入组患者进行下肢运动训练结合或不结合沉浸式VR技术。治疗师和护士对于患者分组情况均不知情,由康复医师在群里发布需要评估的患者名单,并单独告知参与治疗的治疗师需要使用沉浸式VR的患者名单。参与评估的治疗师及护士有康复资质,能熟练准确使用评估量表,保证评估的准确性和一致性。
1.5 统计学处理方法
采用SPSS25.0统计软件进行统计学分析。计量资料用±s表示。独立样本t检验用于比较两组间的差异;配对样本t检验用于比较同一组在训练前后的差异。计数资料用例数表示,采用χ2检验进行比较。P<0.05为差异有统计学意义。
2 结果
2.1 基线资料比较
本研究共纳入60例初发脑卒中患者,均顺利完成康复训练,未出现病例脱落现象,患者依从性良好。两组患者的性别、年龄、病程、卒中类型、卒中部位、偏瘫侧、Brunnstrom分期等一般资料比较差异均无统计学意义(P>0.05),两组患者数据具有可比性。见表1。
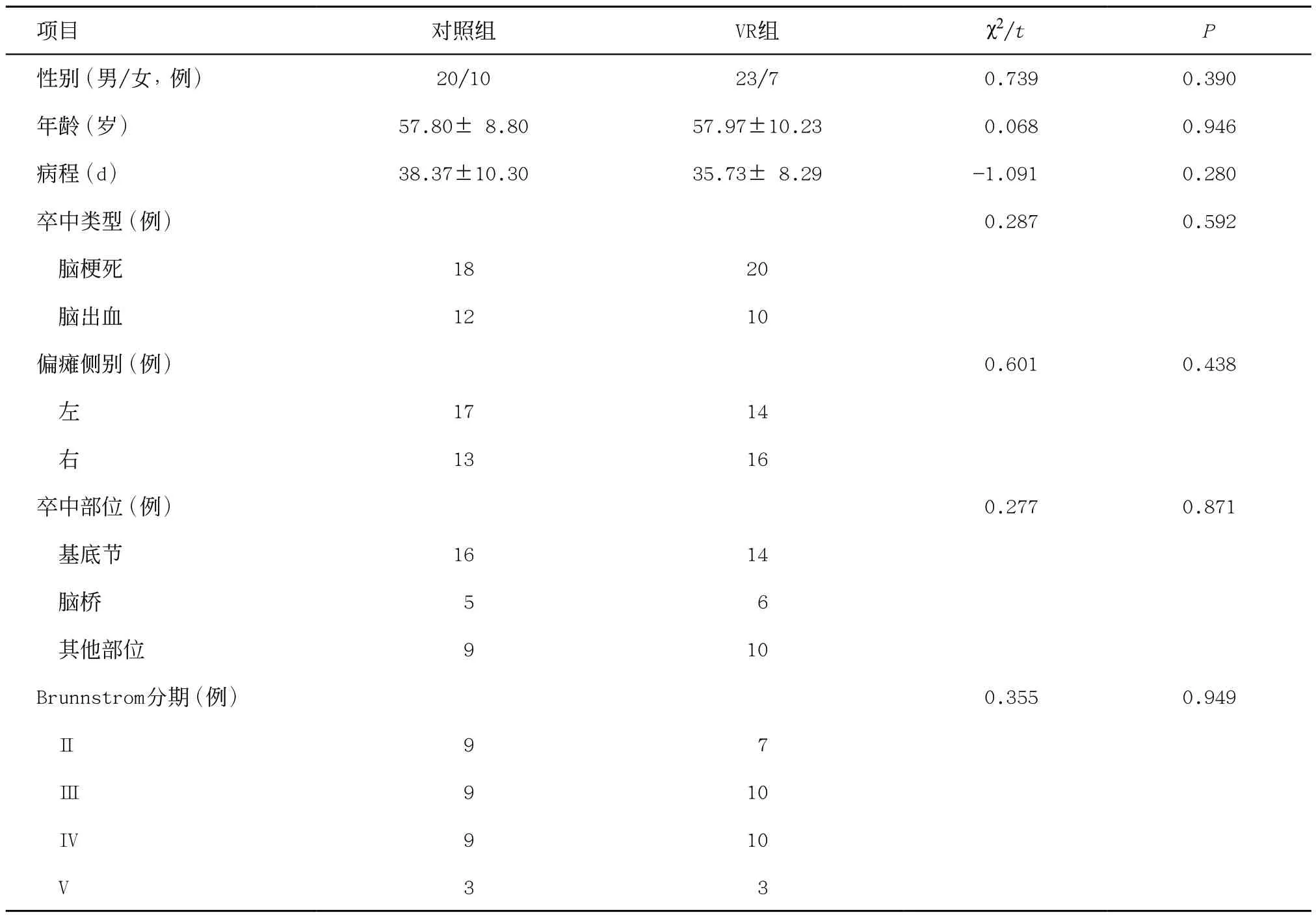
表1 两组患者一般资料比较(每组n=30)
2.2 两组患者干预前后各项评分比较
在进行训练前,两组患者的FMA-LE、BBS、FAC、BI评分比较显示,差异无统计学意义(P>0.05)。在接受3周的训练后,组内对比显示,两组患者的FMA-LE、BBS、FAC、BI评分都显著提升,差异均具有统计学意义(P<0.05)。而在组间比较中,治疗后的FMA-LE、BBS、FAC、BI评分显示,VR组相较于对照组有显著提升,差异有统计学意义(P<0.05)。见表2。

表2 两组患者训练前后的FMA-LE、BBS、FAC、BI比较(每组n=30,±s)
3 讨论
脑卒中后相应区域脑组织神经元损伤,引发患者运动功能等障碍,严重影响患者生活质量[9]。现代医学发现反复康复训练可以增强神经突触的作用和神经功能的可塑性,从而起到改善肢体功能等神经功能缺失的症状[10]。在探索和实践重复、密集、针对性、高强度的康复方式过程中,沉浸式VR训练方法逐渐兴起,并成为康复的有力工具[11-12]。VR技术最显著的优点是沉浸、交互和想象[13-17]。借助VR技术,参与者可以沉浸在逼真的虚拟环境中,感受到身临其境的体验,增强训练效果。他们可以与虚拟物体互动,如移动、触摸、操控等,并在这个过程中获得实时反馈,提升自己的反应速度和准确性。同时,VR技术也能激发参与者的想象力,创造出各种富有挑战性的训练场景,使训练过程更具乐趣和创新性。
本研究结果显示两组患者经康复治疗后,下肢功能FMA-LE、BBS、FAC评分较同组治疗前均有所提高,说明通过下肢重复性运动训练,患侧肌群力量得到加强,下肢运动功能、步行能力及平衡功能均得到不同程度的提高。在康复治疗后,VR组患者的评分均高于对照组,差异有统计学意义(P<0.05),提示在改善程度上VR组优于对照组。在康复治疗后,VR组患者BI评分较训练前及对照组有明显提高,差异有统计学意义(P<0.05),说明在下肢功能康复的同时日常生活能力及生活质量都得到明显改善。研究表明基于沉浸式VR康复系统的下肢运动训练相比单纯的下肢运动训练对脑卒中偏瘫患者下肢功能和生活质量的改善更为显著。在本研究中,相对于单纯的下肢运动训练,沉浸式VR系统能为患者提供多种感觉,如视、听、触、本体感觉等,让患者沉浸在游戏环境中,通过绑在大腿上的控制手柄在下肢运动时实现对游戏环境的反馈,增加了其对训练过程的兴趣。同时,在运动过程中实时给予患者直观的奖励使患者获得正反馈,愉悦的体验更激发患者康复的热情,从而提高了康复的依从性和主动性,促进脑卒中偏瘫患者的下肢功能和生活能力恢复。LEE等[18]在VR训练时发现,通过视觉、听觉和触觉的外周干预能强化感觉和运动系统,并向中枢系统输入刺激和正向反馈,提高大脑皮层的兴奋性,以情景互动式为主的视听觉体验能提高脑卒中患者训练的积极性,JIA[19]研究有同样发现。另外,研究证实沉浸式虚拟现实训练能够促进大脑皮层的激活及神经元重建,进而增强运动功能和提高平衡控制能力[20]。李爽等[21]对120例脑卒中偏瘫患者进行分组研究,试验组予沉浸式虚拟现实训练系统联合平衡训练,研究显示沉浸式虚拟现实训练能明显改善患者的下肢运动功能、平衡功能和日常生活能力。曹永生等[22]、黄燕珠等[23]的研究得出相同的结论。周雯露等[24]为评价沉浸式VR对脑卒中患者肢体功能的影响,对纳入的9篇文献,包括252例患者进行Meta分析,结果显示沉浸式VR能够显著改善脑卒中患者下肢运动功能、步态协调性及平衡功能,但在改善步态速度方面效果不明显。该结果与WANG等[25]、孔云等[26]的Meta分析结果相吻合。
综上所述,VR技术结合下肢运动训练,把患者的肢体功能训练与虚拟情景中的游戏相结合,实现以患者为中心,训练任务为导向,增加趣味性的同时提高了患者康复训练的积极性和主动性,通过反复训练促进大脑功能重塑,加速患者下肢功能的恢复,并提高了患者的日常生活活动能力和生活质量。因此,在临床中进一步推广VR技术的应用是值得考虑的。同时,因该研究样本量偏小、随访周期偏短、混杂因素多,可能对研究结果造成一定的偏倚。在今后研究中进一步增加样本量,并改进VR康复训练系统,丰富VR内涵,使其更人性化和个性化,使研究结果更加精准有效。

