MHC-Ⅱ联合MHC-Ⅰ免疫组化染色在特发性炎性肌病诊断中的应用价值探讨
朵建英, 邸 丽, 卢 岩, 王 敏, 黄 月, 朱文佳,文欣玫, 徐 敏, 陈 海, 笪宇威
特发性炎性肌病(idiopathic inflammatory myopathy,IIM)是一组以骨骼肌炎症浸润,伴全身多脏器受累为特征的难治性、异质性自身免疫性疾病,各组型临床症状存在差异,发病机制各异,治疗方法也不尽相同[1-2]。临床上常将IIM分为多发性肌炎(polymyositis,PM)、皮肌炎(dermatomyositis,DM)、坏死性自身免疫性肌病(necrotizing antoimmune myopathy,NAM)、散发性包涵体肌炎(sporadic inclusion body myositis,IBM)和重叠性肌炎(overlap myositis,OM)[1,3-4]。其中前4种分类在临床上应用最广,最后一种分类提出的时间较晚且定义尚存争议。本文主要对前4种分类进行研究。肌肉病理检查是IIM诊断、分型的重要依据[1,5-6]。目前,对各类型的IIM病理学特点主要以肌纤维组化染色、CD系列免疫组化染色及MHC-Ⅰ免疫组化染色进行鉴别[6]。主要组织相容性复合体(major histocompatibility complex,MHC)分为Ⅰ、Ⅱ、Ⅲ类分子,是一类细胞表面特异性蛋白,可以通过识别和清除外来及内在的抗原来参与和调控机体免疫应答[7]。2004年欧洲神经肌肉病中心已将MHC-Ⅰ免疫组化染色结果纳入PM的诊断标准[8],MHC-Ⅱ免疫组化染色在IIM病理检查中的作用也日益受到重视。本研究通过对临床诊断明确的不同类型IIM,以及非炎性肌病(non-inflammatory myopathy,NIM)患者的肌肉活检标本进行MHC-Ⅰ、MHC-Ⅱ免疫组化染色,分析不同类型IIM及NIM中MHC-Ⅱ和MHC-Ⅰ的表达差异,为将MHC-Ⅱ联合MHC-Ⅰ免疫组化染色纳入IIM诊断的常规实验室检查项目提供参考。
1 资料与方法
1.1临床资料及标本收集 收集2010年3月至2018年4月在首都医科大学宣武医院神经内科经肌肉活检保存的标本29份,并通过医院电子病历系统收集标本来源患者的临床资料。根据目前公认的IIM诊断和分类标准[1,3,9],挑选4种最有代表性的IIM(DM 5例,PM 5例,IBM 4例及NAM 5例)和2种NIM[肌营养不良(muscular dystrophy,MD)5例,dysferlinopathy肌病5例]。所有患者在入院时均签署肌肉活检知情同意书。本研究获得首都医科大学宣武医院伦理委员会批准(批号:临研审【2023】018号)。
1.2纳入与排除标准 纳入标准:(1)年龄13~80岁,性别不限;(2)IIM病例符合2004年国际疾病协作组提出的IIM诊断及分类标准[8];(3)NIM病例根据临床病理检查或基因检查确诊为MD或dysferlinopathy肌病。排除标准:合并硬皮病、系统性红斑狼疮等其他风湿病。
1.3检查方法
1.3.1 标本处理 患者活检标本组织经异戊烷预冷,液氮中冷冻固定,-80 ℃冰箱保存备用。
1.3.2 苏木精-伊红(hematoxylin-eosin,HE)染色 肌肉标本在-20 ℃冰冻切片机中切片,厚度8 μm,切片晾干后进行HE染色。切片在苏木素染色液(北京益利精细化学品有限公司)中浸染2 min后以流水冲洗10 min。伊红染色液(北京益利精细化学品有限公司)浸染1 min后以流水冲洗30 s。依次用75%、85%、95%及100%乙醇进行脱水处理。二甲苯透明化处理2次,5 min/次,中性树胶封片。
1.3.3 免疫组化染色 标本切片厚度6 μm,使用MHC-Ⅰ(Abcam)、MHC-Ⅱ(Abcam)、dysferlin(Abcam)三种抗体进行免疫组化染色,另设置正常对照。切片以无水乙醇在4 ℃下固定过夜,流水冲洗1 min,磷酸缓冲盐溶液(pH 7.3)清洗5 min。将MHC-Ⅰ、MHC-Ⅱ及dysferlin抗体用抗体稀释液(北京中杉金桥生物技术有限公司)按1∶200稀释后滴加在标本上,4 ℃孵育过夜,用磷酸缓冲盐溶液清洗3次,5 min/次。予通用型小鼠/兔IgG聚合物二抗(北京中杉金桥生物技术有限公司)室温孵育30 min,磷酸缓冲盐溶液清洗3次,5 min/次。予DAB(北京中杉金桥生物技术有限公司)显色处理30 s,苏木素复染2 min,用流水清洗10 min后予75%、85%、95%及100%乙醇依次脱水处理5 min,二甲苯透明化处理2次,5 min/次,中性树胶封片。MHC-Ⅰ及MHC-Ⅱ染色抗体阳性表达时肌纤维膜及炎性细胞浸润区域均可染成深棕色,抗体阴性时肌纤维没有特异性的着色。染色结果按照以下标准进行半定量评判[10]:(1)只有内皮细胞深染,记为“-”。(2)1%~10%深染的肌纤维,记为“+”。(3)11%~25%深染的肌纤维,记为“++”。(4)26%~50%深染的肌纤维,记为“+++”。(5)51%~100%深染的肌纤维,记为“++++”。在本研究中,免疫组化染色读片结果出现“+”“++”“+++”或“++++”时判定为阳性表达。
2 结果
2.129例患者的临床资料 19例IIM患者包括DM 5例,PM 5例,IBM 4例及NAM 5例,其中以四肢无力起病18例,以吞咽困难、言语不清起病1例。10例NIM患者包括MD 5例,dysferlinopathy肌病5例,其中以四肢无力起病9例,以行走不稳起病1例。在接受肌酸激酶检查16例IIM患者中有15例肌酸激酶水平异常升高,接受肌酸激酶检查的7例NIM患者肌酸激酶水平均异常升高。在行肌电图检查的15例IIM患者中有10例提示肌源性损害,行肌电图检查的7例NIM患者均提示肌源性损害,见表1。

表1 29例患者的临床资料
2.2IIM及NIM患者肌肉标本HE染色结果 IIM患者肌纤维可出现不同程度变性、坏死、再生,结缔组织有轻度至中度增生(见图1ⓐ~图1ⓓ),多数患者可见肌内膜、肌周膜和血管周围炎性细胞浸润(见图1ⓐ、图1ⓒ)。NIM部分患者肌纤维也可出现变性、坏死及再生(见图1ⓔ、图1ⓕ),但炎性细胞浸润较少。本研究19例IIM患者出现肌纤维变性、坏死18例(94.7%),肌纤维再生13例(68.4%),炎性细胞浸润13例(68.4%)。10例NIM患者出现肌纤维变性、坏死9例(90.0%),肌纤维再生5例(50.0%),炎性细胞浸润2例(20.0%),见表2。
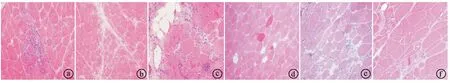
ⓐ~ⓓ为IIM患者肌肉标本HE染色结果。ⓐPM患者,肌纤维变性、坏死和再生,肌内衣可见炎性细胞大量浸润,可见炎性细胞侵入非坏死肌纤维;ⓑDM患者,个别肌纤维变性,肌纤维大小不等,萎缩的肌纤维呈圆形,呈束周萎缩;ⓒIBM患者,肌纤维变性、坏死和再生,结缔组织增生,肌束衣及肌内衣偶见灶样炎性细胞浸润;ⓓNAM患者,偶见变性、坏死和再生肌纤维。ⓔ、ⓕ为NIM患者肌肉标本HE染色结果。ⓔdysferlinopathy肌病患者,肌纤维大小不等,可见较多变性、坏死吞噬和再生肌纤维;ⓕMD患者,肌纤维大小不等,偶见变性、坏死和再生肌纤维,部分肌纤维内可见镶边空泡。
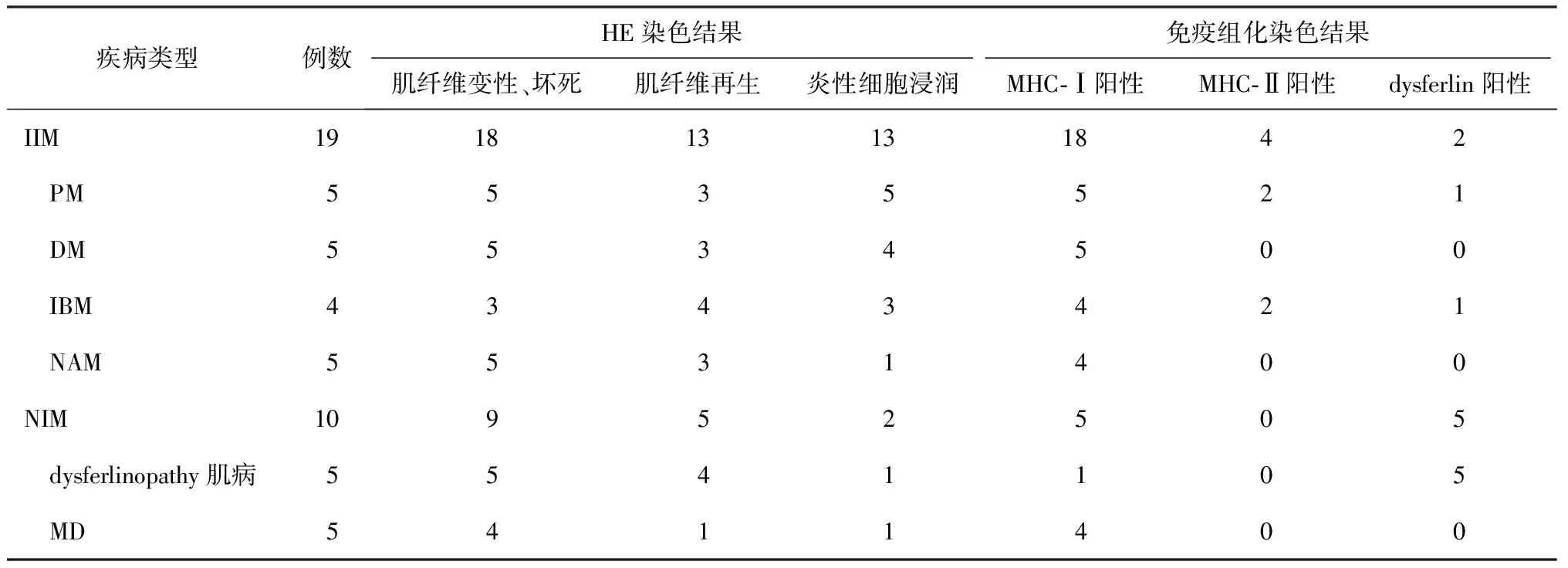
表2 IIM及NIM患者肌肉标本病理染色结果(n)
2.3 IIM及NIM患者肌肉标本免疫组化染色结果
PM患者MHC-Ⅰ及MHC-Ⅱ均在肌纤维膜及炎性细胞浸润区域阳性表达,见图2ⓑ、图2ⓒ。DM患者MHC-Ⅰ在肌纤维膜及束周部分阳性表达(见图2ⓔ),MHC-Ⅱ为阴性表达(见图2ⓕ)。IBM患者MHC-Ⅰ及MHC-Ⅱ均在肌纤维膜及炎性细胞浸润区域阳性表达,见图2ⓗ、图2ⓘ。NAM患者MHC-Ⅰ在肌纤维膜及束周部分阳性表达(见图),MHC-Ⅱ为阴性表达(见图)。dysferlinopathy肌病患者MHC-Ⅰ在肌纤维膜及束周部分阳性表达(见图3ⓑ),MHC-Ⅱ为阴性表达(见图3ⓒ)。MD患者MHC-Ⅰ在肌纤维膜阳性表达(见图3ⓔ),MHC-Ⅱ为阴性表达(见图3ⓕ)。IIM患者MHC-Ⅰ染色阳性率为94.7%(18/19),MHC-Ⅱ染色阳性率为21.1%(4/19);NIM患者MHC-Ⅰ染色阳性率为50.0%(5/10),MHC-Ⅱ染色阳性率为0.0%(0/10),见表2。
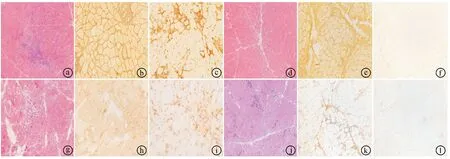
ⓐ~ⓒ为PM患者肌肉标本病理染色所见。ⓐHE染色可见肌纤维变性、坏死和再生,肌内衣可见多处大量炎性细胞灶样浸润;ⓑMHC-Ⅰ在肌纤维膜及炎性细胞浸润区域阳性表达(++++);ⓒMHC-Ⅱ在肌纤维膜及炎性细胞浸润区域阳性表达(+++)。ⓓ~ⓕ为DM患者肌肉标本病理染色所见。ⓓHE染色可见肌束内肌纤维大小不等,萎缩的肌纤维呈圆形,束周萎缩,个别肌纤维变性,未见坏死及再生;ⓔMHC-Ⅰ在肌纤维膜及束周部分阳性表达(+++);ⓕMHC-Ⅱ为阴性表达(-)。ⓖ~ⓘ为IBM患者肌肉标本病理染色所见。ⓖHE染色见肌纤维变性、坏死和再生,肌内衣可见炎性细胞浸润;ⓗMHC-Ⅰ在肌纤维膜及炎性细胞浸润区域阳性表达(+);ⓘMHC-Ⅱ在肌纤维膜及炎性细胞浸润区域阳性表达(++)。ⓙ为NAM患者肌肉标本病理染色所见。ⓙHE染色可见肌纤维变性、坏死和再生,肌束衣和肌内衣有炎性细胞浸润;MHC-Ⅰ在肌纤维膜及束周部分阳性表达(++);MHC-Ⅱ为阴性表达(-)。ⓑ、ⓒ、ⓔ、ⓕ放大倍数为×200,其余为×100。

ⓐ~ⓒ为dysferlinopathy肌病患者肌肉标本病理染色所见。ⓐHE染色可见肌纤维大小不等,变性、坏死和再生,可见肌分裂、核内移及炎性细胞浸润;ⓑMHC-Ⅰ在肌纤维膜及束周部分阳性表达(++);ⓒMHC-Ⅱ为阴性表达(-)。ⓓ~ⓕ为MD患者肌肉标本病理染色所见。ⓓHE染色可见变性、坏死和再生肌纤维,未见炎性细胞浸润;ⓔMHC-Ⅰ在肌纤维膜阳性表达(+++);ⓕMHC-Ⅱ为阴性表达(-)。
3 讨论
3.1IIM是一种可治性肌病,常与恶性肿瘤伴发。不同类型IIM与MD的临床表现不具有特异性,肌活检结果在IIM各组型中常有重叠,且伴有炎症的MD在肌活检时也有相似的形态学改变,很难与IIM区分,这在一定程度上干扰了IIM的临床诊断和治疗[10-13]。因此,寻找高特异度、高灵敏度的IIM诊断指标成为目前研究的热点。
3.2目前,国内外对MHC-Ⅰ在IIM中的表达研究较多[9,13-14],但关于MHC-Ⅱ在IIM中的研究较少。MHC-Ⅱ同样参与了T细胞活化及其介导的免疫反应过程,只是通路途径与MHC-Ⅰ有区别。MHC-Ⅰ能抑制自然杀伤(natural killer,NK)细胞和细胞毒性T淋巴细胞(cytotoxic T lymphocyte,CTL)的效应功能,具有免疫调节作用;MHC-Ⅱ提呈外源性抗原给辅助T细胞,使T细胞激活和分化,在诱导免疫应答中也起重要作用[15-16]。正常成年人的肌细胞膜MHC-Ⅰ表达水平较低,而在IIM患者上调表达,但差异未能显示出统计学意义[15]。本研究中,PM、DM、IBM及NAM患者的MHC-Ⅰ阳性率均在80.0%以上,而dysferlinopathy肌病患者的MHC-Ⅰ阳性率为20.0%。PM、IBM患者的MHC-Ⅱ阳性率分别为40.0%、50.0%,NIM患者MHC-Ⅱ呈阴性表达,这与相关研究结果相似[14,17],提示MHC-Ⅰ和MHC-Ⅱ在IIM和NIM患者间的表达均存在差异。
3.3MHC的表达与炎性细胞浸润无关[9],在局灶性炎症性肌病和广泛性炎症性肌病的肌纤维,均可在炎性细胞存在或缺失的情况下表达MHC-Ⅰ和MHC-Ⅱ抗原,提示MHC可能在IIM的发生、发展中发挥一定的作用,而不仅仅是局部炎症引起的表现[9,18-19]。本研究结果显示,在没有炎症浸润的情况下也可出现MHC-Ⅰ阳性表达,19例IIM组患者中,13例有炎性细胞浸润,18例MHC-Ⅰ阳性;10例NIM患者中,2例有炎性细胞浸润,5例MHC-Ⅰ阳性。两组MHC-Ⅰ阳性率均较炎性细胞浸润率高。而在炎性细胞浸润的病例中,MHC-Ⅱ也可是阴性。5例DM中有炎性细胞浸润4例,MHC-Ⅱ阳性0例;5例NAM中有炎性细胞浸润1例,MHC-Ⅱ阳性0例。这提示MHC-Ⅱ的表达除了与炎症相关,可能与结缔组织增生等肌纤维病理改变的程度有关[15]。
3.4MHC-Ⅰ过度表达可出现在所有类型的炎性肌病中,敏感性高,但也可出现在其他NIM和神经源性肌病中,对于IIM的诊断特异性不佳[14]。MHC-Ⅱ仅在MHC-Ⅰ阳性时少量表达,在IIM不同类型中表达有差异,特别是在IBM中表达率高[20],这对IBM的早期诊断有参考意义。Aouizerate等[21]研究显示,MHC-Ⅱ在IBM患者中的阳性率高达100.0%。本研究中IBM患者的MHC-Ⅱ阳性率为50.0%,在PM患者为40.0%,其余类型患者均未见阳性表达,提示MHC-Ⅱ检测对IBM及PM的诊断有参考价值。
3.5通过本研究我们看到IIM组及NIM组肌肉活检均可出现肌纤维变性、坏死和再生以及炎性细胞浸润的病理表现,仅依靠病理染色很难对不同类型的肌病进行辨别。但在临床上,识别IIM的类型非常重要,不是所有的IIM均对激素敏感,如IBM的临床表现缺乏特异性,常被误诊为PM、DM或进行性DM。糖皮质激素与免疫抑制剂治疗对IBM疗效不明显,需大剂量静脉注射免疫球蛋白以改善肌病症状。在NIM中MHC-Ⅱ低表达或不表达,这对于某些NIM的鉴别诊断有实际意义,如dysferlinopathy肌病在临床上容易被误诊为PM、NAM,延误治疗。在本研究中,dysferlinopathy肌病患者的MHC-Ⅱ染色均呈阴性表达,提示MHC-Ⅱ染色可能对dysferlinopathy肌病的早期诊断治疗提供帮助。
综上所述,本研究结果提示MHC可能为IIM发病及病理维持的潜在因素,MHC-Ⅱ联合MHC-Ⅰ免疫组化染色对IIM的诊断及类型鉴别有较好的临床应用价值,有助于及时诊断和治疗,改善患者预后。

