舒适护理在压缩性老年腰椎骨折术后患者护理中的作用
刘亚丽
(辽宁省朝阳市第二医院,辽宁 朝阳 122000)
脊柱腰椎部骨折中, 压缩性腰椎骨折具有多发性特点,好发于老年人群体,分析原因认为这与该群体人员躯体钙吸收能力逐渐变差, 致机体骨质疏松密切相关。 此类型骨折发生后,不仅会导致患者丧失正常活动能力,更会诱发严重性疼痛感,显著降低患者日常生活质量水平[1]。 当前医疗视域下,外科手术是治疗该疾病的最佳手段, 但考虑到压缩性腰椎骨折和手术的痛感较强烈,老年患者的承受能力较差,机体营养状况不佳等, 会促使患者因疼痛出现诸多问题,影响其术后康复。 鉴于此,较多医疗学者建议,在实施手术治疗的同时,可通过引入有效护理措施,来改善这一情况。 常规护理能给予老年患者一些帮助,但无法更好地降低VAS 评分。 为减轻术后疼痛,促进老年患者痊愈,对舒适护理与常规护理比较,发现舒适护理让术后VAS 评分持续下降, 老年患者术后状态更好[2-4]。 舒适护理重视术后疼痛感,利用多项措施改善患者身心,提高术后舒适感与生活质量,护理满意度更高。 所以,本次试验计入适量调研对象,主要探析外科手术治疗老年压缩性腰椎骨折后,实施舒适护理对缓解患者疼痛感的效果与积极影响。现报告如下。
1 临床资料
1.1 一般资料
选取2019 年6 月—2021 年6 月我院收治的62 例压缩性老年腰椎骨折术后患者为研究对象,随机均分为2 组,各31 例。 共有男34 例,女28 例。 参照组:男16 例(51.61%),女15 例(48.39%);年龄60~87 岁,平均年龄(73.52±3.21)岁;损伤原因:跌倒11 例(35.48%),车祸8 例(25.81%),外物击打7 例(22.58%), 其他5 例 (16.13%)。 观察组: 男18 例(58.06%),女13 例(41.94%);年龄56~88 岁,平均年龄 (72.48±3.86) 岁; 损伤原因: 跌倒13 例(41.94%), 车祸10 例 (32.26%), 外物击打5 例(16.13%),其他3 例(9.68%)。 2 组一般资料比较,差异无统计学意义(P>0.05)。本次研究由院医学伦理委员会批准,患者及家属已签知情同意书。
(1)纳入标准:完善检查,确诊为压缩性腰椎骨折;意识清晰,生命体征稳定;具备良好阅读、理解、认知能力;一般资料内容齐全,无缺损。
(2)排除标准:合并凝血障碍;合并恶性肿瘤;合并认知、神志障碍。
1.2 方法
1.2.1 参照组
参照组予常规护理。 内容如下:(1)简单化讲解住院须知,告知患者、家属住院日常所需物品。 (2)入院初期,基于4 次/d 的频率下,监测患者机体温度、脉搏与呼吸,持续监测3 d 后,更改监测频率为2 次/d,若患者存在发热迹象, 则基于6 次/d 的频率下进行监测。(3)入院24 h 内,采集患者大小便,完善常规检验。 (4)实施分级护理,根据患者实际病况予以其针对性护理干预。 (5)按常规协助老年患者调整体位、按揉身体。 (6)遵医嘱用药、镇痛,加强对患者用药后反应的观察。 (7)指导患者合理饮食,叮嘱其他注意事项。 (8)重视病房巡视,予以患者心理干预,落实病房卫生清洁工作,完善晨晚间护理服务。
1.2.2 观察组
观察组予舒适护理。 (1)心理舒适:①在老年患者清醒后尽快介入,耐心安抚,避免术后惊恐、乱动;②结合专业知识,让老年患者了解现状,重视术后休养;③与老年患者接触时,要保持温柔、耐心等,多向其传递正能量,用积极的态度引导老年患者,鼓励其正确养护身体,正确看待术后疼痛,主动分散在疼痛上的注意力。 (2)环境舒适:①尽量维护病房安静,让老年患者在病房中足够舒适;②掌控好病房温度、湿度、光线等,减少老年患者体感不适;③安排好每日通风、清洁时间,维持好病房无菌性和空气质量,避免冷空气引发机体不适。 (3)机体舒适:①为每位老年患者提供硬板床,并联合家属按时调整体位、更换衣物、被褥等,防止压疮;②必要时遵医嘱引入按摩、针灸,促进血液循环,减轻机体疼痛感;③利用视觉模拟评分(VAS)在不同时间精准评估术后疼痛感,及时干预;当VAS 评分在0~3 分时代表疼痛感略轻,可以忍耐,此时用冰块镇痛或播放轻音乐、短视频等;若评分在4~6 分,则疼痛较重,需遵医嘱用药干预,并联合家属多与老年患者交流,协助按揉身体等;当评分在7 分及以上时,需遵医嘱静脉滴注镇痛药物,并积极寻找引发疼痛的原因,及时处理,避免感染、炎症、心肺疾病等。 ④所有操作都尽量轻柔,并耐心为老年患者和家属讲解, 提高依从性, 减少操作损伤;⑤引导、纠正患者存在的不良行为习惯,告知患者抽烟、 饮酒对疾病存在危害与影响, 引导患者戒烟、戒酒;加强患者日常饮食管理,纠正其膳食中存在的错误行为与不良习惯,帮助患者形成健康饮食、生活习惯。 (4)并发症预防:①脊髓损伤多伴随压缩性腰椎骨折发生,大多患者多因为存在这一情况,导致无法顺利排便和排尿,因而,日常护理人员需要予以患者帮助,以促使患者顺利排便和排尿;②若患者有留置导尿管,需贯彻落实无菌操作原则,并且应用双腔气囊导尿管, 基于1 次/d 的频率下更换引流袋;基于2次/d 的频率下清洁会阴,具体可使用碘伏进行清洁。 待患者病情与机体各项指标稳定后,则可以指导患者展开膀胱功能训练;尿管夹闭达3 h 或4 h 后,可开放1 次;③术后由于需要长时间卧床修休养,所以患者有较大几率会发生压疮、肺部感染以及深静脉血栓等并发症,促使生活质量大大降低,延长疾病康复周期。 为避免上述情况的发生,护理人员应积极做好应对管理。 如深静脉血栓预防,待患者术后恢复到一定标准后,尽早鼓励并协助患者活动下肢,且适当抬高下肢角度,指导患者正确咳嗽和深呼吸;基于2~3 次/d 的频率下,使用温水为患者擦拭躯体,以促进患者机体血液循环;在此过程中,还可配合肢体按摩,以更好地预防深静脉血栓,减少患者伴发心血管疾病的风险。 肺部感染预防,适时叮嘱患者增减衣物,防止患者因为着凉感冒,而诱发呼吸道感染;同时,指导患者展开深呼吸和扩胸运动,以促使患者有效咳嗽、咳痰;必要时,可经雾化吸入协助患者排痰;另外,做好患者口腔卫生管理,积极预防误吸。 压疮预防,每间隔2 h,指导并协助患者翻身,注意翻身时,叮嘱患者采用“一字翻身法”,即头、身体和腿部保持一条直线; 做好患者骨突部位管理, 可使用棉圈、气垫等物品垫在患者骨突部位,防止受压;加强患者骨突部位观察,局部按摩易受压部位,改善该部位的血液循环;及时更换床单被褥,保持床铺平整;使用翻身卡,规范交接班;告知患者注意补充营养,进一步强化机体抵抗力。 (5)康复护理:为患者拟定个体化康复训练方案,并基于循序渐进原则下,在术后适当时刻指导患者展开锻炼;譬如术后3 d,指导患者展开关节屈伸运动、双腿抬高运动等;之后,可逐渐指导患者开展腰背部肌肉锻炼等。
1.3 评价指标
统计并比较2 组术后12、24、48、72 h 的VAS 评分(0~10 分,分数越高则表示疼痛程度越严重)。观察、记录2 组术后第1、2天的镇痛药物应用情况。 用SAS(焦虑自评量表)、SDS(抑郁自评量表)评估、比较2组护理前后的心理状态,评分0~100,分数越高提示心理状态越差。 应用Barthel 指数(BI),评定、比较2组术前、术后的生活质量,评分0~100,分数越高提示BI 越好。 用护理满意度评估表做满意、基本满意、不满意评分,统计出相应例数,总体满意率=(满意+基本满意)/总例数×100%[5]。
1.4 统计学分析
应用SPSS 20.0 统计学软件进行数据分析,计数资料采用(n,%)描述,组间比较采用χ2检验;计量资料采用(±s)描述,组间比较采用独立样本t检验,检验水准α=0.05,P<0.05 为差异有统计学意义。
2 结果
2.1 2 组术后VAS 评分对比
护理后,观察组比参照组的VAS 评分更低,数据下降明显,差异有统计学意义(P<0.05)。 见表1。
表1 2 组术后VAS 评分对比(±s,分)
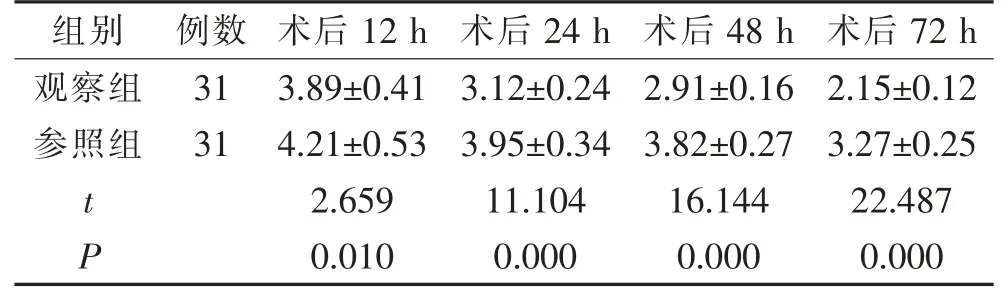
表1 2 组术后VAS 评分对比(±s,分)
?
2.2 2 组术后镇痛药物应用情况对比
术后第1、2 天, 观察组镇痛药物应用剂量均少于参照组,组间差异有统计学意义(P<0.05)。 见表2。
表2 2 组术后镇痛药物应用情况对比(±s,mg)

表2 2 组术后镇痛药物应用情况对比(±s,mg)
?
2.3 2 组护理前后心理状态评分对比
护理后,观察组SAS、SDS 评分均低于参照组,数据下降明显,组间差异有统计学意义(P<0.05)。 见表3。
表3 2 组护理前后心理状态评分对比(±s,分)

表3 2 组护理前后心理状态评分对比(±s,分)
?
2.4 2 组术前、术后BI 评分对比
术前,2 组BI 评分对比,差异无统计学意义(P>0.05);术后,观察组BI 评分高于参照组,数据上升明显,差异有统计学意义(P<0.05)。 见表4。
表4 2 组术前、术后BI 评分对比(±s,分)
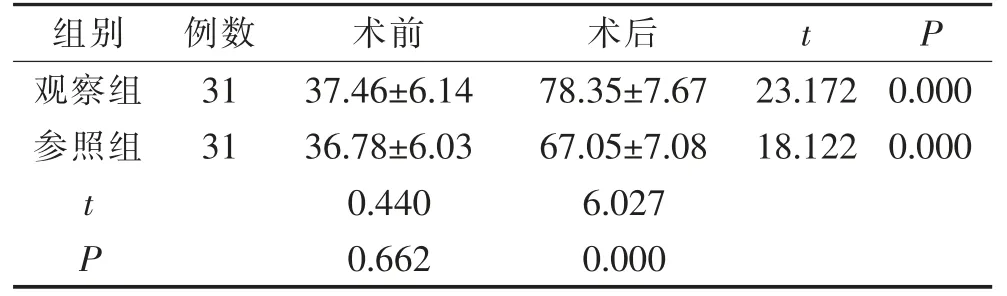
表4 2 组术前、术后BI 评分对比(±s,分)
?
2.5 2 组护理满意度对比
观察组比参照组的护理满意度高, 差异有统计学意义(P<0.05)。 见表5。

表5 2 组护理满意度对比(n,%)
3 讨论
所谓压缩性腰椎骨折, 具体指的是个体腰部椎体前柱(前半部分)因为前屈伤力出现压缩,腰部椎体后柱(后半部位)正常;少数患者会在上述情况基础下,伴随牵拉性损伤。 此类骨折较为常见,老年人为主要患病群体,多数骨折较为稳定,经保守治疗即可获得痊愈,具体为躺在硬板床上制动,使用软垫垫在患者受伤部位,指导患者后伸腰背,以此达到促进康复的目的。 当然,为了加快患者康复,临床还会在患者达到一定恢复标准下, 指导患者及时开展康复锻炼。 创伤是导致老年患者发生压缩性腰椎骨折的主要因素,极少数患者可能因骨质疏松患病;相对于前者,后者病情较轻,多表现为应力骨折;前者则属于病理骨折,主要因患者腰椎骨被侵犯所引起[6]。 一般情况下, 大多患者骨折损伤普遍发生在上腰段与下胸段,且患者大多存在背部疼痛的情况,活动严重受限,无法正常站立和行走。 部分病情较为严重的患者, 还可伴随韧带损伤或局部畸形、 肿胀瘀斑等情况。 通常,压缩性腰椎骨折患者多存在压痛,无法活动腰椎的情况,但骨折大多稳定,很少有患者出现脊髓损伤并且因此瘫痪的情况[7]。
单纯性的压缩性腰椎骨折,未伴随神经损伤,即提示患者骨折稳定;反之,若患者在腰椎压缩性骨折的基础上,还伴随椎弓张力性损伤,则提示患者为不稳定性骨折,临床上,少数不稳定骨折患者无法经保守治疗治愈,需接受外科手术治疗,如切开复位内固定术;较多实践表明,该术式治疗压缩性腰椎骨折有较好效果,但术后存在明显疼痛感,患者经常会因疼痛引发多种不适,对老年患者术后休养不利。 常规护理对术后疼痛的干预力不大, 术后养护进展不太顺利。 舒适护理较重视术后疼痛,用多项措施尽力减轻术后疼痛感,可为老年患者康复提供更多帮助[8]。 研究对比两种护理,发现舒适护理能降低VAS 评分,提高患者身心舒适度。 舒适护理于20 世纪90 年代首次提出,不同于既往的传统护理,该护理模式十分重视患者的感受与体验, 不仅主张护理工作的执行遵循“以患者为本”的理念,更主张从心理、环境、机体三个方面干预老年患者, 所有措施都尽力消除疼痛感,保障机体稳定性。 其护理工作的实施没有具体标准与框架,但整体上来讲,都以加快患者术后康复进程为目的,然后以此为核心,根据患者身心需求,拓展护理内容与层面,对患者实施全面、舒适且优质的护理服务。
在术后VAS 评分中能看到观察组VAS 评分下降幅度较大,能展现出舒适护理的影响力。 术后无较大疼痛感,能保障机体稳定运转,减少其他问题。 最常见的脏器功能变差、血栓等较少出现,老年患者能平安出院[9]。 舒适护理重视老年患者身心状态,采用措施持续干预,减少消极因素对术后养护的影响。 家属也能协助护理,更好地照顾老年患者,增加术后养护的温馨程度,更好地减轻疼痛。 护理人员的工作态度、积极性变高,能正向引导老年患者,尽量多地传递健康知识,减少术后暴躁、疼痛难忍等情况。
舒适护理能尽快化解老年患者的身心问题,辅助术后恢复, 其护理效力更强, 能持续影响老年患者,改变不良习惯。 老年患者能主动转移注意力,尽量配合护理,肌肉、神经等紧张程度变低,腰椎处的血液流动性等能尽快恢复,可缩短术后恢复时间。 舒适护理能让老年患者在尽量愉快、 舒适的状态下好转,改变老年患者和家属对护理的印象,提高护理满意度。 影响护理的因素变少,能大幅度降低术后疼痛感,凸显护理价值。
舒适护理能从多个角度减少术后疼痛感, 用心安抚老年患者,维持好身心状态。 在减弱术后疼痛感的同时,还能预防水肿、肌肉疲劳等,降低疼痛影响力,促进腰椎功能恢复。 护理人员能结合术后情况,为老年患者提供需要的帮助,护患默契度较高,能得到老年患者的认可。 舒适护理能做到不需语言沟通,就做出符合老年患者心意的事情, 护理理解能力和执行力变强,更适合在压缩性腰椎骨折术后使用。 护理人员照顾好老年患者,从而减轻其术后疼痛感,能尽量多地规避不良情况。 疼痛感会引发神经兴奋、血压等指标波动,对血管功能、脏器运转造成影响,舒适护理在老年患者清醒后尽快介入, 用积极的方式引导术后养护, 可提高老年患者的精神状态和机体感受[10]。护理人员懂得关爱、保护老年患者,家属和老年患者更理解护理人员,相互间能和谐相处,从而更好地控制术后疼痛感。 舒适护理能科学地削弱术后疼痛感,如安排好冰块镇痛、药物镇痛等,灵活处理术后疼痛感,减少刺激机体的因素。 舒适护理还能寻求引发疼痛的原因,提高护理强度和针对性,让老年患者术后更安全。 经此可见,护理后,观察组的术后VAS 评分、术后镇痛药物应用、心理状态、生活质量以及护理满意度指标均比参照组更好, 差异有统计学意义(P<0.05)。这说明舒适护理能持续降低术后疼痛感,减少患者镇痛药物应用剂量,有效改善患者心态与术后生活质量,能保护好老年患者,显著提高患者对护理服务的满意度。
综上所述,舒适护理更重视术后疼痛,尽量保障老年患者的舒适感,护理效力更大。

