益气温阳利水方治疗阳虚水泛型慢性心力衰竭的临床效果
刘丽梅,李浅予,姜浩,王昭,祁雪婷
慢性心力衰竭是一种以心脏结构和功能异常为主的心脏疾病,是一种复杂的多种心血管疾病形成的严重阶段和终末阶段,其5年生存率不足50%[1-2]。西医在慢性心力衰竭的治疗中以强心、利尿、扩管、抑制心室重构、控制心室率以及改善心肌代谢等治疗为主,患者通常需长期用药,药物的不良反应以及远期疗效有限。中药汤剂在慢性心力衰竭患者中的辅助治疗为改善患者的预后提供新的可能。慢性心力衰竭属于中医“心衰病”范畴,与“心悸”“水肿”“喘证”“痰饮”等相关,与心、肾两脏密切相关,心火不能温肾,肾水不能上荣于心,导致心肾不交,同时心气亏虚不能推动血液运行,肾阳之气亏虚不能促进膀胱气化及水液运行,出现水液运行障碍,出现心力衰竭病理状态[3]。基于“水火相济”理论,笔者采用益气温阳利水方治疗阳虚水泛型慢性心力衰竭,临床效果显著。为进一步探讨此法对慢性心力衰竭的影响,现将临床研究方法与结果总结报道如下。
1 资料与方法
1.1 临床资料 选取2021年3月—2023年9月银川市中医医院收治的慢性心力衰竭患者90例,采用随机数字表法分为观察组和对照组,各45例。观察组男24例,女21例;平均年龄(61.42±5.36)岁;平均病程(7.35±1.79)年;原发病:高血压30例,冠心病35例,扩张型心肌病6例,瓣膜性心脏病8例,肺心病12例;心功能分级:Ⅱ级14例,Ⅲ级20例,Ⅳ级11例。对照组男23例,女22例;平均年龄(62.41±5.48)岁;平均病程(7.16±1.84)年;原发病:高血压33例,冠心病37例,扩张型心肌病5例,瓣膜性心脏病6例,肺心病10例;心功能分级:Ⅱ级16例,Ⅲ级19例,Ⅳ级10例。2组患者临床资料比较差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会核准开展,患者及家属已知晓研究内容并签署知情同意书。
1.2 病例选择标准 纳入标准:符合慢性心力衰竭诊断标准《中国心力衰竭诊断和治疗指南2018》[4];符合中医阳虚水泛证辨证标准,参照《慢性心力衰竭中医诊疗专家共识》[5]相关内容制定:(1)主症:气短、喘息、乏力、心悸、咳嗽/咯痰、胸满/腹胀、面浮/肢肿、小便不利。(2)次症:①怕冷和(或)喜温;②胃脘、腹、腰及肢体冷感;③冷汗出;④面色、口唇紫暗。舌脉:舌质紫暗(或有瘀斑、瘀点或舌下脉络迂曲青紫),舌体胖大,或有齿痕,脉细、沉、迟无力。以上具备主症2项,次症2项,结合舌脉即可。患者神志清,语言沟通正常,依从性高。排除标准:(1)首诊急性心力衰竭发作期患者;(2)有下列疾病之一者:急性冠脉综合征、低血压(收缩压<90 mmHg)、心源性休克、药物难以控制的高血压[收缩压≥180 mmHg和(或)舒张压≥110 mmHg]、Ⅱ度Ⅱ型以上窦房或房室传导阻滞未置入起搏器治疗、难以控制的恶性心律失常、心肌炎、肺动脉栓塞、近6个月内脑卒中者;(3)近2个月内计划行血运重建术或心脏再同步化治疗的患者;(4)肝功能丙氨酸氨基转移酶>3倍ULN(正常值上限)者;(5)血清肌酐>2倍ULN(正常值上限)者;(6)合并甲状腺功能亢进等严重内分泌系统疾病者;(7)血红蛋白≤90 g/L者;(8)合并精神类疾病者;(9)合并恶性肿瘤患者;(10)计划妊娠、妊娠期或哺乳期女性;(11)对本研究相关药物有过敏史或有过敏风险者;(12)近2个月内参加过其他相关研究者;(13)符合病例剔除或脱落标准退出研究者。
1.3 治疗方法 对照组予常规西医治疗:(1)去除诱发因素、低脂饮食、限盐限水、休息和适度运动、吸氧;(2)西药规范治疗:结合患者心功能情况,使用药物有抗血小板药、他汀类调脂药、利尿剂、血管紧张素转换酶抑制剂(ACEI)或血管紧张素Ⅱ受体拮抗剂(ARB)、β-受体阻滞剂、醛固酮受体拮抗剂、洋地黄类制剂等。用药方式及用药剂量根据患者疾病及时调整,同时密切观察患者用药是否发生药物相关的不良反应。观察组在对照组基础上加用益气温阳利水方治疗,药物组方:炙黄芪30 g,制附子15 g,肉桂6 g,白术15 g,茯苓30 g,桂枝10 g,泽泻10 g,车前子20 g,葶苈子15 g,丹参30 g,川芎10 g,泽兰15 g,益母草30 g,炙甘草15 g。诸药以水煎留汁200 ml服用,每天2次。2组均用药1个月,其间密切观察患者生命体征及临床症状,发现用药不良反应及时处理和干预。
1.4 观察指标与方法
1.4.1 心功能指标:使用彩超诊断仪检测左室射血分数(LVEF)、左室收缩末期内径(LVESD)、左室舒张末期内径(LVEDD)。
1.4.2 6 min最大步行距离(6MWD):患者于平坦的45 m长廊上往返步行,测量患者6 min最大步行距离,距离<150 m为重度心力衰竭,150~450 m为中度心力衰竭,≥450 m为轻度心力衰竭。
1.4.3 相关实验室与临床指标:包括N末端B型利钠肽原(NT-proBNP)、体质量、24 h尿量。治疗前后采集患者空腹静脉血3 ml,采用酶联免疫吸附法检测NT-proBNP水平。
1.4.4 中医证候积分[6]:依据《中药新药临床研究指导原则》中症状分级量化表进行评估,主要包括胸闷、胸痛、气短、气促、心悸、乏力、畏寒、水肿等,每项分值为0~3分,由两名经验丰富的医师依据患者病情严重程度进行评分,无症状计0分;症状轻度计1分,症状中度计2分,症状重度计3分。最后计算总积分,分数越高表明患者临床症状越严重。
1.4.5 不良反应:包括恶心呕吐、头痛头晕和腹泻。
1.5 疗效判定标准
1.5.1 西医临床疗效:(1)显效:端坐呼吸或呼吸困难、肺部啰音症状体征明显消失,心功能明显改善2级;(2)有效:主要症状体征明显好转,心功能较前改善1级;(3)无效:主要症状体征与治疗前相比明显变化或者加重,心功能无明显改善或加重。
1.5.2 中医症状疗效:(1)显效:中医症状分级总分降低2个水平或者0分;(2)有效:中医症状分级总分降低1个水平;(3)无效:中医症状分级总分未下降或加重。总有效率=(显效+有效)/总例数×100%。

2 结 果
2.1 西医临床疗效比较 观察组与对照组西医临床总有效率比较差异无统计学意义(91.11% vs. 77.78%,χ2=3.045,P=0.081),见表1。

表1 对照组与观察组西医临床疗效比较 [例(%)]
2.2 中医症状疗效比较 观察组患者中医症状总有效率为95.56%,高于对照组的73.33%,差异有统计学意义(χ2=8.459,P=0.004),见表2。

表2 对照组与观察组中医症状疗效比较 [例(%)]
2.3 心功能指标与6MWD比较 治疗前,2组患者LVEF、LVESD、LVEDD及6MWD比较差异无统计学意义(P>0.05);治疗后,2组LVEF、6MWD均较治疗前提高或延长,且观察组高于或长于对照组(P均<0.01);2组LVESD、LVEDD治疗前后及组间比较差异无统计学意义(P>0.05),见表3。

表3 对照组与观察组治疗前后心功能指标与6MWD比较
2.4 相关实验室与临床指标比较 治疗前,2组患者NT-proBNP水平、体质量、24 h尿量比较差异无统计学意义(P>0.05);治疗后,2组NT-proBNP水平、体质量均较治疗前下降,24 h尿量增加,且观察组下降或增加的程度大于对照组,差异均有统计学意义(P<0.05或P<0.01),见表4。

表4 对照组与观察组治疗前后相关指标比较
2.5 中医证候积分比较 治疗前,2组患者中医证候积分比较差异无统计学意义(P>0.05);治疗后,2组中医证候积分均较治疗前降低,且观察组低于对照组,差异均有统计学意义(P均<0.01),见表5。
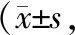
表5 对照组与观察组治疗前后中医证候积分比较分)
2.6 不良反应比较 观察组与对照组不良反应总发生率比较差异无统计学意义(11.11% vs. 8.89%,P=1.000),见表6。

表6 对照组与观察组不良反应比较 [例(%)]
3 讨 论
心力衰竭指心脏泵血功能衰竭,其发病机制复杂心室重构、心肌收缩和(或)舒张功能异常、神经—内分泌系统的激活都是引起心脏泵衰竭的基础病理机制。心力衰竭的治疗目标是改善临床症状和生存质量,预防或逆转心脏重构,降低再住院风险和病死率。目前推荐的心力衰竭主要的治疗药物队列包括:(1)抗血小板药,如阿司匹林、氯吡格雷;(2)他汀类调脂药,如瑞舒伐他汀、阿托伐他汀;(3)利尿剂,如呋塞米、托拉塞米;(4)肾素—血管紧张素—醛固酮系统抑制剂,如贝那普利、福辛普利、替米沙坦;(5)β受体阻滞剂,如美托洛尔、比索洛尔、卡维地洛;(6)醛固酮受体拮抗剂,如螺内酯、依普利酮;(7)正性肌力药,如地高辛等洋地黄类药物和多巴胺、多巴酚丁胺等非洋地黄类药物;(8)人重组脑钠肽、左西孟丹、伊伐布雷定等新型药物。西药治疗在改善血流动力学,抑制神经内分泌系统,减轻水钠潴留和延缓心室重构等方面的疗效确切,但对于心力衰竭患者临床症状、生存质量和运动耐量的改善作用仍然有限。近年来在抗心力衰竭西医治疗基石上结合中医药治疗,能够有效改善慢性心力衰竭患者心功能和远期预后[7]。
《慢性心力衰竭中医诊疗专家共识》[5]指出,心力衰竭的基本中医证候特征为本虚标实、虚实夹杂。本虚和标实的消长决定了心力衰竭发展演变。现代医学研究发现中医药治疗心力衰竭能够从多靶点、多机制、多环节发挥作用,在稳定患者病情、提高心功能、改善生活质量等多方面疗效确切且安全可靠。研究前期我们对慢性心力衰竭患者的中医证候特征进行了调查分析发现,慢性心力衰竭患者的中医证候中虚证以气虚为主,常兼阴虚、阳虚,实证以血瘀为主,次之为水饮、痰浊。气虚血瘀证为最常见的证型,而常兼水饮或痰浊,并在此基础上合并阴虚或阳虚或阴阳俱虚。临床研究表明,气虚血瘀兼水饮或痰浊证型在临床中占比较大,若再以阴阳划分,即气阴两虚血瘀兼痰饮和气阳两虚血瘀兼痰饮,则可囊括更多的心力衰竭病例,而其中阳气亏虚血瘀兼痰饮占较大比例。五行中心属火,肾属水,肾为生命之根,主宰一身之阴阳,肾水上济于心,心阳下移于肾以助肾阳,肾阳又能推动心阳,促使气血津液及血液正常运行输布,故“水火相济”[8]则“心肾相济交通”也。故治疗上以益气温阳、活血利水为主。
自拟温阳利水方,方中人参、灸黄芪二药补气扶正以强心利水,为君药;制附子、桂枝、肉桂以温通心肾,引火归元,强心气促进血液循环于肾脏,补肾阳化气行水,白术、茯苓、泽泻、车前子、葶苈子健脾益气利水渗湿,使水邪从小便而去,减轻心脏负荷,为臣药;丹参、川芎、泽兰、益母草活血利水,化瘀通络,为佐药,炙甘草益气振心为使。全方以“水火相济”基理配伍,心肾同治,起到补气温阳活血利水的作用功效。
人参具有益气复脉固脱、活血养血之力。现代药理学研究,其主要成分是人参皂苷、炔醇等,有研究证实,人参总皂苷能使心力衰竭大鼠BNP水平显著降低,并能抑制心肌细胞坏死,保护心肌缺血和缺血再灌注,并调节心肌细胞代谢、抑制心肌细胞肥大,从而改善心室重构,它还能对心肌细胞膜中的Na+-K+-ATP通道产生抑制作用,在机体儿茶酚胺释放的基础上,提高心肌细胞中钙离子的浓度,增强心肌收缩效力,并可抑制过氧化自由基的释放,以此维持血流动力学稳态,另外还能通过维持心肌细胞膜稳定等多靶点途径起对抗心律失常作用[9-12]。黄芪具有对抗心力衰竭及抑制心室重构改善心功能作用,附子具有正性肌力扩张血管、改善心肌缺血缺氧,有强心作用,以及川芎、泽兰、益母草、葶苈子等多种中药具有改善心室结构和功能,增强心肌收缩力,增加心输出量,保护血管内皮,改善冠脉血流,保护心血管作用[13]。
以上研究提示益气温阳利水方可增加缺血心肌血流供给,改善心电传导功能,提高LVEF及患者的运动耐量,降低血浆BNP/NT-ProBNP水平,改善患者心功能及血流动力学指标,并可显著降低乳酸脱氢酶、肌酸激酶、丙二醛、髓过氧化物酶水平,清除自由基,增加线粒体膜电位和ATP含量,改善能量代谢,减少凋亡相关基因表达,抑制炎症相关通路NF-κB以及MAPKs通路的磷酸化作用从而抑制炎症递质释放,减少心脏炎细胞浸润等组织损伤等,还具有抗心肌缺血,减少心肌细胞坏死,增强心肌收缩力,改善心肌能量代谢,保护缺血心肌细胞及缺血再灌注损伤,抑制心室重塑等作用。本研究在西药规范治疗基础上加用益气温阳利水方治疗阳虚水泛型慢性心力衰竭患者。研究结果显示,温阳利水方中医症状疗效显著,可提高慢性心力衰竭患者的心功能LVEF及运动耐量,降低NT-proBNP水平,减轻体质量,增加24 h尿量,LVEDD、LVESD变化并不明显但可显著降低中医证候积分,改善心力衰竭不适症状和体征。这与上述研究结果相一致。
综上所述,益气温阳利水方治疗阳虚水泛型慢性心力衰竭的临床效果肯定,对于患者心功能、相关指标以及临床症状与体征均有明显改善作用,且安全性较好,值得临床推广应用。
利益冲突所有作者声明无利益冲突

