钆塞酸二钠增强MRI 在结直肠癌肝转移术前评估中的价值
张嘉诚,韩鼎盛,何旭,许倩,时付坤,张岚
1.河南中医药大学影像医学与核医学系,河南 郑州 450046;2.河南中医药大学第一附属医院MRI 科,河南中医药大学中医药信息智能分析与利用郑州市重点实验室,河南 郑州 450000;*通信作者 张岚 13837187787@163.com
结直肠癌居全球癌症致死病因第3位[1],肝脏是结直肠癌最常见的转移器官,约30%的患者在确诊结直肠癌时发现肝内转移灶,即同时性肝转移,另有5%的结直肠癌第1年内发生肝转移,5年内逐年递增,称为异时性肝转移[2-3]。肝转移对患者的生存率影响极大,是结直肠癌预后不良的因素之一。结直肠癌肝转移(colorectal cancer liver metastases,CRCLM)患者的5年生存率约为20%~30%,而未发生肝转移的患者5年生存率可达60%~80%[1]。此外,术前精准检测病灶大小、数量和部位是后续行转移灶切除术或消融术的关键[4]。因此,精准评价和早期治疗对提高CRCLM患者的生存率和改善预后至关重要。
钆塞酸二钠(gadolinium ethoxybenzyl diethylenetriamine pentaacetic acid,Gd-EOB-DTPA)是一种肝脏特异性MRI对比剂,约50%被正常肝细胞膜窦面的有机阴离子转运多肽1B3转运至胞内,再由肝细胞膜胆系面的多药耐药相关蛋白2排入胆系,进而获得肝胆期(hepatobiliary phase,HBP)图像,此期由于CRCLM病灶内不含正常功能的肝细胞,无法摄取Gd-EOBDTPA,与周围正常呈高信号的肝实质形成强烈对比,其检测率明显提高[5-6]。近年来,Gd-EOB-DTPA增强MRI已广泛应用于临床,可提高CRCLM的检出率并评估肝功能储备。对于CRCLM的诊断及鉴别诊断、术前评估及治疗后评估具有良好的应用价值,但相关研究仍相对较少。国内研究多评价CRCLM的术后疗效,鲜有对其术前评估研究,特异性影像学征象总结及对微小CRCLM(直径<1.0 cm)检出效能的研究尤为缺乏。本研究拟探讨Gd-EOB-DTPA动态增强MRI下CRCLM病灶的影像特征,重点关注在HBP图像中不同的细微征象,并比较各序列对病灶的检出效能,以期明确Gd-EOB-DTPA增强MRI在CRCLM评估中的价值。
1 资料与方法
1.1 研究对象 收集2019年9月—2023年3月河南中医药大学第一附属医院经手术病理确诊的56例CRCLM患者的临床和影像资料,其中男36例,女20例;年龄32~84岁,平均(64.5±10.7)岁。原发灶位于结肠27例,直肠29例;肝内转移灶共156个,位于肝实质内146个、胆管旁4个、肝被膜下6个,S1~S8的病灶数量分别为2、8、14、28、16、29、24、35个。以HBP图像上病灶最大径为参考值分为<1.0 cm、1.0~2.0 cm和>2.0 cm组,分别有41、55、60个病灶。纳入标准:①经肠镜活检或术后病理确诊结直肠癌;②经手术切除病理证实CRCLM;③行肝脏Gd-EOB-DTPA动态增强MRI检查;④MRI检查前肝脏未行局部治疗(手术切除、肝动脉化疗栓塞、射频消融等)。排除标准:①临床和影像资料不完整;②弥漫性转移(病灶数>20个)[7];③肾功能不全;④多发病灶毗邻,影像重叠,无法与病理精确匹配。本研究经河南中医药大学第一附属医院伦理委员会批准(2023HL-034-01),患者均签署MRI增强检查知情同意书。
1.2 检查方法 采用Philips Ingenia CX 3.0T MR扫描仪及16通道腹部相控阵线圈。扫描序列依次为:①T1WI同、反相位;②T1WI动态增强,注射Gd-EOB-DTPA(显爱,正大天晴药业集团),剂量0.025 mmol/kg,速度1 ml/s,分别在15~20 s、60 s、180 s采集动脉早、晚期、门静脉期和移行期图像;③脂肪抑制T2WI;④T2WI;⑤扩散加权成像(DWI),b值取0、800 s/mm2;⑥HBP,注射对比剂15~20 min后采集HBP。MRI各序列参数见表1。
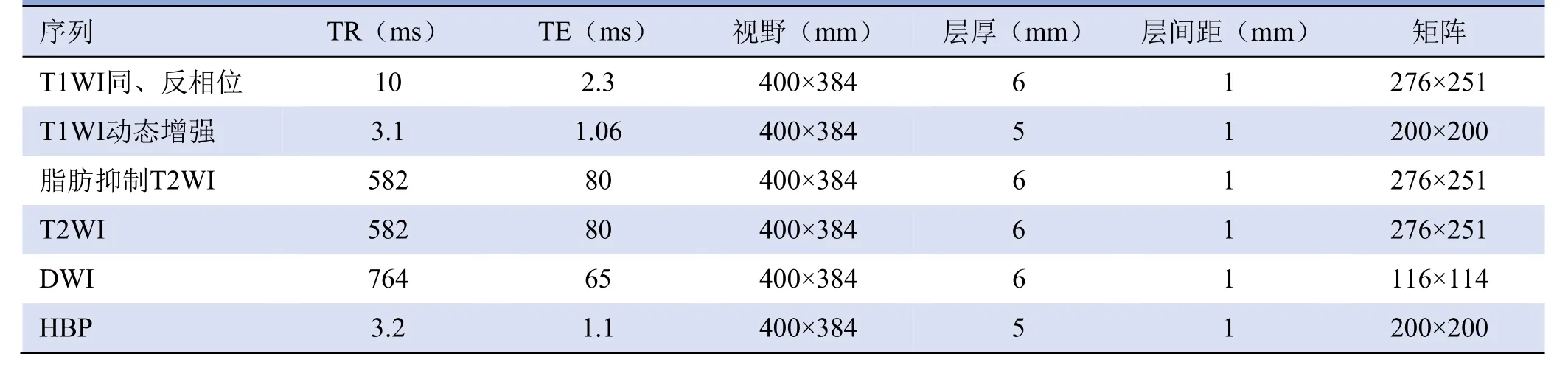
表1 肝脏Gd-EOB-DTPA增强MRI扫描序列及参数
1.3 图像分析与数据采集 由2名具有5年以上腹部诊断工作经验的影像科主治医师采用盲法阅片,意见不统一时由第3位具有15年工作经验的副主任医师进行判断。评估指标包括,①T2WI特征:靶样外观(病灶内部呈高信号,外周呈相对低信号)、反靶样外观(病灶内部呈低信号,外周呈相对高信号)、均匀高信号及不均匀高信号;②DWI特征:靶征(病灶内部呈低信号,外周呈相对高信号)和均匀高信号[8];③动脉期特征:环形强化、均匀强化及不均匀强化;④HBP特征(图1):靶征(病灶内部高信号环绕周围相对低信号)、反靶征(病灶内部呈低信号被周围环形相对高信号包围)、不均匀低信号及均匀低信号[8];⑤MRI各序列信号强度以周围正常肝实质为参照,分为高、等、低信号;⑥当MRI序列未观察到CRCLM病灶影像学表现时,此序列记录为未检出。
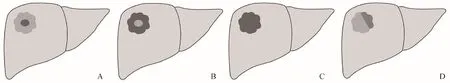
图1 CRCLM在HBP的影像表现。A.靶征(病灶内部高信号被周围环形相对低信号包围);B.反靶征(病灶内部呈低信号被周围环形相对高信号包围);C.均匀低信号;D.不均匀低信号
定量参数测量:在HBP选取CRCLM病灶最大横截面勾画感兴趣区(ROI),避开血管、胆管、病灶囊变、出血、坏死及水肿区域,测量病灶信号强度;然后在周围肝实质放置4个直径为1 cm的ROI(采用ROI复制法,保证测量面积相同),取平均信号强度,计算病灶和周围肝实质信号强度比。在表观扩散系数(ADC)图像上勾画ROI时尽量包括整个病灶,测量ADC值,记录2名观察者测得所有数据的平均值。
1.4 统计学方法 使用SPSS 26.0 软件,采用Kolmogorov-Smirnov检验计量资料的正态性,符合正态分布者以±s表示,两组比较采用独立样本t检验;不符合正态分布者以M(Qr)表示,组间比较采用Mann-WhitneyU检验。计数资料以频数(百分比)表示,组间比较采用χ2检验,组间两两比较时对P值进行调整。P<0.05为差异有统计学意义。
2 结果
2.1 MRI影像特征 CRCLM在Gd-EOB-DTPAM增强MRI表现为T1WI呈低信号;T2WI呈高信号,其中靶样外观(32/156,20.51%)和均匀高信号(60/156,38.46%)较反靶样外观(10/156,6.41%)和不均匀高信号(30/156,19.23%)多见;DWI呈靶征(80/156,51.28%)和均匀高信号(57/156,36.54%)。动脉期多呈环形强化(115/156,73.72%),少数病灶呈均匀强化(3/156,1.92%)和不均匀强化(15/156,9.62%)。HBP病灶呈靶征(54/156,34.62%),较反靶征(26/156,16.67%)、均匀低信号(30/156,19.23%)和不均匀低信号(41/156,26.28%)多见,但当病灶<1.0 cm时,多呈均匀低信号,见图2~4和表2。
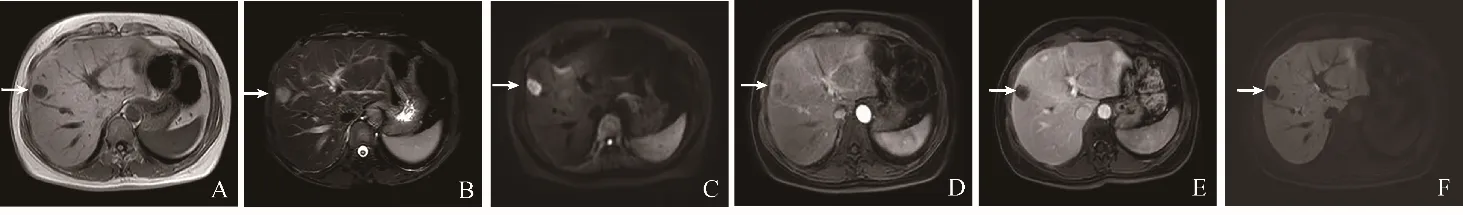
图2 女,43岁,乙状结肠癌肝转移。S8段病灶,最大径19 mm(箭)。A. T1WI呈低信号;B. T2WI呈不均匀高信号;C. DWI病灶呈中央低信号、边缘高信号,即DWI靶征;D.动脉期病灶呈环形强化;E.门静脉期病灶边缘强化程度降低;F. HBP病灶中央呈稍高信号,外周呈低信号,即靶征
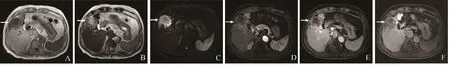
图3 男,69岁,降结肠癌肝转移。肝右前叶近肝包膜下病灶,最大径54 mm(箭)。A. T1WI呈低信号;B. T2WI病灶呈中央高信号,边缘呈稍高信号的靶样外观;C. DWI中央呈低信号,边缘呈高信号,即DWI靶征;D.动脉期病灶呈环形强化;E.门静脉期病灶持续环形强化;F. HBP呈病灶中央低信号、边缘稍高信号的反靶征
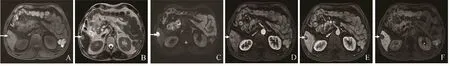
图4 男,57岁,结肠癌肝转移。S6段病灶,最大径18.3 mm(箭)。A. T1WI呈低信号;B. T2WI呈均匀高信号;C. DWI病灶呈中央低信号、边缘高信号,即DWI靶征;D.动脉期病灶呈环形强化;E.门静脉期病灶持续环形强化;F. HBP病灶中央呈稍高信号、外周呈低信号,即靶征
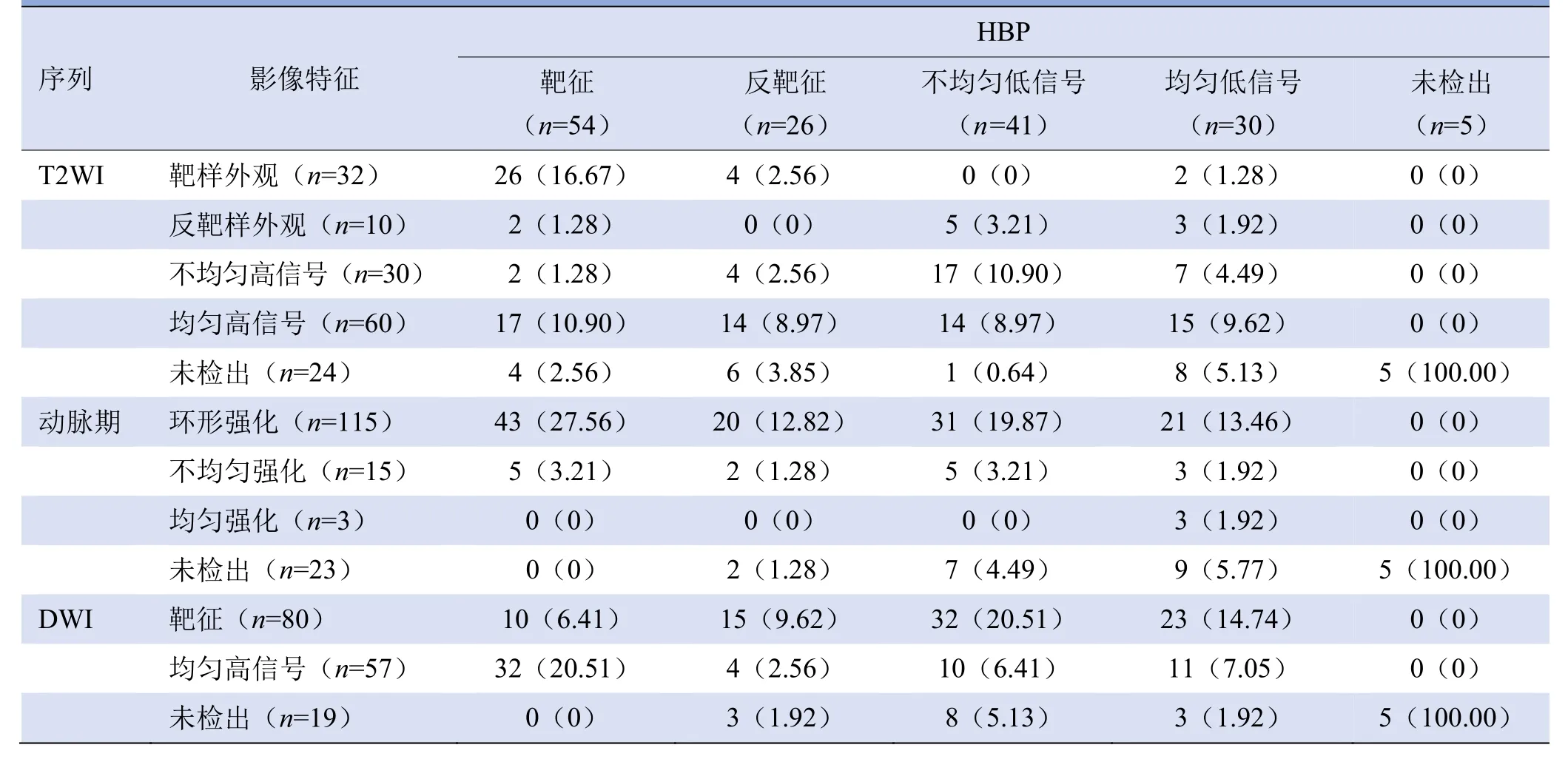
表2 156个CRCLM病灶的影像学特征[例(%)]
HBP上CRCLM病灶与周围肝实质的信号强度比为0.32~0.89,平均0.63±0.16,其中62.82%(98/156)的病灶信号强度比≥0.5;HBP呈反靶征与靶征CRCLM病灶的平均ADC值为(0.98±0.43)×10-3mm2/s,HBP呈均匀和不均匀低信号CRCLM病灶的平均ADC值为(1.01±0.47)×10-3mm2/s,差异无统计学意义(t=-0.340,P=0.327)。
2.2 T2WI、DWI、Gd-EOB-DTPA四期动态增强(dynamic contrast-enhanced multiphase imaging,Dyn-MRI)和HBP的检出效能 56例结直肠癌共156个CRCLM病灶。在T2WI、DWI、Dyn-MRI和HBP中,HBP总检出率(151/156,96.79%)最高,明显高于T2WI(132/156,84.62%)、DWI(137/156,87.82%)和Dyn-MRI(133/156,85.26%)(P均<0.05)。当CRCLM病灶<1.0 cm时,HBP检出率(36/41,87.80%)高于T2WI(20/41,48.78%)、DWI(31/41,75.61%)和Dyn-MRI(25/41,60.98%)(P均<0.05)。当CRCLM病灶≥1.0 cm时,HBP检出率(100%)最高,但与其他序列差异无统计学意义(P均>0.05),见表3。
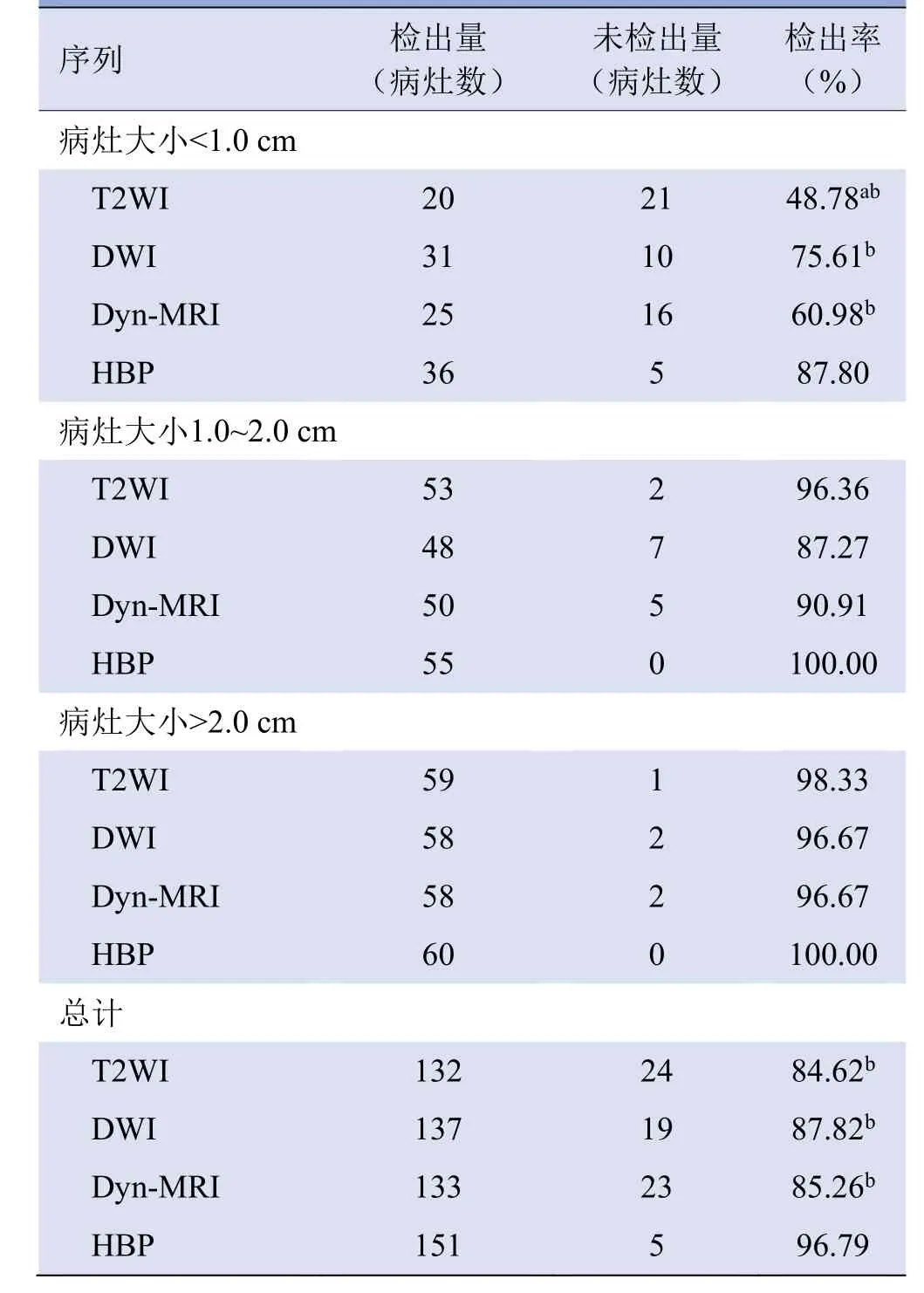
表3 MRI各序列对CRCLM检出率比较
3 讨论
Gd-EOB-DTPA具有非特异性细胞外对比剂和肝胆特异性对比剂的双重特征,能够同时提供似常规三期动态增强和HBP图像[9]。Gd-EOB-DTPA动态增强MRI较动态增强CT、超声造影、PET/CT等其他影像学检查更有优势,尤其对于微小病灶的准确度更高[10]。本研究采用Gd-EOB-DTPA增强MRI甄别各序列的影像学征象,比较各序列对CRCLM病灶的检出效能。
3.1 CRCLM的Gd-EOB-DTPA增强MRI特征 郝雪佳等[11]认为CRCLM在T2WI序列表现多样,31.3%呈靶样外观,9.16%呈反靶样外观。本研究结果显示,20.51%的病灶T2WI呈靶样外观,多由病灶中心囊变坏死引起;而6.41%的病灶呈反靶样外观,考虑病灶中心低信号可能与凝固性坏死有关,病灶周围的高信号由边缘肿瘤细胞摄取对比剂及丰富的血供造成[12]。本研究中50%以上的CRCLM病灶出现DWI靶征。DWI靶征的原因:一是病灶边缘富集的肿瘤细胞内密度增加、细胞外间隙变小,限制水分子扩散运动呈高信号[13],二是病灶中央稀疏的肿瘤细胞与纤维结缔组织共同形成低信号[14]。
来自结直肠癌的肝转移瘤多为乏血供病变,因此Gd-EOB-DTPA增强扫描强化程度较周围肝实质低,动脉期多呈低强化。Granata等[15]报道47%的CRCLM动脉期呈环形强化,且大多数持续到门静脉期,可将动脉期的强化环视为CRCLM的特征影像学表现,可能与病灶边缘存在肿瘤细胞及新生血管有关。顾芸睿等[16]通过比较CRCLM在增强前后病灶最大径的改变,发现CRCLM在动脉期病灶直径增大,认为动脉期环形强化不仅包括病灶本身,还含有瘤周部分肝实质。本研究动脉期环形强化的CRCLM占73.72%,考虑与瘤周促结缔组织增生反应、炎症细胞浸润和瘤周肝实质新生血管有关[7]。
肝转移瘤内缺乏正常功能肝细胞,因此无法摄取对比剂,HBP呈低信号。但Ha等[17]研究发现约50%的乳腺癌肝转移在HBP呈靶征改变;郝雪佳等[7,11]观察HBP上CRCLM在治疗前后的影像特征,治疗前21.37%的病灶呈靶征、41.22%呈反靶征,治疗后49.40%的病灶呈靶征。上述研究表明,尽管转移瘤的原发病灶不同,但均可在HBP出现“假摄取”现象。本研究中,34.62%的CRCLM在HBP上呈靶征、16.67%的病灶呈反靶征。Ha等[17]认为靶征的形成与其中心结缔组织增生反应有关,靶征中心组织间隙扩张和存在纤维结缔组织,周围血管增生,导致对比剂滞留时间延长,从而使瘤内呈高强化。而CRCLM在HBP呈反靶征则是由瘤周肝细胞增生摄取对比剂所致。造成瘤周肝细胞增生的原因可能是瘤周被肿瘤压迫导致肝细胞再生改变,肿瘤血管累及瘤周肝实质,从而促进肝细胞异常增生[5]。本研究以信号强度比反映HBP病灶内对比剂滞留程度[11],其中62.82%的病灶信号强度比≥0.5,但均<1,表明HBP病灶内呈高强化并非肝细胞摄取,而是病灶内的纤维间质成分引起对比剂滞留,与肝局灶性结节增生、肝腺瘤等HBP呈高信号原因有所不同[11]。
3.2 T2WI、DWI、Dyn-MRI和HBP检出效能分析 本研究中,HBP总检出率均高于其他序列,其次为DWI序列,与既往研究结果一致[18-20],更加印证了Gd-EOB-DTPA增强MRI检出CRCLM病灶的优势。Colagrande等[20]认为DWI对体积较小的CRCLM更加敏感,但DWI图像信噪比不高,肝左叶固有的运动伪影可能造成部分转移灶在DWI出现漏诊[21]。CRCLM检出率与病灶大小和位置也有一定关系。本研究中,HBP检出率受病灶大小和位置影响最小,仅有5个病灶未能检出,且病灶直径均<1 cm以及多位于包膜下或胆管旁。黄小兰等[22]研究认为病灶位置会影响检出率,尤其对肝包膜下或血管旁的转移灶,仅凭动态增强检出效能欠佳。因此,HBP与DWI两者联用可以减少漏诊和误诊风险[20],尽管HBP难以区分CRCLM微小病灶与小血管分支或小囊肿,但血管和囊肿的信号被DWI序列有效抑制;其次,DWI图像上被伪影所掩盖的小病灶可被HBP识别。
汤彪等[19]研究认为,Gd-EOB-DTPA动态增强MRI针对微小病灶准确性更高,本研究比较Gd-EOB-DTPA增强MRI各序列对不同直径病灶的检出率,结果表明与T2WI、DWI、Dyn-MRI相比,HBP能提升<1.0 cm病灶的检出率,但对≥1.0 cm病灶的检出率与其他序列相比并无显著优势。此外,本研究中DWI与T2WI对<1.0 cm病灶检出率存在差异,而Dyn-MRI对CRCLM病灶的检出率与T2WI相近且不及DWI。姜军等[18]认为对于初步诊断为CRCLM的患者,行Dyn-MRI检查有助于病变定性,但对于化疗后患者的复查和随访,建议使用含有HBP的优化序列。
3.3 本研究的局限性 ①纳入样本量较小,后续研究将进一步扩大样本量;②部分患者肝功能轻度受损影响对比剂摄取,病灶和周围肝实质信号强度比可能存在偏差。
总之,Gd-EOB-DTPA增强MRI对CRCLM的术前评估具有重要临床价值,尤其HBP靶征或反靶征,并与T2WI、DWI及动脉期强化特征存在关联;且Gd-EOB-DTPA增强MRI能够提高CRCLM的检出率,其中HBP对微小病灶的检出效能最优。

