肺炎克雷伯菌耐药性变迁及其分子流行病学研究
万璐 刘潺 李良玉 刘兰 加明明 吴小军
肺炎克雷伯菌是肠杆菌科的一员,是医院感染和社区获得性感染的常见病原体,可引起广泛的感染。近年来,抗生素的不合理使用使得肺炎克雷伯菌耐药率逐年增加,特别是耐碳青霉烯类肺炎克雷伯菌(CRKP)的出现,对全球公共卫生提出了严峻挑战,由其引起的感染极大限制治疗选择并致更高死亡率。肺炎克雷伯菌具有高度遗传多样性,大多数产超广谱β-内酰胺酶或CRKP分离株属于特定的克隆,可基于多位点序列分型(MLST)来了解临床相关克隆型[1]。本文的主要目的是了解肺炎克雷伯菌的分子流行病学和耐药机制,以此指导临床治疗如何更好地控制感染,为公共卫生政策提供新的方向[2]。
材料与方法
1.对象:回顾性选取2013年1月~2020年12月我院肺炎克雷伯菌阳性血培养标本数据,排除重复送检数据(其中同一患者连续两次送检的重复分离株不予统计),共收集878株肺炎克雷伯菌药敏信息。同时收集2019年6月~12月分离自我院住院患者血培养的非重复肺炎克雷伯菌40株,血培养采用美国BD公司的BACTEC FX400全自动血培仪,于甘油LB培养基中-80 ℃保存。本研究已通过我院伦理委员会审核批准。
2.方法
(1)菌株鉴定和药敏试验:采用美国BD公司的Phoenix100自动微生物鉴定/药敏系统,病原菌分离鉴定按全国临床检验操作规程进行,共收集血培养标本来源患者临床信息较完善且保存完整的菌株40株。采用浓度梯度(E-test)法进行药敏试验,质控菌株为肺炎克雷伯菌ATCC700603,折点判定参照美国临床和实验室标准化协会(CLSI)2020年m100-S30标准[3]。
(2)病例资料收集与分组:通过临床医师电子病例系统,收集菌株来源患者相关临床资料,包括性别、年龄、科室、基础疾病、住院时长(LOS)、抗生素使用、机械通气和预后情况等。根据是否检出肺炎克雷伯菌耐药菌株,将40株血培养标本来源患者分为敏感菌株组(SKP组,19例)和耐药菌株组(GPKP组,21例)。
(3)MLST测定:使用天根细菌基因组提取试剂盒提取DNA模板,通过PCR扩增肺炎克雷伯菌的7个管家基因(rpoB、gapA、mdh、pgi、phoE、infB、tonB),并将PCR阳性产物移交武汉天一辉远生物科技有限公司测序,将测序结果提交MLST数据库(https://bigsdb.pasteur.fr/klebsiella/klebebsiella.html)进行分子分型,得到每株肺炎克雷伯菌序列分型(ST)。并基于MLST序列,使用最大似然法构建CRKP系统发育树。
(4)碳青霉烯类耐药基因检测:对碳青霉烯类抗生素耐药的肺炎克雷伯菌[对任意碳青霉烯类抗生素耐药,如美罗培南、亚胺培南最小抑菌浓度(MIC)≥4 mcg/ml或厄他培南MIC≥2 mcg/ml]使用天根细菌基因组提取试剂盒提取DNA模板,采用PCR扩增和基因测序的方法检测其常见耐药基因blaKPC-2(引物序列:F:TCGCTAAACTCGAACAGG,R:TTACTGCCCGTTGACGCCCAATCC;长度:785 bp)、blaNDM-1(引物序列:F:TTGGCCTTGCTGTCCTTG,R:ACACCAGTGACAATA-TCACCG;长度:89 bp)、bla0XA-48(引物序列:F:TTGGT-GGCATCGATTATCGG,R:TTGGTGGCATCGATTATC-GG;长度:743 bp)、blaVIM(引物序列:F:AAGTCCGTTAGCCCATTCCG,R:GCGATATGCGACCAAACACC;长度:114 bp)和blaIMP(引物序列:F:GGGCGTTGTTCCTAAACATGG,R:TAAGCCACTCTATTCCGCCC;长度:185 bp),引物合成及测序均由武汉擎科生物科技有限公司完成。测序结果上传国家生物技术信息中心(NCBI)网站进行基本局部相似性对比搜索工具(Blast)比对。引物序列、反应体系及扩增条件参考相关资料文献[4-5]。
3.统计学处理:药敏结果应用WHONET 5.6软件进行统计分析,临床资料应用SPSS 25.0软件进行统计分析。非正态分布的计量资料以M(P25,P75)表示,组间比较采用Mann-WhitneyU检验;计数资料以例和百分比表示,组间比较采用χ2检验或Fisher精确检验。以P<0.05为差异有统计学意义。
结 果
1.2013~2020年间肺炎克雷伯菌对常见抗菌药物的耐药情况:连续8年哌拉西林/他唑巴坦与阿莫西林/克拉维酸的耐药率均逐年上升;第一代至第四代头孢菌素类抗菌药物的耐药率变化呈波动性,除头孢噻肟外,其余药物2018~2020年间耐药率均有上升,其中头孢唑啉和头孢呋辛2020年均上升至50%以上。连续8年肺炎克雷伯菌对阿米卡星、庆大霉素、环丙沙星、左氧氟沙星、氨曲南的耐药率均有上升;而四环素、米诺环素、复方新诺明耐药率并未出现明显增加,且2018~2020年间有下降趋势。连续8年碳青霉烯类抗生素亚胺培南与美罗培南的耐药率分别从0上升至28.1%和27.1%。所收集菌株中并未检出对多粘菌素与替加环素耐药的菌株。见表1。
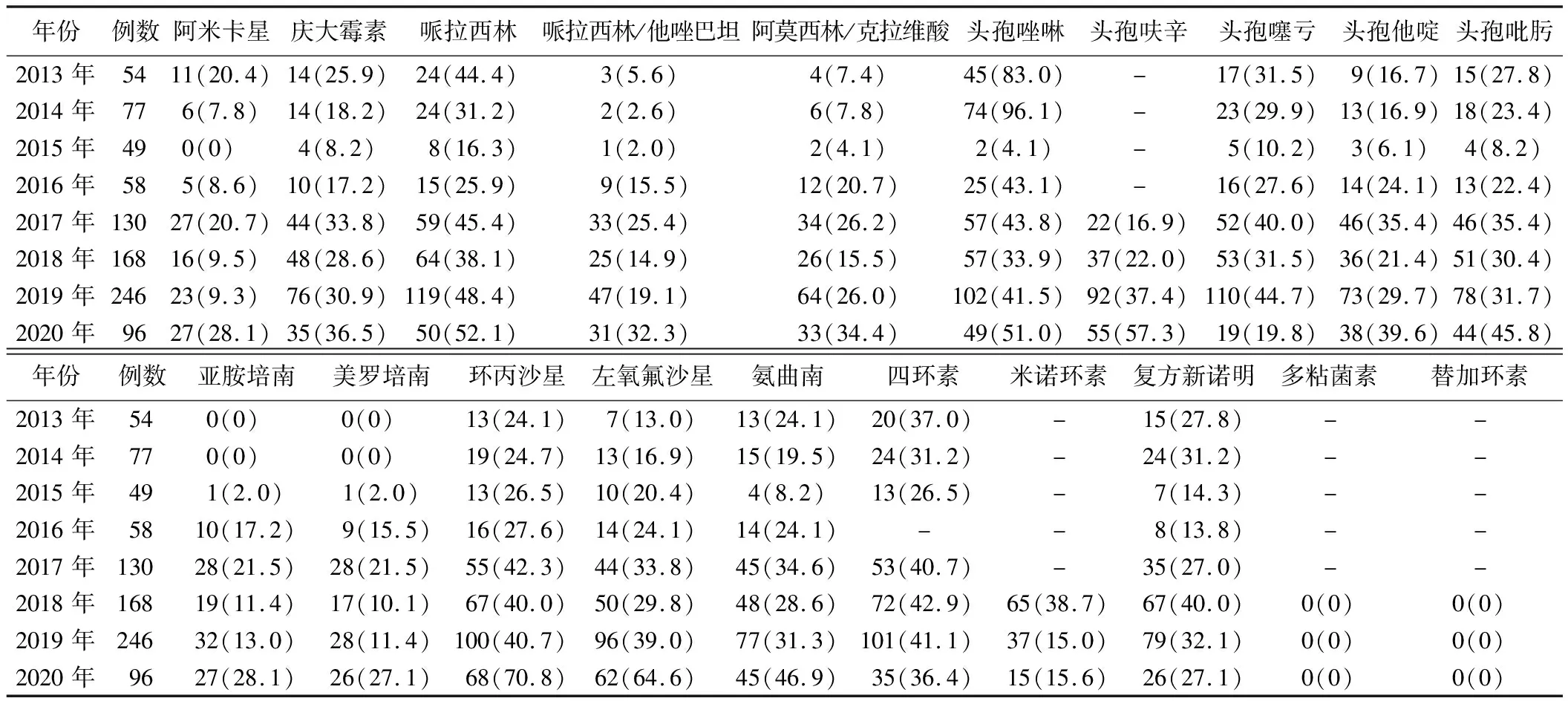
表1 2013~2020年间肺炎克雷伯菌对常见抗菌药物的耐药情况[例,(%)]
2.血培养标本来源科室的分布情况:分离出肺炎克雷伯菌的血培养标本来源临床科室分布占比居于前5位的分别是ICU(29.16%,256/878)、肿瘤科(9.57%,84/878)、呼吸内科(7.86%,69/878)、肝胆外科(6.95%,61/878)和新生儿科(5.47%,48/878)。
3.MLST结果:2019年6月~12月分离自血培养的40株肺炎克雷伯菌株中,2株未检出ST分型,38株有分型结果。其中,共检出26种ST型别,包括ST11型4株,ST17型3株,ST23型、ST36型、ST37型、ST65型、ST86型、ST485型、ST700型各2株、ST29型、ST34型、ST110型、ST111型、ST147型、ST218型、ST248型、ST327型、ST414型、ST490型、ST592型、ST726型、ST875型、ST2389型、ST2441型、ST2459型、ST5270型各1株。系统发育树显示40株肺炎克雷伯菌主要来源于7个分支。
4.CRKP的MLST及耐药基因构成:药敏试验结果显示,40株肺炎克雷伯菌中具有碳青霉烯类抗生素耐药表型的肺炎克雷伯菌共6株,其中检出4株携带blaKPC-2基因,1株携带blaNDM-1基因,1株同时携带blaIMP和blaNDM-1基因,未检出携带bla0XA-48和blaVIM耐药基因。见表2。
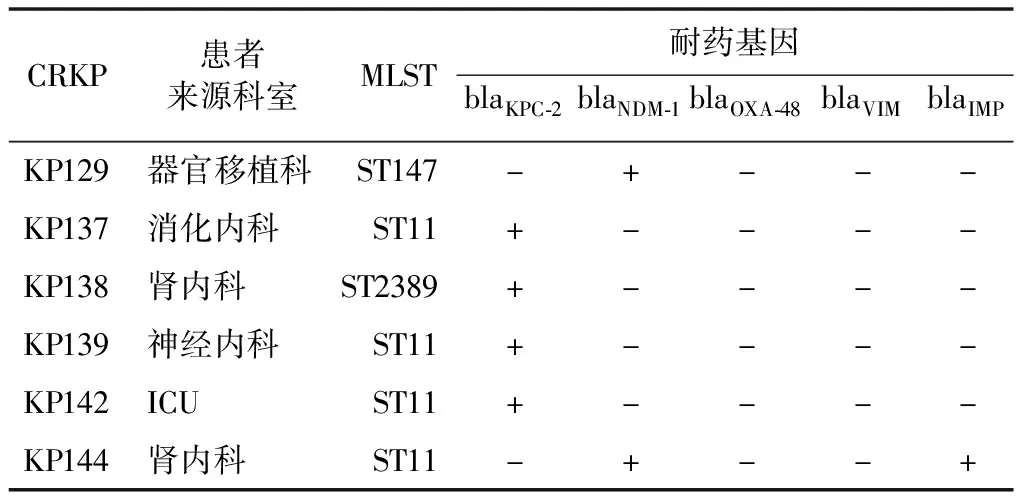
表2 CRKP的MLST及耐药基因构成
5.SKP组和GPKP组血流感染患者的临床资料比较:40株血培养标本中检出的肺炎克雷伯菌耐药菌株21株、敏感菌株19株。SKP组患者年龄60(18,73)岁,GPKP组患者年龄60(52,68)岁。GPKP组LOS、机械通气、使用两种或两种以上抗生素患者比例均显著高于SKP组(P<0.05),两组患者性别、年龄≥60岁、合并基础疾病及预后患者比例比较差异均无统计学意义(P>0.05)。见表3。
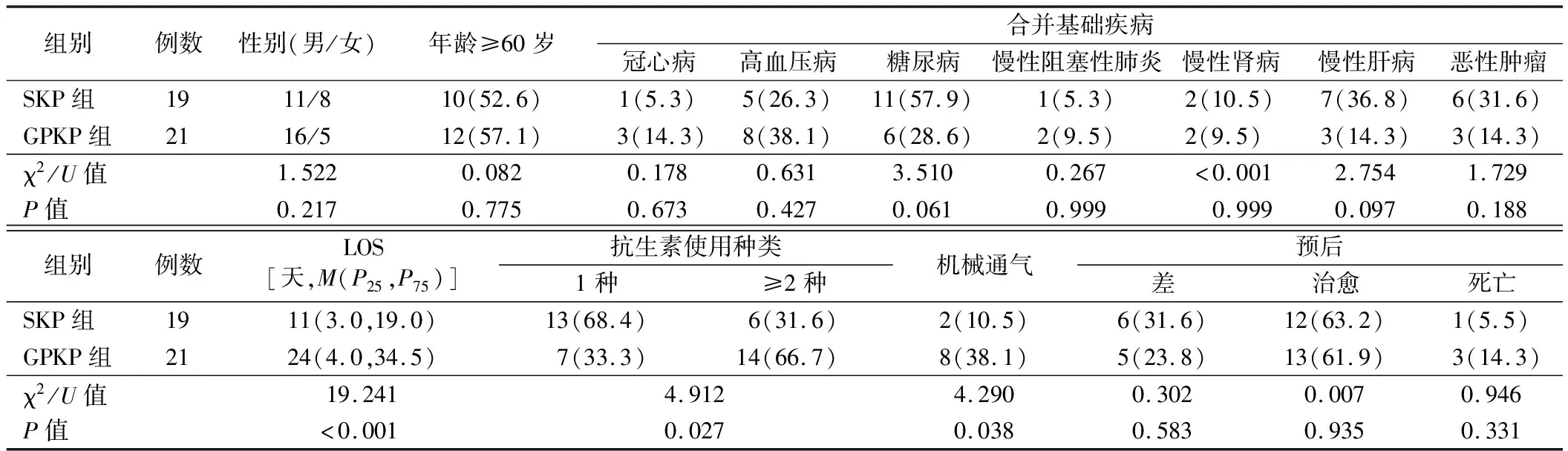
表3 SKP组和GPKP组血流感染患者的临床资料比较[例,(%)]
讨 论
肺炎克雷伯菌是医院获得性感染的主要原因,也是社区获得性感染的常见原因之一[6]。根据我国耐药性监测网络CHINET的数据显示,肺炎克雷伯菌对亚胺培南和美罗培南的耐药率从2005年的3.0%和2.9%上升至2018年的26.3%和25.0%[7]。CRKP通常具有多重耐药性,包括β-内酰胺类抗生素,所以β-内酰胺酶抑制剂无法抑制其活性[8]。因此,肺炎克雷伯菌耐药问题的研究对临床意义重大。
肺炎克雷伯菌对抗生素产生耐药性的主要机制有3种:酶的产生、外排泵的作用和膜孔蛋白的突变,其中以酶的产生为主,包括KPC、NDM-1、VIM、IMP和OXA-48在内的碳青霉烯酶,其几乎能水解所有β-内酰胺类抗生素[9]。KPC-2是肺炎克雷伯菌中最常见的碳青霉烯酶[1],此外,据报道,在我国IMP、VIM和NDM也参与了肺炎克雷伯菌的碳青霉烯类耐药性[10]。本研究显示,2013年~2020年我院肺炎克雷伯菌对碳青霉烯类抗生素美罗培南和亚胺培南耐药率整体呈现上升趋势,均超过20%。最合理的解释是由于我院优先使用碳青霉烯类药物治疗严重感染,导致其使用量逐年增加,在选择压力下,促进了碳青霉烯耐药性的增强。而头孢噻肟的耐药率从2013年的31.5%下降至2020年的19.8%,这可能与我院近年来停止使用这一抗生素有关。喹诺酮类抗生素环丙沙星与左氧氟沙星耐药率分别由2013年24.1%和13.0%上升至2020年70.8%与64.6%,其耐药率的快速增长提示临床应该合理使用抗菌药物,在一定程度上更要提高标本的送检率。值得注意的是,我院连续8年未检出对多黏菌素与替加环素耐药的肺炎克雷伯菌株。对于CRKP的治疗,多项临床研究结果显示,对于严重感染的重症患者,碳青霉烯类药物与替加环素或多黏菌素联合用药被视为最佳治疗选择,患者死亡率明显低于单独用药者[11-12]。当然,对于病情平稳、感染不太严重的患者应尽可能地采用单药治疗。近3年米诺环素的耐药率逐年下降,有研究报道,依据CLSI标准,米诺环素的全球敏感性为84.5%,但其在肠杆菌科中的临床应用数据有限,需要进一步的药代动力学研究和临床试验数据来确定这些药物的临床价值[13]。
我院肺炎克雷伯菌的检出主要来自ICU,其次是肿瘤科、呼吸与危重症医学科等科室,其中ICU占比高达29.16%,这可能与ICU主要收治重症与高龄患者有关,患者大多基础疾病严重、抵抗力低下以及各种侵入性治疗与长时间大量广谱抗生素的应用相关,提示这一人群面临的院内感染风险更大,故在治疗中除注意严格执行无菌操作、尽量减少侵入性治疗外[14-15],更应重视合理使用抗菌药物和监测细菌耐药的情况。
本次研究分离自血培养的40株肺炎克雷伯菌共检出ST11等26种序列型,系统发育树显示其主要来源于7支亲缘关系相近的菌株。其中主要ST型为ST11,且都具有碳青霉烯耐药表型、携带blaKPC-2耐药基因。已有报道,ST11型属于克隆群CG258,是产KPC肺炎克雷伯菌(KPC-kp)的主要克隆型,全球范围内绝大多数KPC-kp分离株都属于CG258,包括两种主要序列类型ST258和ST11,ST258主要在北美、拉丁美洲和欧洲国家流行,而ST11主要在亚洲国家流行[1]。同时,此次检出的ST23型和ST65型肺炎克雷伯菌也是亚洲引起侵袭性社区获得性感染的最主要序列类型,具有较强的侵袭性与毒力[16],大多产K1荚膜多糖,携带多种毒力相关基因,如rmpA/rmpA2[17-18]。而序列型ST17常常携带有blaCTX-M-15和blaTEM-1B抗性基因[19]。本研究的6株碳青霉烯耐药肺炎克雷伯菌还有两株携带有blaNDM-1基因,其中一株同时还携带有blaIMP基因,分别为ST147型和ST2389型,与KPC-2不同(大多产生于ST11型),产NDM-1和IMP菌株具有更广的克隆背景,这可能是由于其编码基因所在的可移动性元件更容易被不同的克隆捕获和传递。同时,我们还发现携带基因blaNDM-1的肺炎克雷伯菌比其他碳青霉烯耐药肺炎克雷伯菌更可能对多种抗生素产生耐药性,这往往与许多带有blaNDM-1的IncA/C质粒同时还携带其他抗性基因有关,如伴有编码氟喹诺酮类或氨基糖苷类药物耐药的其他基因,这与以前的许多研究一致[20]。
本研究结果显示,耐药菌株感染患者住院时间平均为24天,而敏感菌株感染患者为11天;此外,前者大多使用2种或2种以上抗生素,后者多使用1种抗生素,这也表明长时间的住院与多种抗生素联合应用将导致耐药性的发生以及二重感染的风险。本研究显示,除多粘菌素和替加环素外,肺炎克雷伯菌对包括碳青霉烯类在内的大部分抗生素耐药率呈上升趋势。ST11型是我院碳青霉烯类肺炎克雷伯菌的主要序列型,且大多携带blaKPC-2基因。当然,本研究还存在着一定的局限性:(1)为单中心研究,具有区域局限性;(2)已知耐药基因的检测无法全面系统地解释耐药表型与基因型的关系,还需要进行全基因组序列分析。

