血清CysC和CTRP9水平对2型糖尿病视网膜病变的诊断价值
张书 景海霞 刘勤 马建军 白惠玲
1甘肃省人民医院眼科,兰州 730000;2甘肃中医药大学第一临床医学院,兰州 730000
糖尿病视网膜病变(diabetic retinopathy,DR)是2型糖尿病患者常见的眼部微血管并发症。2021年全球糖尿病患病人数为5.366亿人,患病率约为10.5%,预计2045年将增加至7.832亿人,患病率达12.2%[1],而全球DR患者将增至1.605亿[2]。在DR的发展过程中,增生型DR(proliferative diabetic retinopathy,PDR)和糖尿病黄斑水肿(diabetic macular edema,DME)是DR患者视力损伤的主要原因。因此,DR的早期诊断和有效管理至关重要。胱抑素C(cystatin C,CysC)是半胱氨酸蛋白酶抑制剂家族中的一员,在体内广泛表达[3]。已有研究证明,CysC是早期糖尿病肾病的敏感标志物,且在DR患者血清中也有显著表达[4-5]。C1q肿瘤坏死因子相关蛋白9(C1q tumor necrosis factor related protein 9,CTRP9)是一种新发现的脂肪细胞因子,与脂联素的氨基酸高度同源,主要产生于脂肪组织,可降低血清葡萄糖水平,与糖尿病及其并发症的发生和发展有关[6]。此外,CysC可通过促进血管内皮生长因子(vascular endothelial growth factor,VEGF)的产生驱动血管生成[4],而CTRP9在抑制炎症因子及黏附分子表达的同时还可以平衡VEGF的表达[7],推测CysC和CTRP9可能通过共同促进VEGF的生成参与DR及DME的进展。本研究通过分析不同阶段DR及DME患者血清中CysC和CTRP9的表达水平,探讨CysC和CTRP9在DR及DME发病中的作用,以期为DR早期预防、病情监测寻找有效的生物学指标。
1 资料与方法
1.1 一般资料
采用横断面研究方法,纳入2021年4月至2022年4月在甘肃省人民医院就诊的2型糖尿病患者135例,其中男79例,女56例;年龄45~75岁,平均(58.73±9.50)岁;糖尿病病程1~30年,平均(10.67±5.80)年。依据患者是否合并DR分为无DR(non-DR,NDR)组、非PDR(non-PDR,NPDR)组和PDR组,每组45例。依据患者荧光素眼底血管造影(fundus fluorescein angiography,FFA)(Spectralis HRA,德国海德堡公司)和光学相干断层扫描(optical coherence tomography,OCT)(CIRRUS,德国蔡司公司)检查结果将DR患者分为DME组51例和非DME组39例。同期纳入年龄、性别相匹配的健康体检者45人作为正常对照组,其中男26例,女19例;平均(58.51±8.22)岁。NDR纳入标准:(1)符合《中国2型糖尿病防治指南(2020年版)》[8]中2型糖尿病的诊断标准;(2)经Daytona激光扫描检眼镜(英国OPTOS公司)免扩瞳眼底照相及扩瞳后裂隙灯显微镜联合前置镜(美国VOLK公司)检查未发现DR。DR纳入标准:(1)符合2型糖尿病的诊断标准;(2)发现双眼任意一眼有DR且行FFA和OCT检查进一步确诊为DR者。PDR纳入标准:(1)符合DR的诊断标准;(2)任意一眼有PDR者。采用《我国糖尿病视网膜病变临床诊疗指南(2014年版)》[9]中建议的分期方法,NPDR分为Ⅰ~Ⅲ期,即轻度非增生期、中度非增生期和重度非增生期;PDR为Ⅳ~Ⅵ期,即增生早期、纤维增生期和增生晚期。同一病例眼底照相、FFA及OCT读片均由3位经验丰富的眼底病医师完成,若诊断有分歧,则剔除该病例。排除标准:(1)1型糖尿病、特殊类型糖尿病、妊娠期糖尿病患者;(2)既往有眼内手术史、眼内注药史(抗VEGF药物或糖皮质激素)、视网膜激光光凝史者;(3)有免疫性疾病、心脑血管疾病、血液系统疾病、恶性肿瘤、重度肝肾功能不全、严重感染性疾病者;(4)近3个月内有抗炎、糖皮质激素及免疫抑制剂药物治疗史者;(5)近3个月内有糖尿病高渗性昏迷、糖尿病酮症酸中毒者;(6)有白内障、青光眼、葡萄膜炎及其他眼底疾病者。正常对照组排除患高血压、糖尿病、系统性疾病及眼部疾病者。各组受检者基线资料比较见表1和表2。本研究遵循《赫尔辛基宣言》,研究方案经甘肃省人民医院伦理委员会审核批准(批文号:2021-301),所有患者均已了解本研究的目的和方法并签署知情同意书。
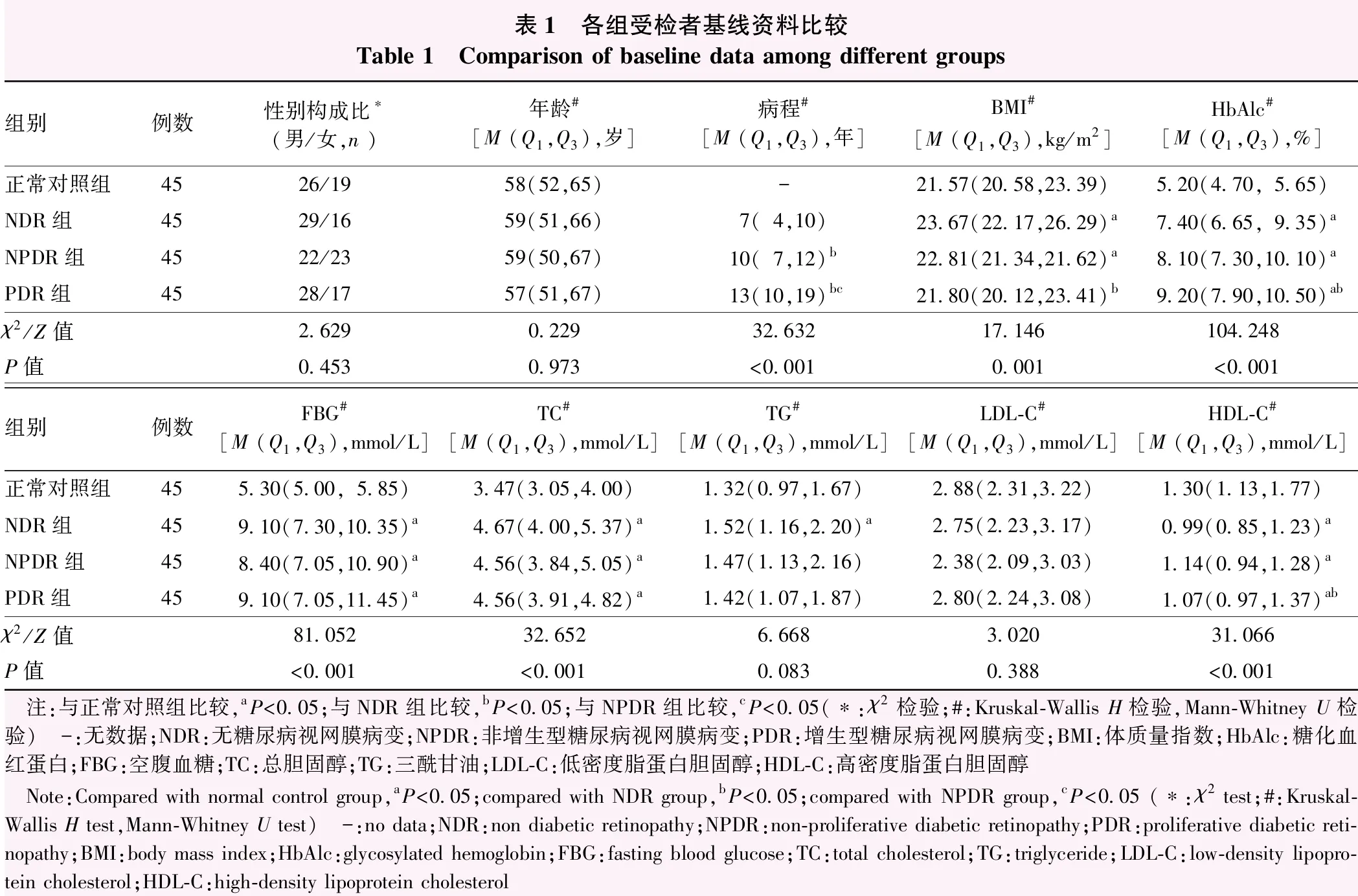
表1 各组受检者基线资料比较Table 1 Comparison of baseline data among different groups 组别例数性别构成比∗(男/女,n )年龄#[M (Q1,Q3),岁]病程#[M (Q1,Q3),年]BMI#[M (Q1,Q3),kg/m2]HbAlc#[M (Q1,Q3),%]正常对照组4526/1958(52,65)-21.57(20.58,23.39)5.20(4.70,5.65)NDR组4529/1659(51,66)7(4,10)23.67(22.17,26.29)a7.40(6.65,9.35)aNPDR组4522/2359(50,67)10(7,12)b22.81(21.34,21.62)a8.10(7.30,10.10)aPDR组4528/1757(51,67)13(10,19)bc21.80(20.12,23.41)b9.20(7.90,10.50)abχ2/Z值2.6290.22932.63217.146104.248P值0.4530.973<0.0010.001<0.001组别例数FBG#[M (Q1,Q3),mmol/L]TC#[M (Q1,Q3),mmol/L]TG# [M (Q1,Q3),mmol/L]LDL-C#[M (Q1,Q3),mmol/L]HDL-C#[M (Q1,Q3),mmol/L]正常对照组455.30(5.00,5.85)3.47(3.05,4.00)1.32(0.97,1.67)2.88(2.31,3.22)1.30(1.13,1.77)NDR组459.10(7.30,10.35)a4.67(4.00,5.37)a1.52(1.16,2.20)a2.75(2.23,3.17)0.99(0.85,1.23)aNPDR组458.40(7.05,10.90)a4.56(3.84,5.05)a1.47(1.13,2.16)2.38(2.09,3.03)1.14(0.94,1.28)aPDR组459.10(7.05,11.45)a4.56(3.91,4.82)a1.42(1.07,1.87)2.80(2.24,3.08)1.07(0.97,1.37)abχ2/Z值81.05232.6526.6683.02031.066P值<0.001<0.0010.0830.388<0.001 注:与正常对照组比较,aP<0.05;与NDR组比较,bP<0.05;与NPDR组比较,cP<0.05(∗:χ2检验;#:Kruskal-Wallis H检验,Mann-Whitney U检验) -:无数据;NDR:无糖尿病视网膜病变;NPDR:非增生型糖尿病视网膜病变;PDR:增生型糖尿病视网膜病变;BMI:体质量指数;HbAlc:糖化血红蛋白;FBG:空腹血糖;TC:总胆固醇;TG:三酰甘油;LDL-C:低密度脂蛋白胆固醇;HDL-C:高密度脂蛋白胆固醇 Note:Compared with normal control group,aP<0.05;compared with NDR group,bP<0.05;compared with NPDR group,cP<0.05 (∗:χ2 test;#:Kruskal-Wallis H test,Mann-Whitney U test) -:no data;NDR:non diabetic retinopathy;NPDR:non-proliferative diabetic retinopathy;PDR:proliferative diabetic reti-nopathy;BMI:body mass index;HbAlc:glycosylated hemoglobin;FBG:fasting blood glucose;TC:total cholesterol;TG:triglyceride;LDL-C:low-density lipopro-tein cholesterol;HDL-C:high-density lipoprotein cholesterol
1.2 方法
采集受检者晨起空腹肘静脉血5 ml,室温静置半小时,4 500 r/min离心10 min,吸取上层清亮血清,分为2份置于EP管中,放于-80 ℃冰箱保存。采用HLC-723G11分析仪(日本TOSOH公司)检测糖化血红蛋白(glycosylated hemoglobin,HbA1c)水平;采用Ci16200全自动生化分析仪(美国雅培公司)检测空腹血糖(fasting blood glucose,FBG)、三酰甘油(triglyceride,TG)、总胆固醇(total cholesterol,TC)、高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)和血清CysC水平,其中CysC检测使用免疫比浊法;采用双抗体夹心酶联免疫吸附法测定血清CTRP9水平,所有操作严格遵循试剂盒(江苏菲亚生物科技有限公司)说明书进行,CTRP9可检测水平为17.5~700 pg/ml,批内及批间变异系数分别小于10%和12%。
1.3 统计学方法

2 结果
2.1 各组受检者血清CysC和CTRP9水平比较
正常对照组、NDR组、NPDR组和PDR组血清CysC、CTRP9水平总体比较,差异均有统计学意义(Z=89.430、F=74.242;均P<0.001)。随着DR分级加重,血清CysC水平逐渐升高,血清CTRP9水平逐渐降低,组间两两比较差异均有统计学意义(均P<0.05)(表3)。
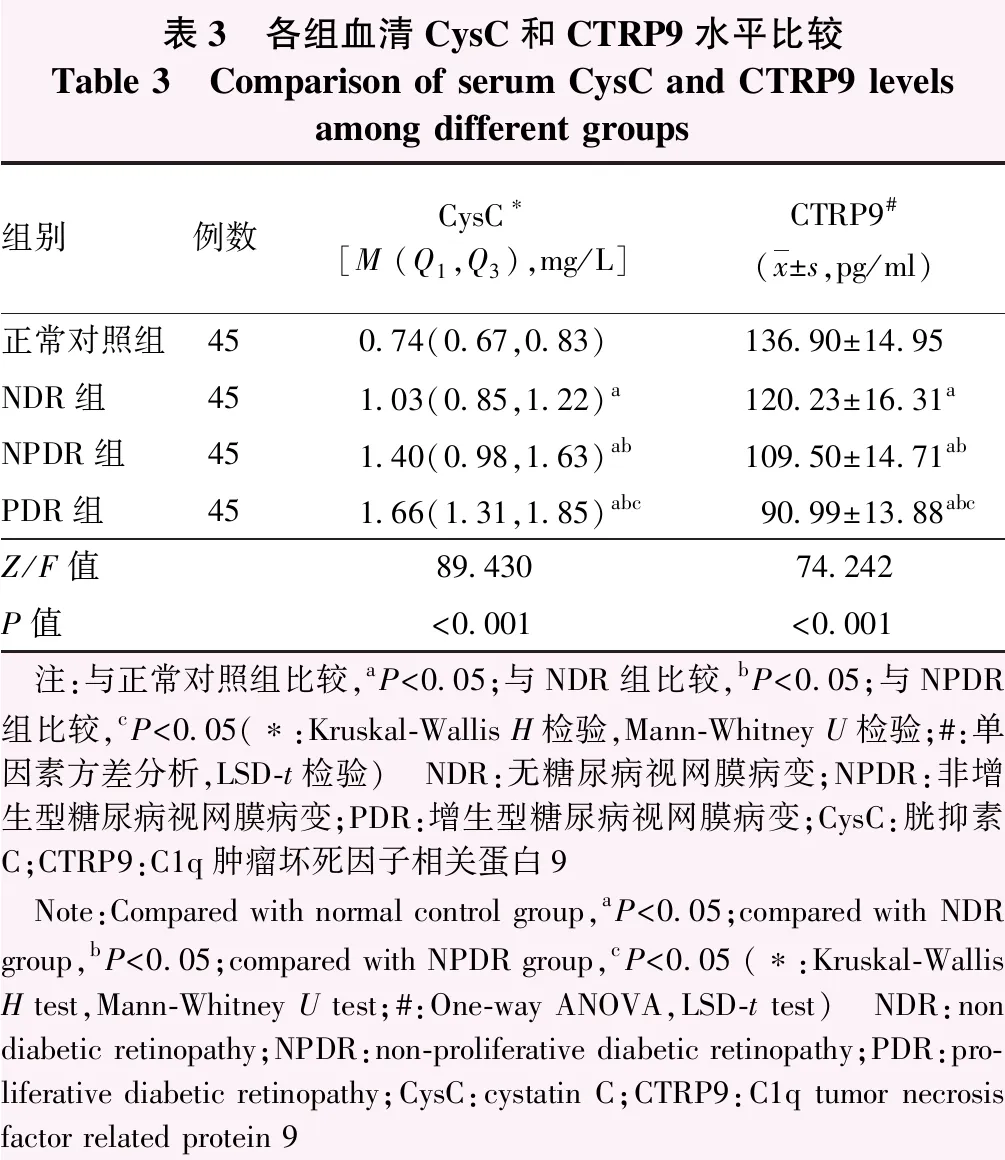
表3 各组血清CysC和CTRP9水平比较Table 3 Comparison of serum CysC and CTRP9 levels among different groups组别例数CysC∗[M (Q1,Q3),mg/L]CTRP9#(x±s,pg/ml)正常对照组450.74(0.67,0.83)136.90±14.95NDR组451.03(0.85,1.22)a120.23±16.31aNPDR组451.40(0.98,1.63)ab109.50±14.71abPDR组451.66(1.31,1.85)abc90.99±13.88abcZ/F值89.43074.242P值<0.001<0.001 注:与正常对照组比较,aP<0.05;与NDR组比较,bP<0.05;与NPDR组比较,cP<0.05(∗:Kruskal-Wallis H检验,Mann-Whitney U检验;#:单因素方差分析,LSD-t检验) NDR:无糖尿病视网膜病变;NPDR:非增生型糖尿病视网膜病变;PDR:增生型糖尿病视网膜病变;CysC:胱抑素C;CTRP9:C1q肿瘤坏死因子相关蛋白9 Note:Compared with normal control group,aP<0.05;compared with NDR group,bP<0.05;compared with NPDR group,cP<0.05 (∗:Kruskal-Wallis H test,Mann-Whitney U test;#:One-way ANOVA,LSD-t test) NDR:non diabetic retinopathy;NPDR:non-proliferative diabetic retinopathy;PDR:pro-liferative diabetic retinopathy;CysC:cystatin C;CTRP9:C1q tumor necrosis factor related protein 9
2.2 DME组与非DME组血清CysC和CTRP9水平比较
DME组血清CysC水平较非DME组显著升高,血清CTRP9水平较非DME组显著降低,差异均有统计学意义(Z=-2.952,P=0.003;t=9.212,P<0.001)(表4)。
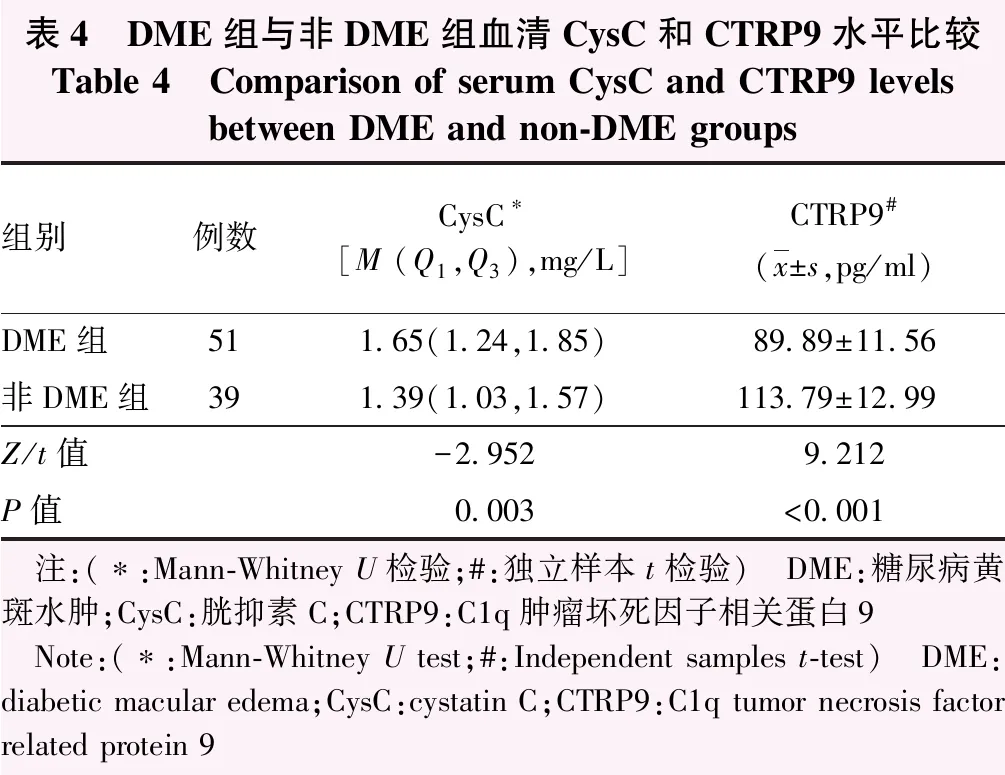
表4 DME组与非DME组血清CysC和CTRP9水平比较Table 4 Comparison of serum CysC and CTRP9 levels between DME and non-DME groups组别例数CysC∗[M (Q1,Q3),mg/L]CTRP9#(x±s,pg/ml)DME组511.65(1.24,1.85)89.89±11.56非DME组391.39(1.03,1.57)113.79±12.99Z/t值-2.9529.212P值0.003<0.001 注:(∗:Mann-Whitney U检验;#:独立样本t检验) DME:糖尿病黄斑水肿;CysC:胱抑素C;CTRP9:C1q肿瘤坏死因子相关蛋白9 Note:(∗:Mann-Whitney U test;#:Independent samples t-test) DME:diabetic macular edema;CysC:cystatin C;CTRP9:C1q tumor necrosis factor related protein 9
2.3 DR及DME影响因素分析
2.3.1DR影响因素分析 NDR组与DR组间年龄、FBG、LDL-C、TG、TC比较差异无统计学意义(均P>0.05),病程、BMI、HbAlc、HDL-C、CysC、CTRP9比较,差异均有统计学意义(Z=-4.686,P<0.001;Z=-2.749,P=0.006;Z=-2.823,P=0.005;Z=-2.463,P=0.014;Z=-5.627,P<0.001;Z=-5.704,P<0.001)。对其中P<0.05的因素进行共线性分析,结果显示病程、BMI、HbAlc、HDL-C、CysC、CTRP9的VIF分别为1.907、1.124、1.151、1.088、2.105、1.207。多因素Logistic回归分析结果显示,血清CysC水平(OR=19.742,95%CI:4.515~86.316,P<0.001)是DR发生的独立危险因素,血清CTRP9水平(OR=0.937,95%CI:0.908~0.966,P<0.001)是DR发生的保护因素(表5)。
2.3.2DME影响因素分析 DME组与非DME组间年龄、病程、BMI、FBG、HbAlc、HDL-C、LDL-C、TG、TC比较,差异无统计学意义(均P>0.05),CysC、CTRP9的VIF均为1.094。多因素Logistic回归分析结果显示,血清CTRP9水平(OR=0.838,95%CI:0.778~0.903,P<0.001)是DME发生的独立保护因素(表6)。
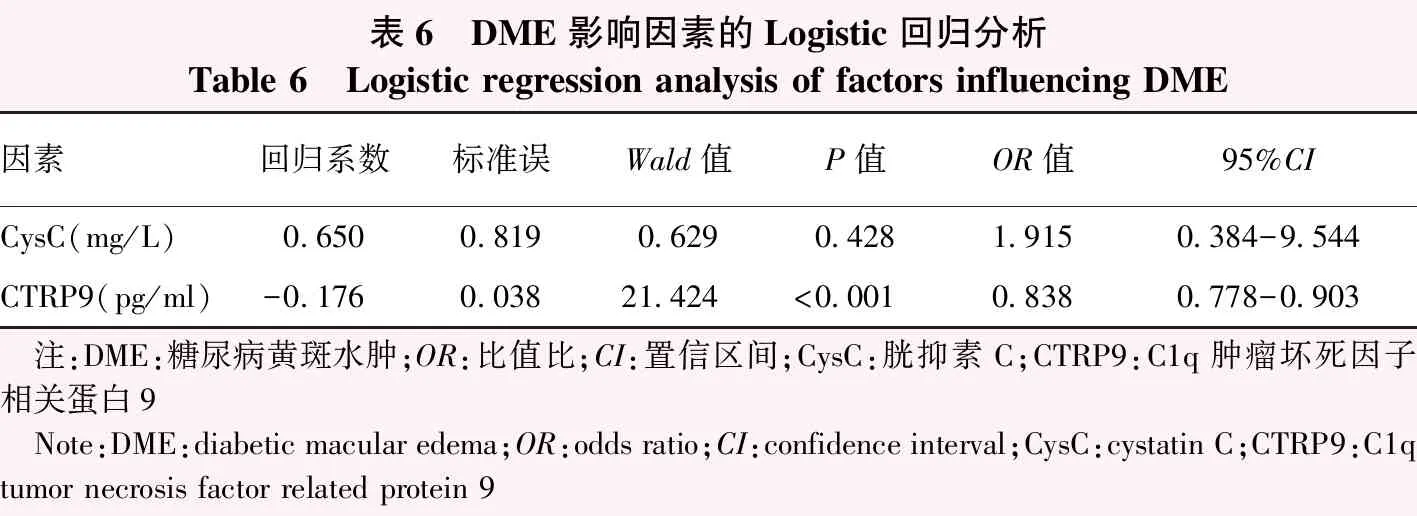
表6 DME影响因素的Logistic回归分析Table 6 Logistic regression analysis of factors influencing DME因素回归系数标准误Wald值P值OR值95%CICysC(mg/L)0.6500.8190.6290.4281.9150.384-9.544CTRP9(pg/ml)-0.1760.03821.424<0.0010.8380.778-0.903 注:DME:糖尿病黄斑水肿;OR:比值比;CI:置信区间;CysC:胱抑素C;CTRP9:C1q肿瘤坏死因子相关蛋白9 Note:DME:diabetic macular edema;OR:odds ratio;CI:confidence interval;CysC:cystatin C;CTRP9:C1q tumor necrosis factor related protein 9
2.4 血清CysC和CTRP9对DR和DME的诊断效能
血清CysC、CTRP9水平单独及联合诊断DR发生风险的AUC分别为0.798、0.802和0.870,其中二者联合诊断价值最高。当血清CysC和CTRP9水平截断值分别取1.34 mg/L和110.12 pg/ml时,可获得最佳诊断效能(图1A,表7)。

表7 血清CysC和CTRP9水平对DR的诊断效能Table 7 Diagnostic efficacy of serum CysC and CTRP9 levels for DR指标AUC(95%CI)约登指数截断值灵敏度(%)特异度(%)CysC0.798(0.725-0.871)0.5891.34 mg/L65.693.3CTRP90.802(0.726-0.877)0.523110.12 pg/ml75.676.7CysC+CTRP90.870(0.811-0.930)0.677-74.493.3 注:CysC:胱抑素C;CTRP9:C1q肿瘤坏死因子相关蛋白9;DR:糖尿病视网膜病变;AUC:曲线下面积;CI:置信区间;-:无数据 Note:CysC:cystatin C;CTRP9:C1q tumor necrosis factor related protein 9;DR:diabetic retinopathy;AUC:area under curve;CI:confidence interval;-:no data

图1 血清CysC和CTRP9水平诊断DR和DME的ROC曲线 A:DR诊断ROC曲线 B:DME诊断ROC曲线 CysC:胱抑素C;CTRP9:C1q肿瘤坏死因子相关蛋白9
血清CysC、CTRP9水平单独及联合诊断DME的AUC分别为0.682、0.923和0.923,其中CTRP9对DME的发生风险有较好的诊断价值,且当血清CTRP9水平的截断值取104.68 pg/ml时,可获得最佳诊断效能(表8,图1B)。
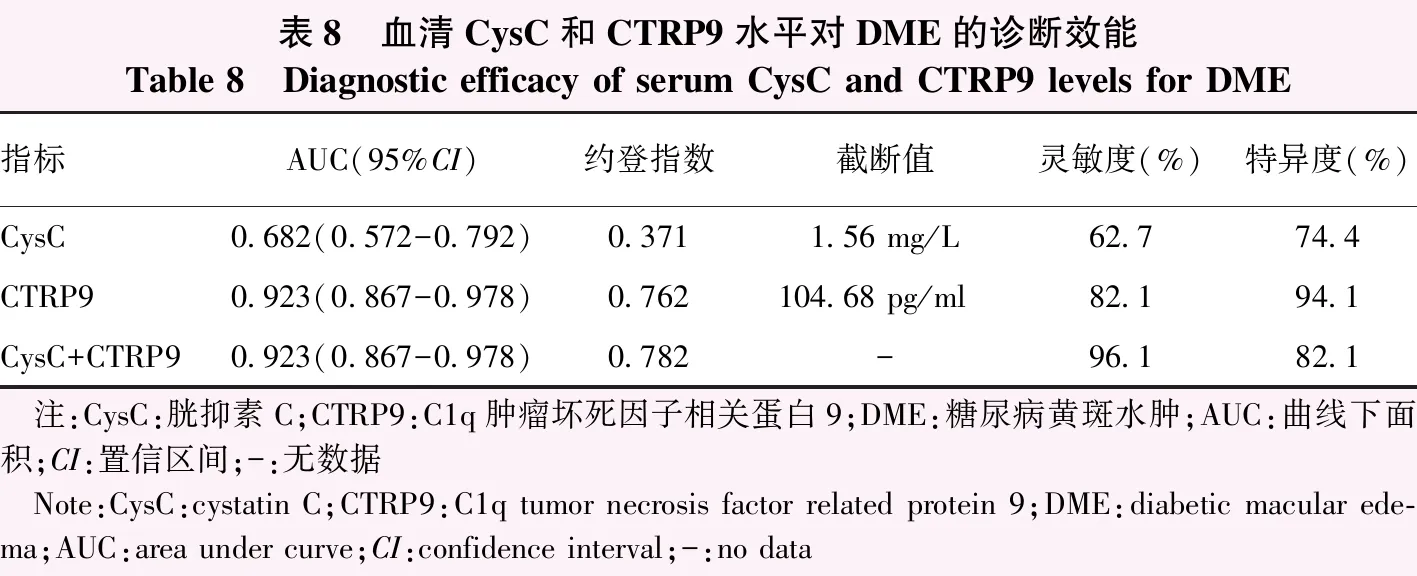
表8 血清CysC和CTRP9水平对DME的诊断效能Table 8 Diagnostic efficacy of serum CysC and CTRP9 levels for DME指标AUC(95%CI)约登指数截断值灵敏度(%)特异度(%)CysC0.682(0.572-0.792)0.3711.56 mg/L62.774.4CTRP90.923(0.867-0.978)0.762104.68 pg/ml82.194.1CysC+CTRP90.923(0.867-0.978)0.782-96.182.1 注:CysC:胱抑素C;CTRP9:C1q肿瘤坏死因子相关蛋白9;DME:糖尿病黄斑水肿;AUC:曲线下面积;CI:置信区间;-:无数据 Note:CysC:cystatin C;CTRP9:C1q tumor necrosis factor related protein 9;DME:diabetic macular ede-ma;AUC:area under curve;CI:confidence interval;-:no data
3 讨论
近年来,CysC和CTRP9因与多种疾病的病理生理相关而受到广泛关注。CysC是一种有效的溶酶体和细胞外半胱氨酸蛋白酶抑制剂,由所有的有核细胞产生,几乎身体的每个器官都可以表达,在人类血管病理生理学中发挥着多效作用[10-11]。Mussap等[12]认为,CysC与炎症、动脉壁重塑、血管完整性、新生血管形成和神经元退行性病理学变化有关。CTRP9是CTRP家族的一员,与脂联素的氨基酸同源性最高(约为54%)[13-14]。有研究发现,CTRP9可以激活AMP依赖的蛋白激酶、蛋白激酶B等多种信号通路以调节糖脂代谢、血管舒张和细胞分化,参与糖尿病、肥胖、动脉粥样硬化等多种疾病的发生和发展[15]。
多项研究证明,糖尿病肾病、DR、糖尿病周围神经病变等糖尿病并发症患者的血清中CysC水平升高[16-18]。CysC与C反应蛋白、白细胞介素6(interleukin-6,IL-6)、肿瘤坏死因子α等炎症反应标志物显著相关[19]。Lee等[20]研究发现,血清CysC水平升高与胰岛素抵抗及炎症生物标志物之间独立相关,表明血清CysC水平与2型糖尿病的发生和发展密切相关。本研究结果显示,NDR组、NPDR组和PDR组血清CysC水平均显著高于正常对照组,说明血清CysC水平的变化可能对2型糖尿病视网膜病变的发病起重要作用。此外,一项meta分析结果也表明,从NDR到NPDR再到PDR,血清CysC水平明显升高[17]。He等[5]也发现,血清CysC水平与DR的严重程度相关,并且可以预测威胁视力的DR。本研究结果显示,NDR组、NPDR组和PDR组血清CysC水平依次升高,组间差异均有统计学意义;Logistic回归分析结果显示,CysC是DR发生的独立危险因素,表明血清CysC水平可能与DR的严重程度相关,与上述研究结果一致。
CTRP9作为一种独特的多效性脂肪因子,在2型糖尿病、肥胖和冠状动脉疾病等的发病机制中发挥关键作用[13]。有研究发现,2型糖尿病患者血清CTRP9水平降低[21-22]。本研究结果也显示,与正常对照组相比,NDR组、NPDR组和PDR组患者CTRP9水平显著降低。既往研究表明,CTRP9在糖尿病和糖尿病并发症的病理生理过程中起到保护性作用。Jia等[14]研究发现,CTRP9可以改善胰岛素敏感性和脂质代谢,降低血糖水平;且CTRP9转基因小鼠在胰岛素抵抗及代谢特征方面明显改善,同时空腹胰岛素和葡萄糖水平降低[23]。CTRP9除了有改善糖代谢的功能,还具有抗炎、抗氧化应激及改善血管内皮细胞功能的作用。Jung等[24]研究发现,CTRP9可减少由AMPK介导的血管内皮细胞中细胞因子诱导的血管炎症及黏附分子表达。血清高水平CTRP9还可以通过调节抗氧化酶水平和内皮型一氧化氮合酶的表达,改善血管内皮功能障碍[25]。然而,关于CTRP9与DR严重程度的相关性鲜有报道。本研究结果显示,NDR组、NPDR组和PDR组血清CTRP9水平依次降低,组间比较差异均有统计学意义;Logistic回归分析结果显示,血清CTRP9是DR发生的保护因素。
本研究通过绘制ROC曲线,发现血清CysC、CTRP9水平对DR的诊断均有一定价值,且当血清CysC、CTRP9水平截断值分别取1.34 mg/L和110.12 pg/ml时,可获得最佳诊断价值。
DME的发病机制与多种生长因子的过度表达密切相关,包括VEGF、胰岛素样生长因子1、基质衍生因子1和肿瘤坏死因子[26]等,其中VEGF在DME的发生和发展中起重要作用。同时,血-视网膜屏障(blood retinal barrier,BRB)的完整性被破坏会加剧视网膜新生血管生成[27]。目前,还未发现CysC、CTRP9与DME关系的相关报道。一项关于系统性红斑狼疮的研究表明,CysC水平的升高可以促进VEGF的生成,且其升高程度与体内VEGF水平呈正相关[28];Im等[4]研究发现,CysC作为半胱氨酸蛋白酶抑制剂,通过促进VEGF驱动的血管生成在DR中发挥重要作用,因此CysC可能通过促进VEGF的产生来加速DME的进展。而CTRP9则可通过抑制肿瘤坏死因子α、IL-1β、单核细胞趋化蛋白1和黏附分子的表达及平衡VEGF和色素上皮衍生因子二者间的表达来保护BRB[7];CTRP9还可以通过下调转录因子核因子-κB在db/db小鼠视网膜中的表达来抑制黏附分子和促炎因子表达,发挥抗炎作用,并防止BRB的分解及紧密连接蛋白的下调[7]。本研究结果显示,与非DME组相比,DME组CysC水平显著升高,CTRP9水平显著降低,差异有统计学意义;Logistic回归分析结果显示,血清CTRP9水平是DME发生的独立保护因素,推测CTRP9可能通过以上途径减少DME的发生。此外,本研究中ROC曲线图结果显示,血清CysC、CTRP9水平单独及联合诊断DR患者发生DME风险的AUC分别为0.682、0.923和0.923,CysC对DME的诊断价值较低,而CTRP9对DME的发生有较高的诊断价值,且当血清CTRP9的截断值取104.68 pg/ml时,可获得最佳诊断效能。
总之,本研究结果提示2型糖尿病患者血清CysC、CTRP9水平与DR和DME的发生和发展关系密切,血清中CysC高表达以及CTRP9低表达均提示发生DR及DME的风险显著增加。此外,本研究通过绘制ROC曲线,进一步发现血清CysC和CTRP9联合检测时对DR的诊断价值最高,血清CTRP9水平对DME的发生风险有较高诊断价值。因此,血清CysC、CTRP9水平可作为临床上监测2型糖尿病患者发生DR及DME的重要参考指标,未来临床可考虑同时检测血清CysC和CTRP9水平以评估2型糖尿病患者并发DR或DME的风险。后续还需进一步研究二者与视网膜血管并发症之间的潜在机制,并探索预防或减缓DR的治疗策略,如通过药物干预CysC或CTRP9的水平是否可以延缓或治疗DR及DME。目前DR及DME的确诊依然需要专业设备的辅助及专业眼科医师对高质量眼底照片的判读,但许多基层医疗单位并不具备这些条件,因此DR及DME患者的筛查、早期诊断及病情监测受到很大限制,而血清分子标志物CysC、CTRP9的检测则提供了一种更方便可行的诊断方法。
本研究尚存在一些不足,如纳入的样本量较小,同时本研究为横断面研究,无法推断血清CysC、CTRP9水平与DR及DME之间的因果关系,因此未来还需进行大样本的前瞻性队列研究加以证实。此外,本研究纳入的研究对象未排除糖尿病肾病对CysC的影响。2型糖尿病患者诊断时机通常较发病时间滞后,多无法明确具体发病时间,且患者易合并高血压、血脂异常、肥胖等其他血管损害的危险因素,因此CysC与血管并发症之间的关联可能受到上述相关混杂因素的影响。本研究结果还有待进一步大样本的研究证实。
利益冲突所有作者均声明不存在任何利益冲突
作者贡献声明张书:酝酿和设计试验、实施研究、采集数据、分析/解释数据、起草及修改文章;景海霞、白惠玲:采集数据、分析/解释数据;刘勤:酝酿和设计试验、实施研究、对文章知识性内容的审阅和智力性内容的修改及定稿;马建军:酝酿和设计试验、对文章知识性内容的审阅和智力性内容的修改及定稿

