超声检测NT 增厚联合Tei 指数筛查先天性心脏病的价值
陈登辉,孔庆锋
(1 山东第一医科大学<山东省医学科学院>研究生部 山东 济南 250117)
(2 济宁市第一人民医院超声医学科 山东 济宁 272000)
先天性心脏病(congenital heart disease,CHD)是胎儿常见的一类先天性发育异常疾病,有较高的病死率,且有研究表明CHD 患病率有上升趋势,严重的CHD 不仅增加了家庭的负担,更会影响患儿的生存质量,因此,CHD 的产前诊断至关重要[1-2]。随着产前超声技术的快速发展,有研究表明,颈部透明层(nuchal translucency,NT)增厚与胎儿CHD 有一定相关性,可在孕早期对CHD 进行筛查[3-5]。Tei 指数即心肌做功指数,与心脏功能密切,可以定量评估左室整体功能,且Tei 指数操作简便,受胎儿心室形态及心率影响较小,能早期发现胎儿心功能异常,是评估患者心功能不全的敏感指标[6-9]。本文主要通过对超声测量NT 增厚联合左心室Tei(LV Tei)指数筛查胎儿先天性心脏病进行分析,期望为CHD的产前早期筛查提供新依据。现将具体内容报道如下。
1 资料与方法
1.1 一般资料
选取2021 年12 月—2023 年1 月在济宁市第一人民医院就诊的21 例胎儿为CHD 的孕妇纳入观察组,年龄为22 ~37 岁,平均(30.00±4.68)岁;孕周为11 ~13+6周,平均(11.95±0.95)周;胎儿头臀长46 ~70 mm,平均(58.19±7.52)mm。纳入标准:(1)胎儿经中孕期超声心动图检查符合先天性心脏病诊断标准[10];(2)孕妇为单胎妊娠;(3)临床及超声资料完整。排除标准:(1)临床资料缺失;(2)不能全程配合本研究;(3)合并肝肾功能疾病。观察组中,室间隔缺损13 例,房室间隔缺损2 例,完全大动脉转位1 例,永存动脉干1 例,左心室发育不良1 例,永存左上腔静脉1 例,右位主动脉弓1 例,房间隔膨出瘤1 例。同期选取52 名进行超声筛查的正常产妇纳入对照组。两组一般资料的差异无统计学意义,见表1。所有来院筛查孕妇及其家属均自愿参与本研究并签署知情同意书。本研究已通过济宁市第一人民医院医学伦理委员会审核批准。
表1 两组一般资料比较(± s)
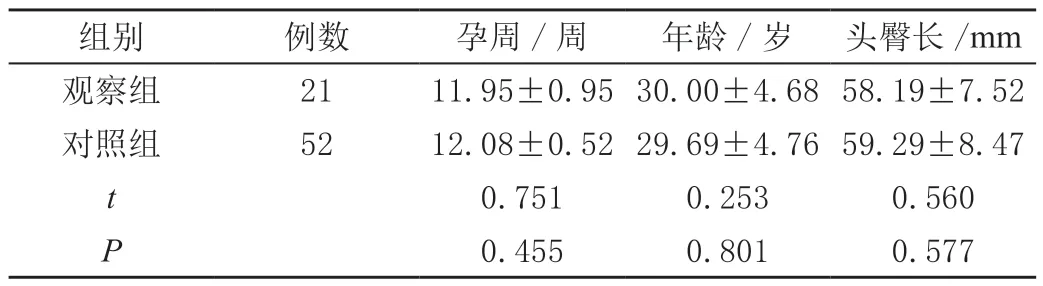
表1 两组一般资料比较(± s)
组别 例数 孕周/周 年龄/岁 头臀长/mm观察组 21 11.95±0.95 30.00±4.68 58.19±7.52对照组 52 12.08±0.52 29.69±4.76 59.29±8.47 t 0.751 0.253 0.560 P 0.455 0.801 0.577
1.2 方法
所有就诊孕妇进行胎儿NT 厚度及左心室Tei 指数检查,使用的超声诊断仪为Voluson E10(GE),探头频率为3.53 MHz,操作者为高年资主治医师及高级职称医师。对NT 厚度值采用英国胎儿基金会标准进行测量,NT 厚度超过第95 百分位数视为异常。LV Tei 指数的测量方法[11]:适当放大胎儿心脏图像,在左心室流出道切面基础上将脉冲多普勒取样容积置于二尖瓣与主动脉瓣之间,超声束与血流方向间夹角<20°,获取连续的流入道和流出道血流频谱。Tei 指数=[等容收缩时间(ICT)+等容舒张时间(IRT)]/射血时间(ET)。
1.3 观察指标
(1)比较两组的NT 厚度以及LV Tei 指数:分析NT 厚度以及LV Tei 指数筛查结果,探讨NT 厚度以及LV Tei 指数对胎儿CHD 的诊断效能。(2)绘制受试者工作特征(receiver operating characteristic,ROC)曲线,验证NT 增厚及Tei 指数联合筛查胎儿CHD 的诊断效能,以曲线下面积(area under the curve,AUC)评价。
1.4 统计学方法
采用SPSS 27.0 软件对数据进行统计学分析,符合正态分布的计量资料采用均数±标准差(± s)表示,行t检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组NT 厚度和LV Tei 指数比较
观察组胎儿的NT 厚度和LV Tei 指数的平均值高于对照组,差异有统计学意义(P<0.05),见表2。观察组胎儿NT 厚度超声声像图见图1,对照组胎儿LV Tei指数测量声像图见图2。
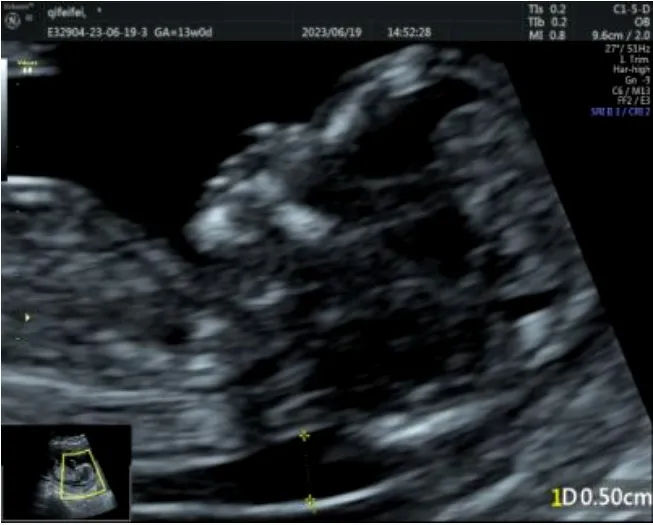
图1 观察组胎儿NT 厚度超声图像
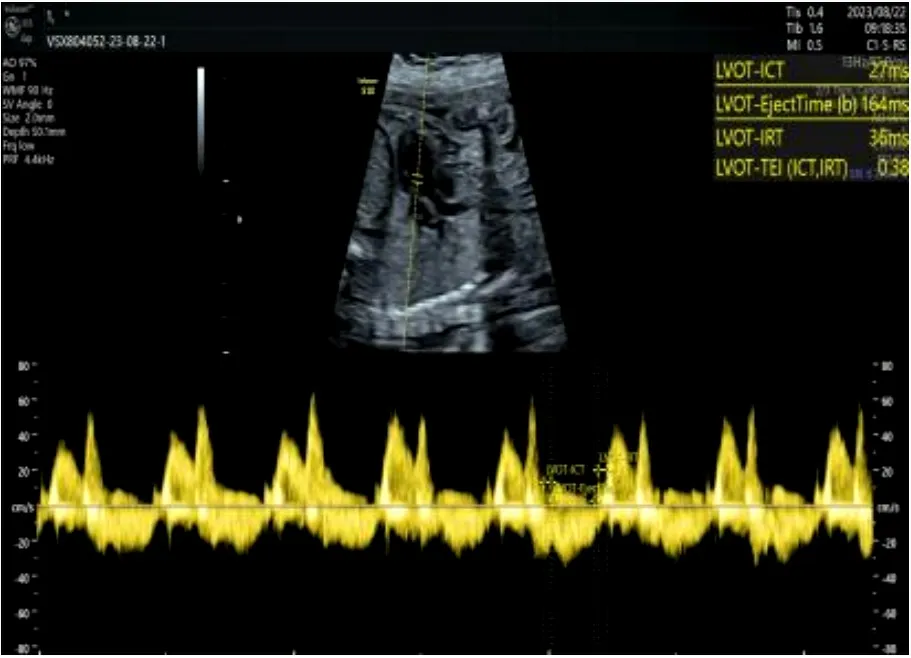
图2 对照组胎儿LV Tei 指数图像
表2 两组组胎儿NT 厚度及LV Tei 指数比较(± s)
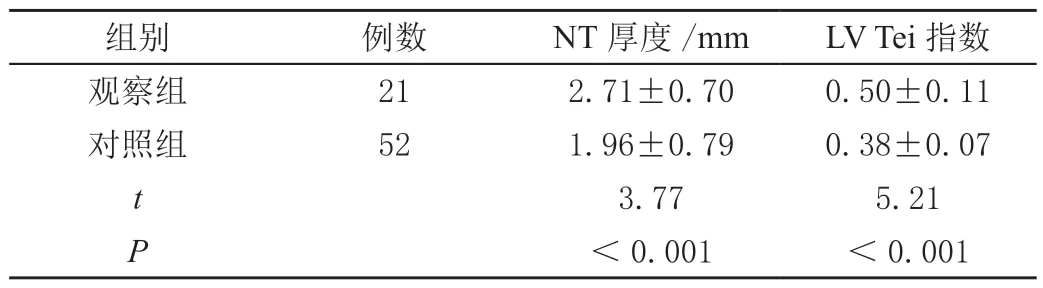
表2 两组组胎儿NT 厚度及LV Tei 指数比较(± s)
组别 例数 NT 厚度/mm LV Tei 指数观察组 21 2.71±0.70 0.50±0.11对照组 52 1.96±0.79 0.38±0.07 t 3.77 5.21 P<0.001 <0.001
2.2 NT 厚度、LV Tei 指数及联合检测在CHD 中的诊断效能比较
分析ROC 曲线图,可得胎儿NT 厚度、LV Tei 指数及二者联合诊断的AUC 分别为0.77、0.76 和0.84,见图3,联合诊断的曲线下面积大于NT 厚度、LV Tei指数各自单独检测,差异有统计学意义(P<0.05),见表3。通过计算约登指数分析孕早期胎儿LV Tei 指数筛查CHD 的临界值为0.48,灵敏度和特异度分别为71.4%、82.7%。
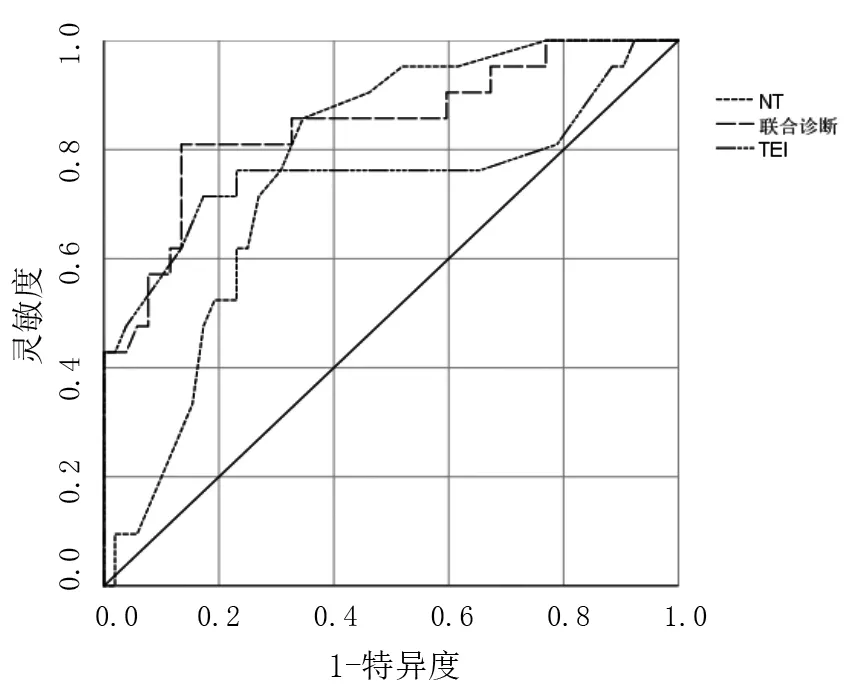
图3 NT 厚度、LV Tei 指数及联合诊断CHD 的ROC 曲线
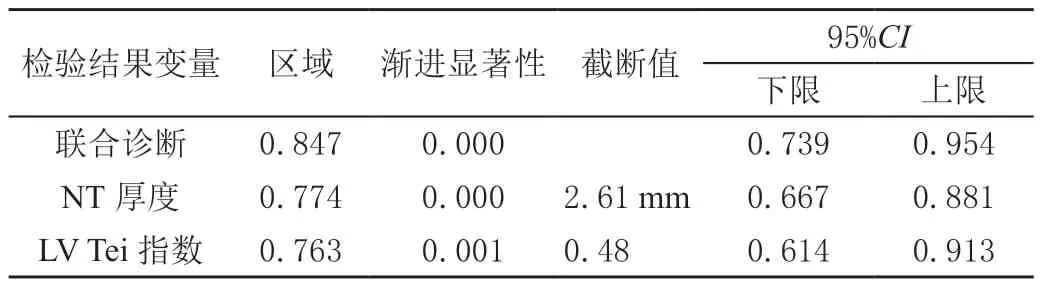
表3 NT 厚度、LV Tei 指数及联合检测在CHD 中的诊断效能比较
3 讨论
产前超声检查是筛查CHD 的重要方法之一,严重的CHD 会不仅会影响新生儿的生长发育,更会给患儿家庭造成沉重负担[12]。目前,CHD 的诊断主要的措施是中孕期行胎儿超声心动图检查[13-15],且妊娠期间孕妇超声筛查时间多集中于中孕期,对孕早期的超声筛查重视程度不够,如能把CHD 的筛查工作常规提前到早孕期,使一些畸形特别是严重CHD 在产前早期诊断,临床医师及时进行干预,对降低新生儿病死率、减轻家庭和社会经济负担以及优生优育具有重要意义。
NT 增厚常与染色体异常、结构畸形相关,且与21-三体关系密切,而染色体病通常缺乏有效临床治疗手段,因此,可对11 ~13+6周孕妇常规筛查孕早期胎儿NT。苏倩等[16]研究发现,胎儿先天性心脏病与孕早期NT 厚度、心率及心轴有一定相关度,其中NT 厚度对CHD 预测价值最大,并推荐要重视孕早期NT 检查。吴小莉等[17]研究指出,孕早期胎儿NT 厚度及静脉导管血流频谱的超声检测对胎儿CHD 筛查有一定价值。本研究中,观察组NT 值厚度大于对照组,尽管多项研究表明NT 增厚对于孕早期胎儿CHD 具有一定诊断价值,但采用NT 增厚单一指标诊断CHD 特异度和灵敏度不高[18-19],而Tei 指数对评价胎儿左心室功能有操作简单、重复性好的独特的优势,受胎儿心室形态及心率影响较小,与静脉导管负荷指数相比,Tei 指数评价胎儿心功能更为敏感,能早期发现胎儿心功能异常。杨欣等[20]研究表明,通过Tei指数联合肺静脉、静脉导管血流参数对妊娠期高血压患者胎儿心功能的评估,可以为临床治疗方案提供有价值的信息。CHD 胎儿由于心脏结构异常心功能会受到影响,因此可以用Tei 指数来评估胎儿左心室的收缩功能和舒张功能。有研究表明,心脏结构异常胎儿左心室Tei 指数会升高,胎儿左心室Tei 指数与胎儿心功能指标存在一定相关性,因此胎儿左心室的Tei 指数可用于心脏异常胎儿的超声筛查[21]。本研究表明,CHD 组胎儿左心室Tei 指数高于对照组,差异有统计学意义(P<0.05),与既往国内学者研究一致。
本研究将NT 值以及LV Tei 指数结合起来,分析ROC 曲线可知联合诊断的曲线下面积高于NT 值或LV Tei 指数单一检测,NT 增厚联合LV Tei 指数可以提高孕早期胎儿先天性心脏病的诊断价值。本研究的不足之处是缺乏部分后续流产胎儿的随访情况,尽管通过ROC 曲线分析得出Tei 指数的截断值,由于样本容量较小,测量方法和仪器不同,胎儿NT 及Tei 指数测量受胎儿体位及孕妇体重的影响结果存在一定偏倚,期望后续研究可以搜集更多的病例,提高NT 值增厚联合LV Tei 指数筛查胎儿CHD 的灵敏度和特异度。
胎儿NT 增厚、左心室Tei 指数增高可作为孕早期筛查胎儿先天性心脏病的判断指标,两者联合筛查可提高孕早期胎儿先天性心脏病的检出率,有利于临床早期对异常胎儿进行干预。

