前列腺癌磁共振弥散加权成像病灶ADC 值与根治术标本肿瘤组织占比及Gleason 评分的相关性分析
肖 靖,刘干辉(通信作者)
(1 汕头大学医学院粤北临床学院<粤北人民医院>放射科 广东 韶关 512000)
(2 汕头大学医学院粤北临床学院<粤北人民医院>影像科 广东 韶关 512000)
近年来,随着人群饮食结构及生活方式的改变,前列腺癌发病率越来越高。研究显示,前列腺患者于疾病早期得到规范性且有效的治疗后,预后效果较好[1-2]。但因该病早期部分患者症状表现和前列腺增生相似度较高,极易误诊或漏诊,导致患者确诊时病情发展至中晚期,错失最佳治疗时机。因此,早发现、早诊断、早治疗对提升前列腺癌诊断效能意义重大。Gleason 评分是现阶段临床用于评估前列腺癌组织分级的重要方法,该方法主要通过穿刺获得病理结果后再行病情评估,是制定前列腺癌治疗方案的重要参考指标[3]。而磁共振弥散加权成像(diffusion weighted imaging,DWI)能够对病灶组织中的水分子弥散特性行无创检查,以对比图像特征的表观弥散系数(apparent diffusion coefficient,ADC)等方式鉴别肿瘤的良恶性,为提升前列腺癌磁共振诊断效能提供有力的佐证,现已广泛应用于前列腺癌的诊断及治疗[4]。目前,国内外对于前列腺癌DWI 成像定量ADC值与肿瘤组织占比及不同肿瘤组织占比情况下ADC 值与Gleason 评分相关性的研究较少。鉴于此,本研究分析前列腺癌磁共振DWI 病灶ADC 值与根治术标本肿瘤组织占比及Gleason 评分的相关性,以为临床诊断前列腺癌患者病情提供有效参考。
1 资料与方法
1.1 一般资料
选取粤北人民医院2020 年1 月—2022 年12 月收治的58 例行前列腺癌根治术的患者作为研究对象。所有患者均经术后大体病理标本证实为前列腺癌,并对手术大体病理标本进行了组织学占比分析。研究对象年龄为40 ~90 岁,平均(65.83±3.62)岁。
纳入标准:(1)术前均行前列腺磁共振(magnetic resonance,MR)检查;(2)检查前1 周内未进行穿刺术,检查前半年内未进行激素等其他治疗。排除标准:(1)MR 检查禁忌证;(2)存在其他系统恶性肿瘤或转移瘤;(3)术前已行放、化疗治疗史;(4)严重心脑血管疾病;(5)凝血功能异常;(6)无法配合完成本次检查。
1.2 方法
DWI 检查:单次激发回波平面回波成像(single-shot echo planner imaging,SS-EPI)序列,扫描参数如下:层 厚 为3.0 mm,TE 为68 ms,TR 为4 500 ms,间 距为0,NEX 为2,FOV 为220 mm×240 mm,b 值为0、1 500;扫描完后将图片传送至工作站进行处理。
前列腺腺癌手术及大体病理标本:手术采取前列腺癌根治术,将前列腺、双侧精囊腺及输精管切除。前列腺活检标本完全石蜡包埋固定切片,由工作经验丰富的病理科工作人员在光学显微镜下观察,记录癌灶的具体位置(象限)、层面、大小、定量、组织学分型、Gleason 评分、分级分组、侵犯范围、病理分期、肿瘤组织占送检组织比例、免疫组化结果。
MR 图像病灶与病理切片病灶匹配及ADC 值测量:由2 名有5 年以上工作经验的病理学专家和2 名有10 年以上工作经验的放射科医师联合进行病理-影像回顾。结合术前多点穿刺病理结果、大体病理切片勾画出所有癌灶的边界,并对前列腺外弥散的部位进行标记。2 名有10 年以上工作经验的放射科医师对所有病例的病理切片上癌灶所在区域并结合T2WI、DWI 图像,选取肿瘤病灶对应的磁共振ADC 图上信号最低的的最主要病症区域进行测值,面积选取范围取2~10 mm2,尽量避开囊性区,测量3 次取平均值。
1.3 观察指标
(1)分析前列腺癌患者前列腺MR 检查影像学表现,定量测量主要病灶ADC 值。(2)“金标准”为前列腺穿刺活检及术后的病理学结果,分析肿瘤累及组织病灶ADC 值与肿瘤组织占比及Gleason 评分相关性。采用Gleason 5 级10 分制对病理标本行组织学分级,若Gleason 评分≥7 分,表明肿瘤侵袭性较强,预后较差;反之,肿瘤侵袭性较弱,预后较好[5]。
1.4 统计学方法
采用SPSS 22.0 软件进行统计学分析。符合正态分布的计量资料采用均数±标准差(± s)表示,行t检验或方差分析;计数资料采用频数和百分率[n(%)]表示,组间比较采用χ2检验。采用Spearman 分析ADC 值与大体病理标本肿瘤组织占比及Gleason 评分的相关性。P<0.05 表示差异有统计学意义。
2 结果
2.1 MR 检查影像学表现
所有患者经MR 检查可见病灶中央带与外周带界限不清共16 例,存在孤立结节病灶共38 例,病灶处于移行带共4 例。典型病例影像:前列腺癌患者经MR 扫描可见平扫压脂T2WI 显示前列腺右侧外周带呈低信号,边界欠清晰,局部包膜连续性中断。病灶DWI 上呈现出明显高信号,ADC 图示病灶明显低信号,T2WI 脂肪抑制及T2WI 图像中能够清晰观察病灶及周边组织情况。见图1。
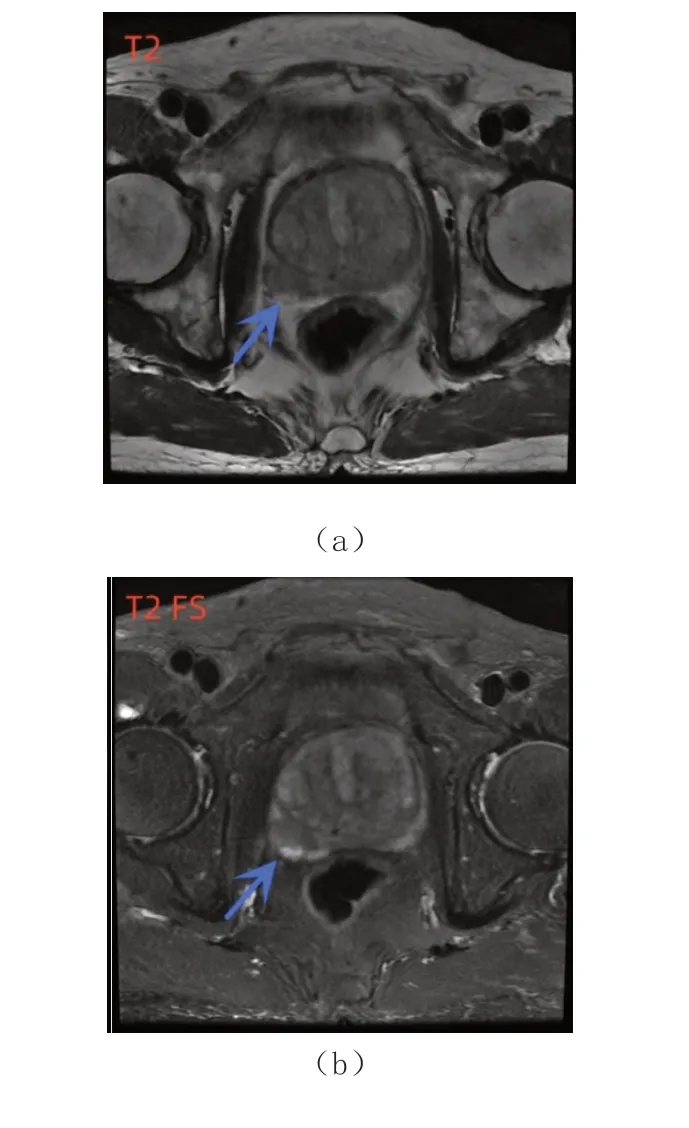

图1 典型病例影像
2.2 ADC 值与Gleason 评分相关性分析
Spearman 相关性分析显示,ADC 值与Gleason 评分呈负相关(r=-0.751,P<0.05)。见表1。
表1 ADC 值与Gleason 评分相关性分析
2.3 肿瘤累及组织ADC 值及与Gleason 评分相关性分析
58 例前列腺癌患者病灶累及组织≤10%共20 例,10%~≤40%共23 例,40%~≤70%共9 例,70%~≤100%共6 例。由此可见,肿瘤累及组织占比越高,ADC 值越低,Spearman 相关性分析显示,肿瘤累及组织70%~≤100%的ADC值与Gleason评分呈负相关(r=-0.686,P<0.05),其余各组肿瘤累及组织占比与Gleason 评分间均无明显相关性。见表2。

表2 肿瘤累及组织占比与Gleason 评分关系
3 讨论
研究显示,我国男性前列腺癌发病率越来越高,且年龄越大发生前列腺癌概率越高,现已成为威胁患者生命安全的重要危险因素[6]。目前,病理穿刺活检是诊断前列腺癌的有效方法,但该方法对患者而言属有创操作,小部分患者接受度较低,使其在临床应用中存在一定局限。
DWI检查是现阶段临床唯一一种用于活体组织水分子扩散运动检测的重要影像学方法,该方法通过额外施加敏感电场的方式,改变肿瘤微环境下的水分子弥散程度及方向,有助于全面了解前列腺病理变化,判断病情进展程度及肿瘤分化程度[7]。ADC 值为DWI 成像的重要评估参数,能够反映水分子弥散运动的速度及范围,与癌细胞的侵袭、生长、浸润间存在密切联系,且ADC 值越低,提示该组织区域内水分子弥散被限制程度越明显[8]。而Gleason 评分作为评估前列腺癌分化程度及侵袭能力的重要指标,研究显示,Gleason 评分≥7 分时,癌细胞侵袭能力较强,分化较差;反之,癌细胞侵袭能力较弱,分化较好[9-10]。由此可见,Gleason 评分是基于腺体组织结构构成,评分越低,说明前列腺腺体结构完整性越好,病灶内部受到水分子运动影响越小,ADC值变化越小。本研究结果显示,ADC 值与Gleason 评分呈负相关(r=-0.751,P<0.05)。58 例前列腺癌患者病灶累及组织≤10%共20 例,10%~≤40%共23 例,40%~≤70%共9 例,70%~≤100%共6 例。Spearman 相关性分析显示,肿瘤累及组织70%~≤100%的ADC值与Gleason评分呈负相关(r=-0.686,P<0.05),其余各组肿瘤累及组织占比与Gleason 评分间均无明显相关性,对其进行分析可知通过前列腺MR DWI 检查病灶ADC 值变化有助于量化组织微环境中水分子弥散运动程度,且前列腺癌患者因腺体受到肿瘤侵犯,使得水分子运动明显受阻,导致ADC 值下降,Gleason 评分增高[11-12]。此外,由于穿刺前无法预知肿瘤累及组织的百分比,应用ADC 值评估Gleason 评分及预后时无法准确评估其相关性。通过前列腺MR DWI 检查定量ADC 值协助判断前列腺癌患者预后时,在肿瘤组织占比较高时,低ADC 值可预测高Gleason 评分的前列腺癌。但本次研究中存在以下不足:所选取样本数可能仍然偏小不能准确反映总体真实相关性,在明确肿瘤累及组织百分比时受到病理切片技术及诊断人员主观因素的影响,主要病灶ADC 值测量与整体肿瘤病灶平均ADC 值可能存在差异。
综上所述,前列腺癌MR 检查可清晰显示病灶情况,获得主要病灶定量ADC 值,且肿瘤累及组织占比越高,定量ADC 值与Gleason 评分负相关性越强,可联合两参数数据帮助临床评估前列腺癌侵袭性及预后,为临床诊疗提供有效参考。

