罗哌卡因联合右美托咪定对剖宫产产妇镇痛效果、术后恢复和血清炎症因子的影响
侯桂婷,李丹,张金金,杨百武
(安徽医科大学附属宿州医院·宿州市立医院麻醉科,安徽 宿州 234000)
腰硬联合麻醉是剖宫产术常用的麻醉方式,对胎儿影响小,且有着良好可控性。局麻药联合阿片类药物是腰硬联合麻醉中的常用药物方案,虽然麻醉效果强,但阿片类药物易引起呼吸抑制,不良反应如恶心呕吐等发生率较高[1-2]。故确保镇痛有效且能够提高安全性是麻醉医师的追求。罗哌卡因有感觉、运动阻滞分离的特点,且血流动力学稳定性好,是临床常用的局麻药[3]。右美托咪定可产生镇静、镇痛等药理作用,将其作为局麻药佐剂使用,可获得更好的椎管内麻醉效果[4]。研究[5]报道,使用罗哌卡因联合右美托咪定可用于剖宫产产妇麻醉,且不良反应少,但其在产妇术后恢复上是否具有优势尚不明确,仍需要验证。本研究以罗哌卡因联合舒芬太尼作为对照,探讨剖宫产产妇使用罗哌卡因联合右美托咪定作为腰硬联合麻醉方案的可行性。
1 资料与方法
1.1 一般资料
选取2022年1月至2023年2月安徽医科大学附属宿州医院行剖宫产术的116例产妇作为研究对象。纳入标准:(1)单胎妊娠;(2)年龄22~36岁;(3)孕周≥37周;(4)ASA分级属于I或II级。排除标准:(1)合并严重产科并发症;(2)伴严重肝肾功能障碍者;(3)存在慢性疼痛病史者;(4)有椎管内麻醉禁忌者;(5)对本试验用药有禁忌者;(6)合并严重精神障碍者。所有产妇均签署知情同意书,按镇痛方案不同,将产妇分为对照组与试验组,每组各58例。两组一般资料无统计学差异(P>0.05)。见表1。本研究经本院审查通过。
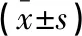
表1 两组产妇一般资料比较
1.2 麻醉方法
术前禁食6~8 h,禁饮2~3 h。入室后,对产妇予以常规心电监护,行前臂浅静脉通路开放。产妇取左侧卧位,于腰椎L3~4椎间隙进行穿刺,将25号针穿刺入蛛网膜下腔,确认抽吸到脑脊液后,试验组予以罗哌卡因(石家庄四药有限公司)12 mg+右美托咪定(扬子江药业集团有限公司)4 μg,进行蛛网膜下腔注射;对照组则使用罗哌卡因12 mg+舒芬太尼2.5 μg蛛网膜下腔注射,确认获得成功穿刺后,将硬膜外导管插入。手术期间对产妇生命体征进行密切监测,血压下降超过基础值30%时予以麻黄碱5~10 mg注射,心率<60次/min时予以阿托品0.5 mg注射。术毕,产妇均接上硬膜外自控镇痛泵,试验组配方为0.15%罗哌卡因+右美托咪定0.5 μg/kg,对照组配方0.15%罗哌卡因+舒芬太尼2 μg/kg,两组总体积均为100 mL,背景剂量为2 mL/h,单次按压剂量设定为2 mL,锁定15 min。
1.3 观察指标
(1)疼痛评分:分别于术后3、6、12、24及48 h,对产妇的疼痛程度进行评估,使用数字模拟量表(VAS)作为评定工具,得分越高,意味着产妇疼痛越严重。(2)镇痛泵参数:对两组首次予以镇痛按压的时间进行记录,并以术后48 h作为周期,统计镇痛泵按压的总次数。(3)产妇阻滞时效:包括腰麻感觉阻滞起效时间(蛛网膜下腔注药完成到感觉阻滞平面达到T10所经历的时间)及达到最高平面经历的时间(蛛网膜下腔注药毕至达到T6以上感觉阻滞平面这个过程所需要的时间),此外,还对感觉恢复时间进行记录。(4)术后恢复情况:评价指标包括首次肛门排气时间和泌乳始动时间,此外,对产妇何时下床活动的时间进行记录,统计48 h哺乳次数。(5)血清炎症因子:分别于术前和术后,对产妇外周血进行采集,抽取3mL,经10 min离心(3 000 r/min)处理得到血清,进行血清白细胞介素6(IL -6)和肿瘤坏死因子α(TNF-α)的测定,使用酶联免疫吸附法进行。(6)不良反应:对产妇术后48 h内不良反应发生情况进行记录。
1.4 统计学分析
2 结果
2.1 术后两组产妇VAS评分比较
两组术后3、6、12、24及48 h各时间点VAS评分对比,差异无统计学意义(P>0.05)。见表2。
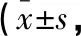
表2 两组术后VAS评分比较分)
2.2 两组产妇镇痛泵使用情况比较
两组产妇首次镇痛按压时间及术后48 h内镇痛泵按压次数均无统计学差异(P>0.05)。见表3。
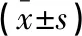
表3 两组镇痛泵使用情况比较
2.3 两组产妇阻滞时效比较
与对照组比较,试验组腰麻感觉阻滞达到最高平面经历的时间、感觉恢复时间较长(P<0.05),两组腰麻感觉阻滞起效时间无统计学差异(P>0.05)。见表4。
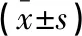
表4 两组产妇阻滞时效比较
2.4 两组产妇术后恢复情况比较
两组产妇首次下床活动时间无统计学差异(P>0.05)。与对照组相比,试验组首次肛门排气时间、泌乳始动时间均明显提前(P<0.05),48 h内哺乳次数增多(P<0.05)。见表5。
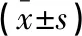
表5 两组术后恢复情况比较
2.5 两组产妇血清炎症因子比较
术前,两组产妇血清IL-6水平和TNF-α水平均无统计学差异(P>0.05)。术后,两组血清IL-6水平和TNF-α水平均增高(P<0.05),但试验组低于对照组(P<0.05)。见表6。
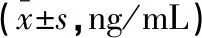
表6 两组血清炎症因子比较
2.6 两组不良反应比较
术后48 h,试验组内恶心呕吐和皮肤瘙痒发生率均低于对照组(P<0.05),两组其他不良反应发生率无统计学差异(P>0.05)。见表7。
表7 两组不良反应比较
3 讨论
去阿片化麻醉镇痛模式是近年新兴的麻醉理念,能够避免阿片类药物的不良反应,促进患者术后康复[6],但其临床应用仍需不断验证。文献[7]报道,罗哌卡因蛛网膜下腔单独注射的半数有效量(ED50)为11.4 mg,而加用右美托咪定5 μg可使得罗哌卡因的ED50下调为9.4 mg。罗哌卡因(使用剂量为12.5 mg)组合右美托咪定(剂量为3~5 μg)用于剖宫产术可提供良好术后镇痛,减轻产妇寒战,且不延长运动阻滞时间[5]。本研究使用4 μg右美托咪定蛛网膜下腔注射,结果发现,两组术后各时间VAS评分无统计学差异,镇痛泵使用情况及麻感觉阻滞起效时间均无统计学差异,说明罗哌卡因联合右美托咪定用于剖宫产麻醉是可行的。尽管试验组相比对照组感觉恢复时间较长,但均处于6 h以内,可见试验组镇痛方案不会影响产妇感觉恢复。右美托咪定辅助局麻药使用,不仅能够获得更强的麻醉效果,同时还可使得术中镇静效果更好,让产妇舒适度更优[8-9]。这可能是由于:(1)通过与脊髓α2肾上腺素受体产生作用,让K+通道得以开放,对细胞膜超级化产生诱导作用,同时使得Na+通道抑制;另外,协同局麻药,可发挥脊髓水平的阻滞效应;(2)对蓝斑核α2肾上腺素受体产生激活,阻滞去甲肾上腺素能通路,使得伤害性神经递质活动得到抑制,引起疼痛信号传导受阻,进而产生镇痛效应,并且还能够使机体对疼痛的敏感下降,而使疼痛感受缓解[10-13]。
去阿片化麻醉镇痛是促进患者术后胃肠道功能尽早恢复,使其得以早期进食和术后快速恢复的一大策略。与硬膜外镇痛相比,腰硬联合麻醉能够使镇痛时效得以延长,与此同时还不会增加术后不良反应发生率[14-15]。本研究发现,试验组相比对照组,首次肛门排气时间、泌乳始动时间均明显提前,48 h哺乳次数增多,表明罗哌卡因联合右美托咪定作为一种去阿片化镇痛方式,有助于促进产妇胃肠功能恢复和泌乳,加快术后恢复进程。本研究还显示,试验组术后48 h内恶心呕吐和皮肤瘙痒发生率均显著低于对照组,这也是得益于去阿片化镇痛方案的实施。
剖宫产术创伤及其所致的术后疼痛反应,可诱导机体炎症应激反应,同时麻醉药物的使用也可引起炎性细胞因子大量释放[16]。炎症反应不仅可引起痛觉敏感,增加术后疼痛感受,还不利于切口愈合,影响术后康复进程[17]。本研究检测了产妇术前、术后血清IL-6、TNF-α炎症因子水平变化,结果发现,术后24 h,两组IL-6、TNF-α水平均增高,但相比对照组,试验组IL-6、TNF-α水平均较低,这提示罗哌卡因联合右美托咪定的腰麻方式能够减轻剖宫产术后炎症反应。研究[18]认为,阿片类药物的使用会是增加术后炎症反应的重要因素,因此推测罗哌卡因联合右美托咪定的腰麻方式减轻术后炎症可能与其属于去阿片化的镇痛模式有关。
综上,在剖宫产中,罗哌卡因联合右美托咪定行腰麻的镇痛效果确切,且有助于减少镇痛不良反应,利于术后快速恢复。本研究不足在于样本量有限,今后仍需更多研究对所得结果进行验证。

