人软骨糖蛋白-39、N端脑钠肽前体在川崎病患儿冠状动脉损伤中的应用价值
闵 丽, 王 晋, 董湘玉
(兰州大学第二医院 小儿心血管科, 甘肃 兰州, 730030)
川崎病(KD)是一种急性全身性血管炎症性疾病,目前已成为儿童后天性心脏病的主要原因,且近年来小儿川崎病的发病率逐年增高[1]。KD的临床表现及实验室检查缺乏特异的指标,临床早期诊断及治疗较困难,极易漏诊,严重影响患儿预后。KD对心血管系统的影响尤以冠状动脉损伤(CAL)为著,可引发心肌炎[2], 损伤心脏功能,严重则可致患儿猝死[3], 且KD患儿进入成年期后的心血管疾病发生风险较高[4]。炎症级联反应及氧化应激损伤致内皮功能障碍是KD患者CAL的重要发病机制[5]。人软骨糖蛋白39(YKL-40)是一种内皮功能障碍的炎性生物标志物[6-7], 可能与KD有关。N端脑钠肽前体(NT-proBNP)是一种由心室肌细胞合成的肽,在临床上被广泛应用于心功能评估。本研究探讨KD患儿血浆 YKL-40、NT-proBNP水平变化及其与CAL的关系。
1 资料与方法
1.1 一般资料
选取2018年4月—2020年12月兰州大学第二医院小儿心血管科收治的125例首次就诊的典型KD患儿为研究对象(KD组)。纳入标准: ① 诊断均符合美国心脏病协会(AHA)2017年修订的KD诊断标准[1]; ② 发病时间<10 d(以发热时间作为发病开始),未进行过KD治疗者; ③ 在门诊规律复诊,资料完整者。排除标准: ① 两者球蛋白耐药KD者; ② 发病前1个月内应用过激素或其他免疫抑制剂者; ③合并以下感染,包括败血症、细菌性脑膜炎、急性腹膜炎、细菌性肺炎、水痘和流感者; ④ 有免疫缺陷或染色体异常等严重免疫性疾病者; ⑤ 不愿意签署知情同意书者; ⑥ 不能按要求正规随访超过1个月者。
另选取同期在兰州大学第二医院门诊体检的健康儿童(HC组,n=125)和同期住院的仅消化道感染的发热患儿(FC组,n=125)作为对照。HC组和FC组均排除既往有KD、风湿热等炎症性疾病或心肌病、瓣膜性心脏病等心功能损伤性疾病及其他系统疾病患儿,且近1个月内未使用过激素或丙种球蛋白等药物。
将KD患儿按病程分为3期[8], 急性期[静脉注射免疫球蛋白(IVIG)治疗前,病程第1~11 d]、亚急性期(病程>11~21 d)和恢复期(病程>21~60 d)。所有KD组患儿均在病程5~10 d内接受IVIG 2 g/(kg·d)及阿司匹林30~50 mg/(kg·d)口服治疗, IVIG和阿司匹林联合治疗至体温下降至正常72 h后,阿司匹林减量为3~5 mg/(kg·d), 口服。根据超声心动图有无CAL将KD组其分为CAL组53例和无冠状动脉损伤(NCAL)组72例。
研究对象家属均同意,并签署知情同意书。本研究遵循兰州大学第二医院医学伦理委员会的伦理学标准,并取得委员会批准(伦理编号: 2022A-131)。
1.2 方法
收集所有研究对象的一般资料和检查指标,包括患儿性别、年龄、心脏彩超及冠状动脉彩超结果。分别采集KD患儿病程急性期、亚急性期及恢复期的无菌静脉血标本2 mL, 采集FC组及HC组患儿来院当日无菌静脉血标本2 mL, 血液样本静置1 h后,离心取血浆。采用化学发光法检测NT-proBNP(德国罗氏试剂),剩余样本标记、分装并储存于-80 ℃冰箱中,待批量采用酶联免疫分析法检测YKL-40(上海泽叶生物)。KD患儿急性期、亚急性期、恢复期分别行心脏和冠状动脉超声(飞利浦 EPIQ 7C)检查,以评估CAL情况。CAL诊断标准[1]: 根据美国心脏病协会(AHA)2017年声明,依据Z值对冠状动脉异常分类。① 冠状动脉扩张:Z值2~<2.5; 或初始Z值<2, 随访中Z值下降幅度≥1; ② 小型冠状动脉瘤:Z值2.5~<5; ③ 中型冠状动脉瘤:Z值5~<10, 且内径绝对值<8 mm; ④ 巨大冠状动脉瘤:Z值≥10, 或内径绝对值≥8 mm。
1.3 统计学分析
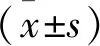
2 结 果
2.1 一般资料
KD组125例,其中男77例,女48例; 年龄为3个月~6岁2个月,平均(2.29±1.42)岁。CAL组53例,其中男32例,女21例; 年龄为3个月~5岁8个月,平均(2.42±1.53)岁; NCAL组72例,其中男45例,女27例; 年龄为6个月~6岁2个月,平均(2.20±1.62)岁。HC组125例,其中男79例,女46例,年龄为4个月~5岁1个月,平均(2.49±1.43)岁。FC组125例,其中男78例、女47例,年龄为4个月~4岁5个月,平均(2.19±1.28)岁。各组研究对象的性别、年龄比较,差异无统计学意义(P>0.05)。
2.2 KD组与FC组、HC组血浆YKL-40、NT-proBNP水平比较
KD组各时期的血浆YKL-40和NT-proBNP水平高于FC组、HC组,差异有统计学意义(P<0.05), 见表1。

表1 KD组与FC组、HC组血浆YKL-40、NT-proBNP水平
2.3 CAL组与NCAL组血浆YKL-40、NT-proBNP水平比较
CAL组各分期YKL-40表达水平高于NCAL组,差异有统计学意义(P<0.05); CAL组急性期NT-proBNP高于NCAL组,差异有统计学意义(P<0.05), 恢复期NT-proBNP低于NCAL组,但差异无统计学意义(P>0.05), 见表2。

表2 CAL组与NCAL组不同时期 YKL-40、NT-proBNP水平比较
2.4 血浆YKL-40、NT-proBNP及其联合诊断KD各分期CAL的效能
YKL-40、NT-proBNP以及两者联合诊断KD急性期CAL的AUC分别为0.813、0.832、0.886,敏感度分别为0.93、0.72、0.83, 特异度分别为0.64、0.90、0.82; YKL-40、NT-proBNP以及两者联合诊断KD亚急性期CAL的AUC分别为0.699、0.522、0.701, 敏感度分别为0.74、0.42、0.72, 特异度分别为0.61、0.72、0.61; YKL-40、NT-proBNP以及两者联合诊断KD恢复期CAL的AUC分别为0.982、0.435、0.986,敏感度分别为0.98、0.62、0.93, 特异度分别为0.90、0.42、0.96。见表3、表4、表5。
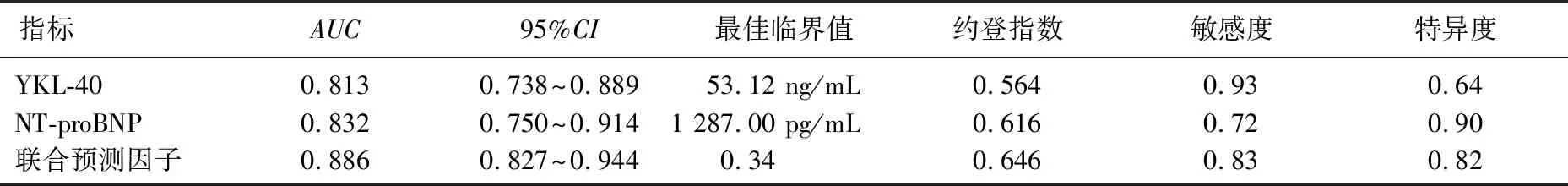
表3 血浆YKL-40、NT-proBNP及联合诊断KD急性期CAL的ROC曲线参数
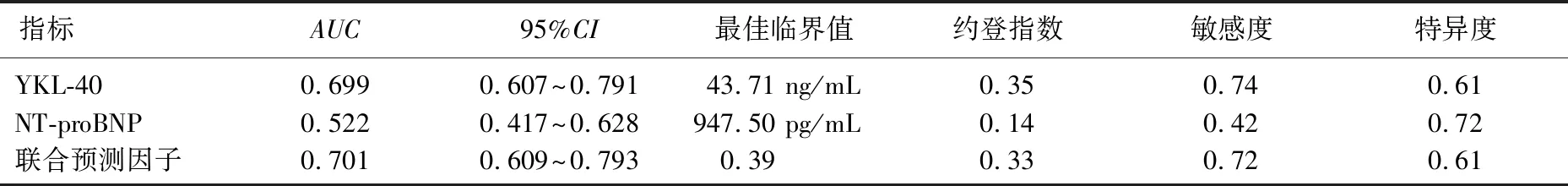
表4 血浆YKL-40、NT-proBNP及联合诊断KD亚急性期CAL的ROC曲线参数
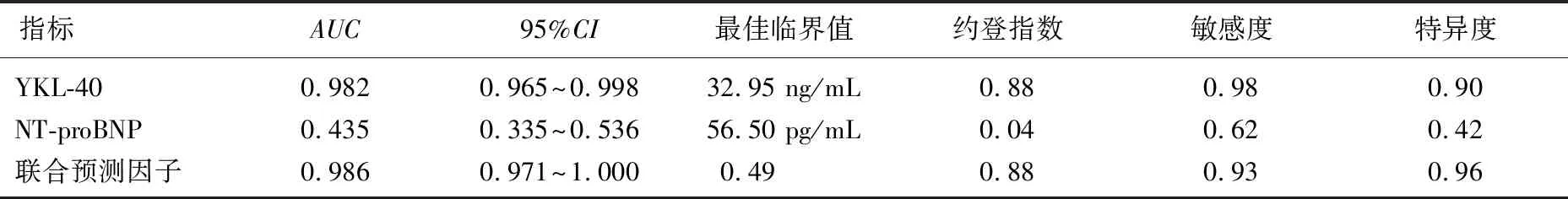
表5 血浆YKL-40、NT-proBNP及联合诊断KD恢复期CAL的ROC曲线参数
3 讨 论
KD是一种儿童常见的急性全身性血管炎,其并发症涉及各个系统,尤以CAL最为严重。KD发病机制尚不明确,目前认为免疫异常调控所激发的失控性炎症反应可能是KD发病机制中的重要环节之一。炎症级联反应所致的血管内皮损伤及功能障碍是KD患者CAL的重要病理改变,内皮功能障碍可贯穿KD各个分期,甚至成年以后仍持续存在,其是成年人冠状动脉粥样硬化的重要促进因素[2, 4, 9], KD可引起青壮年人群心绞痛甚至心肌梗死[10]。因此,及时诊断KD及找到监测KD冠状动脉病变发生风险的线索,对改善KD患儿的预后非常重要。
YKL-40是一种内皮功能障碍的炎性生物标志物。中性粒细胞、活化的巨噬细胞、成纤维样滑膜细胞、关节软骨细胞、血管平滑肌细胞及肿瘤细胞均可分泌YKL-40。此外, YKL-40还能够诱导成熟的单核细胞转化为巨噬细胞[10], 与炎症反应有密切关系。研究[5-6, 11-12]显示, YKL-40与血管内皮功能及单纯冠状动脉扩张、冠心病、动脉粥样硬化、糖尿病等密切相关,其已成为一种以组织损伤、炎症和内皮功能障碍为特征的疾病的潜在生物标志物。但目前YKL-40的研究主要集中于成人心血管领域[13-16], 其与儿童心血管疾病关系的相关研究报道很少。本研究发现, KD组的YKL-40水平高于HC组、FC组,提示KD患儿存在持续时间较长的内皮功能障碍,这与KIM K Y等[17]研究结果相符。CAL组各时期的YKL-40水平均高于NCAL组,提示YKL-40水平与KD患儿CAL有关,孙东明等[18]研究也证实了这一观点。分析原因,可能是KD急性期冠状动脉周围大量中性粒细胞及单核/巨噬细胞活化浸润,活化的巨噬细胞、中性粒细胞释放YKL-40, 同时炎症因子肿瘤坏死因子-α(TNF-α)、白细胞介素(IL)-6、IL-1β等释放入血,血管内皮暴露于炎性介质中,内皮细胞坏死、脱落,内皮功能障碍、血管内膜受损[12]。同时, YKL-40诱导成熟的单核细胞转化为巨噬细胞,加速了细胞因子风暴,大量细胞因子可激活更多的中性粒细胞、巨噬细胞,通过趋化调节使其向血管周围组织迁移,逐级反复的炎症级联反应造成了更严重的内皮功能障碍。KD急性冠状动脉瘤的基本改变为血管内膜层单核细胞浸润、内皮细胞降解和弹性层破坏,而血管弹性层的破坏与局部基质金属蛋白酶-9(MMP-9)/基质金属蛋白酶抑制物-1(TIMP-1)比例持续失衡,以及MMP-9活性过高有关。YKL-40有望作为预测KD及监测其CAL的指标。
研究[19-23]表明,绝大多数KD患者可发展为心肌炎,这与心律失常有关,且可能导致心肌纤维化。针对病程为1个月至11年的201例KD患者心脏活检的研究[24]发现,所有患者均有不同程度的细胞浸润、纤维化和心肌结构异常。研究[25-26]显示, 50%~70%的KD患者在急性期存在不同程度的心肌炎症, 10 d达峰值, 20 d缓解,病理改变为炎性细胞浸润、心肌间质水肿,早期极少有心肌细胞变性、坏死。心肌炎KD患儿的临床表现(心肌缺血)、心脏彩超形态功能学改变不明显,因此难以及时诊断[26-27]。NT-proBNP在心功能受损时大幅度升高,定量测定时较敏感和稳定,且测定方法较简便[28]。本研究发现, KD患儿急性期及亚急性期血浆中NT-proBNP水平显著高于FC组及HC组,这与REDDY M等[29]研究结果一致,说明KD患儿早期即存在心肌损伤。本研究发现, KD患儿急性期、亚急性期NT-proBNP表达水平升高,恢复期下降,并趋于正常范围,与狄亚珍等[30]研究结果一致,提示心肌损伤多发生于病程10 d左右的KD患儿。研究[31]表明, KD急性/亚急性期中小血管炎性病变,产生内皮素及血管紧张素,刺激局部心肌血管收缩、缺血,心肌变应力改变,引起异常心肌机械运动,从而刺激心室细胞脑钠肽(BNP)基因表达。KD患儿易并发心包炎、心肌炎及心内膜炎、冠状动脉损害等自身免疫反应,可能产生大量炎症因子,促进BNP基因表达,并分泌NT-proBNP[32-33], 推测NT-proBNP可作为KD早期诊断的参考指标。
综上所述, KD患儿急性期、亚急性期血浆YKL-40和急性期NT-proBNP水平均显著升高,其可以作为KD早期辅助诊断的指标。血浆YKL-40还与血管炎症及病情活动有关,可联合其他指标用来监测KD疾病活动及CAL并发症的发生发展。

