移植前1日雌二醇浓度变化对冻胚移植妊娠结局的影响
王金娟,哈灵侠,杜玉冬,3,屈潇潇
辅助生殖技术(ART)作为不孕不育症的最为有效的治疗手段之一,极大地改善了目前生育力低的困境,解决了不孕不育夫妇实现妊娠的愿望。冻胚移植(FET) 技术是ART较常用的一种,不但可以减少卵巢的过度刺激,增加临床妊娠率,还可以减少患者的经济负担,保障了ART治疗的安全性[1]。研究报道我国FET妊娠率为 38.60% ~68.42%[2],影响其妊娠结局的因素有多种,雌二醇(E2)通过增加子宫动脉血流,改善子宫内膜容受性,成为影响其妊娠成功率的主要因素之一。然而,目前关于E2与FET妊娠结局的关系众说纷纭,因此,本研究旨在探讨在FET周期中,自然周期方案(NC)及激素替代周期方案(HRT)进行内膜准备时E2水平与妊娠结局之间的关系。
1 资料与方法
1.1 一般资料 选取2021年1月至2023年1月就诊于宁夏医科大学总医院生殖医学中心360例不孕患者作为研究对象。
1.1.1 纳入标准 ①经临床诊断为不孕症患者;②年龄<45岁患者;③不孕原因为盆腔输卵管因素或男方因素;④采用NC或者HRT方案进行内膜准备患者;⑤移植1~2枚胚胎,至少包括1枚优质胚胎患者。
1.1.2 排除标准 ①夫妻双方任何一方染色体有异常患者;②合并子宫内膜异位症、子宫腺肌症等患者;③因子宫畸形、宫腔粘连、免疫因素等其他原因导致的不孕患者。
1.2 研究方法
1.2.1 内膜准备方案 根据患者意愿及身体情况,给予NC、HRT方案进行内膜准备。
1.2.1.1 NC方案 月经周期的第10天开始,经阴道超声监测卵泡发育大小及子宫内膜的厚度,当卵泡直径≥14 mm时,检测血黄体生成素(LH)、E2、孕酮(P)水平,当出现LH峰时,监测卵泡大小,当卵泡直径为18~20 mm以上时,给予HCG 2 000 U,破卵后给予黄体酮支持进行内膜转化,转化后的第4天进行FET。
1.2.1.2 HRT方案 在月经周期的第2~5天开始给予外源性补充戊酸雌二醇片,用药10~12 d后经阴道超声监测子宫内膜厚度,当子宫内膜厚度≥8 mm时,给予黄体支持药物进行内膜转化,模拟生理排卵状态下的内膜种植窗,于第6天时行FET。
1.2.2 胚胎评分 根据伊斯坦布尔共识[3]进行胚胎评估,宁夏医科大学总医院生殖医学中心将胚胎来源为2PN ,D3卵裂期为6~10细胞的Ⅰ、Ⅱ级胚胎定义为优质胚胎,其余均为非优质胚胎。选择D3的优质胚胎继续培养至D5、D6形成囊胚,根据Gardner囊胚评分系统对囊胚[4]进行分级,将≥3BB的胚胎定义为优质囊胚。
1.2.3 妊娠结局判断标准 胚胎移植后28~30 d经阴道超声检测可见妊娠囊及原始心管搏动者为临床妊娠。本研究共纳入360例不孕患者,根据E2浓度分为3组,A组移植前1日E2≥100 pmol/L(n=244),B组移植前1日E2 <100 pmol/L(n=48),C组移植前1日E2 <100 pmol/L+HCG(n=68)。随访并分析3组患者的生化妊娠率、早期流产率、多胎妊娠率及活产率。

2 结果
2.1 3组患者一般资料的比较 比较3组患者的年龄、不孕类型、不孕年限、BMI、基础性激素、AMH等发现差异均无统计学意义(P>0.05),黄体酮日E2、移植前1日E2、移植日E2,差异有统计学意义(P<0.05),见表1。
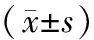
表1 3组患者一般资料比较
2.2 3组患者妊娠结局的比较 3组患者的生化妊娠率、早期流产率、多胎妊娠率及活产率差异均无统计学意义(P>0.05),3组患者的临床妊娠率和活产率差异有统计学意义(P<0.05),见表2。
2.3 NC方案对妊娠结局的影响 3组患者的生化妊娠率、早期流产率、多胎妊娠率及活产率差异无统计学意义(P>0.05),3组患者的临床妊娠率差异有统计学意义(P<0.05),见表3。
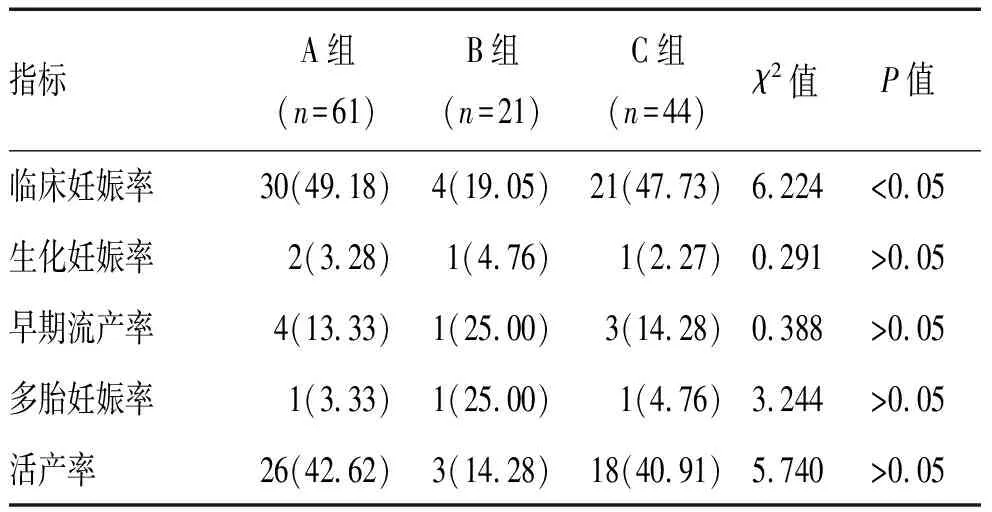
表3 NC方案对妊娠结局的比较[n(%)]
2.4 HRT方案对妊娠结局的影响 3组患者的生化妊娠率、早期流产率、多胎妊娠率及活产率差异无统计学意义(P>0.05),3组患者的临床妊娠率差异有统计学意义(P<0.05),表4。
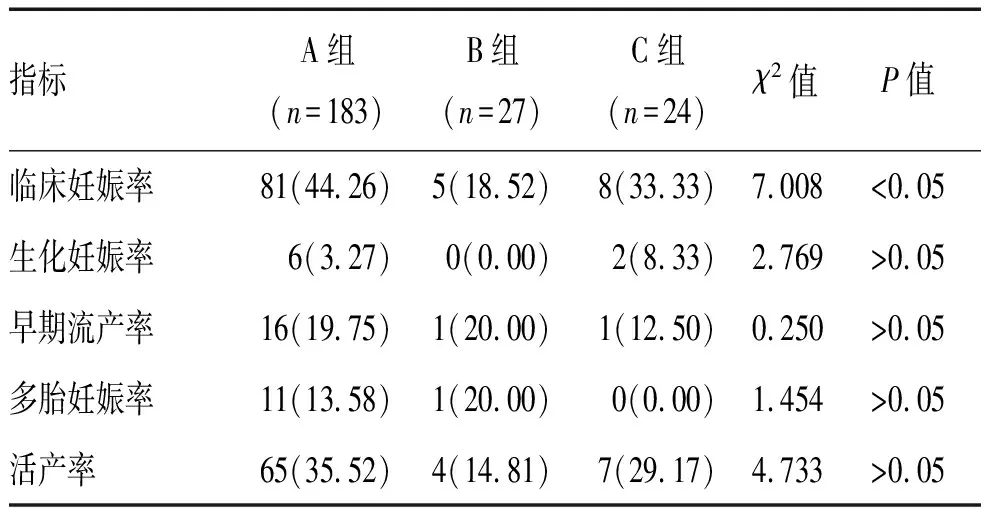
表4 HRT方案对妊娠结局的比较[n(%)]
3 讨论
随着ART的发展,FET越来越普遍,目前我国FET的妊娠率为38.60%~68.42%[2],关于影响FET妊娠成功率的因素尚未形成一致的认识。本研究通过回顾性分析360例接受FET助孕治疗的患者的妊娠结局,探讨E2浓度、FET方案以及内膜准备时添加HCG等因素对妊娠结局的影响。
本研究结果显示移植前1日E2 <100 pg/mL时,临床妊娠率为18.75%,移植前1日E2 >100 pg/mL时,临床妊娠率为45.49%,妊娠组的血清E2浓度显著高于未妊娠组,提示正常水平的E2对FET妊娠结局有重要意义。早期有文献报道[5]通过对333个FET周期时发现E2浓度为100~500 pg/mL区间时,妊娠率较高,为40%~42.5%。樊艳玲[6]等研究显示800例接受FET的不孕症患者中,临床妊娠组的E2浓度显著高于未妊娠组(P<0.05)。国外也有文献报道,Ramezanali等[7]通过5 471例患者发现E2 >100 pg/mL ,临床妊娠率为 91.9%,活产率为 77.4%。因此,正常含量的E2是胚胎发育所必需的条件[8],改善血清E2浓度对提高FET患者的临床妊娠率有重要临床价值。
本研究显示,FET周期中对于E2较低的患者,给予小剂量的HCG可以显著提高临床妊娠率,提示HCG在FET周期中的重要作用。HCG主要由分化的合体滋养细胞分泌,是一种由α、β亚基组成的糖蛋白激素,具有促进黄体生长、胎盘形成、绒毛发育和E2、P分泌的作用,是维持妊娠所必需的关键胚胎信号[9-10]。但目前关于HCG在FET内膜准备时添加是否可以改善妊娠结局尚无统一观点。有文献报道[11]在491个FET 周期中,分为常规组 339 个周期和 HCG 组152个周期,结果提示着床率显著升高,临床妊娠率、活产率等均有所提高。而一项前瞻性研究[12]将300例FET患者分为黄体支持添加HCG组和常规黄体支持组,结果显示2组的胚胎种植率、临床妊娠率、自然流产率差异均无统计学意义(P>0.05),存在差异的原因可能是研究中没有将E2的浓度作为变量单独处理。在本研究中,通过对E2浓度的分类,发现添加HCG组临床妊娠率显著高于常规组,提示HCG可能增加胚胎着床的潜能。但本研究样本例数少,缺乏代表性,故黄体支持时添加HCG与妊娠结局的关系仍有待进一步研究。
本研究结果提示FET内膜准备时无论是NC方案还是HRT方案,E2<00 pg/mL时的临床妊娠率明显降低,且E2<100 pg/mL+HCG组的临床妊娠率与E2 >100 pg/mL的临床妊娠率相当,提示FET中这两种方案对妊娠结局没有影响。关于FET中NC方案和HRT方案对妊娠结局的影响,目前已发表的大量相关研究证实,2种方案对妊娠结局没有影响。早期有文献报道[13]通过调查1 677个接受FET助孕治疗的患者的妊娠结局,发现NC方案和HRT方案活产率、临床妊娠率及流产率均无显著差异。另有学者[14]回顾性分析了3 400个单囊胚移植的PGT-FET周期,研究发现NC方案和HRT方案活产率、临床妊娠率及流产率均无显著差异。国外Cardellicchio L[15]报道也证实了两者对妊娠结局没有影响,均可以获得较好的妊娠结局。
综上所述,本研究进一步证实了E2与FET妊娠结局的关系,发现E2浓度对FET患者临床妊娠率起促进作用,E2 <100 pg/mL时添加HCG显著提高临床妊娠率,且FET内膜准备时NC方案和HRT方案不影响妊娠结局,将为FET助孕治疗提供一定的临床依据。

