腔内激光消融术与传统手术对小隐静脉曲张的治疗效果对比分析
赵建新,金一琦,缪冬镠,吕昌光,吴穹
1 苏州市第五人民医院介入科,江苏 苏州 215107
2 苏州市立医院介入血管外科,江苏 苏州 215101
下肢浅静脉曲张是一种常见的临床表现,主要包括大、小隐静脉曲张,发病机制是轴向静脉瓣膜功能障碍导致静脉压升高、血液反流和浅静脉曲张,治疗方案主要有传统的隐静脉高位结扎联合剥脱术和静脉腔内消融联合点状剥脱术[1]。小隐静脉曲张的发病率较大隐静脉曲张低,两者的临床表现相似,表现为小隐静脉扩张、迂曲,小腿肿胀,皮肤色素沉着、溃疡。关于小隐静脉曲张的治疗相关的研究报道较少,鉴于此,本研究对比分析了静脉腔内激光消融术(endovenous laser ablation,EVLA)与传统手术治疗小隐静脉曲张的临床效果,现报道如下。
1 资料与方法
1.1 一般资料
收集2012年2月至2021年9月于苏州市立医院住院治疗的小隐静脉曲张患者的临床资料。纳入标准:(1)临床表现-病因学-解剖学-病理生理学(clinical etiology anatomy pathophysiology,CEAP)分级为C2~C6级[2]。(2)术前经B超、静脉顺行造影等检查确诊为原发性小隐静脉曲张。排除标准:(1)髂静脉压迫;(2)下肢深静脉血栓后综合征;(3)存在手术禁忌证;(4)失访。根据纳入、排除标准,最终共纳入56例小隐静脉曲张患者,按照治疗方式的不同分为EVLA组(n=20)和手术组(n=36)。两组患者的年龄、性别、病程等临床特征比较,差异均无统计学意义(P>0.05)(表1),具有可比性。本研究经过苏州市立医院医学伦理委员会审批通过(KL901442)。

表1 两组患者的临床特征
1.2 治疗方法
传统手术:术中采用彩色多普勒超声定位小隐静脉进入腘静脉的汇合处,麻醉满意后患者取俯卧位,于患肢腘窝处横向切开,打开深筋膜,找到小隐静脉,在距小隐静脉汇入腘静脉根部1 cm 处离断小隐静脉主干。缝扎近心端,于远心端置入小隐静脉剥脱器送至小腿下1/3处,触摸并切开皮肤3 mm,分离出剥脱器,远端离断结扎,将剥脱器从近心端将小隐静脉主干全程完整抽出,使用驱血带驱血后点状剥脱曲张浅静脉[3]。缝合切口,加压包扎,术毕。
EVLA:麻醉满意后患者取俯卧位,在彩色多普勒超声引导下穿刺小隐静脉中下1/3处,穿刺成功后置入激光纤维,将光纤头端置于隐腘静脉交汇处下方1~2 cm处,将200 ml生理盐水、2%利多卡因20 ml、5%碳酸氢钠10 ml混合配置麻醉肿胀液,在超声引导下将肿胀液注入小隐静脉深浅筋膜间的隐静脉室内。然后应用半导体激光治疗机进行激光消融,连续发射激光(功率14 W),逐渐后退激光纤维,后退速度为5 mm/s。根据术前标记,在曲张浅静脉处进行点式剥脱。缝合切口,加压包扎,术毕。嘱患者穿弹力袜2周。
对于合并大隐静脉曲张的患者均同时针对大隐静脉予以剥脱手术或EVLA 治疗。
1.3 麻醉方法
采取腰硬联合麻醉或腘窝坐骨神经阻滞麻醉。后者取俯卧位,腿中立位,小腿垫高,使膝部悬空。穿刺点在腘窝皱褶上方5~10 cm处,通过超声横向探查坐骨神经,见其呈卵圆形高回声。在超声导引下穿刺至坐骨神经旁,穿刺成功后注入20 ml麻醉药物(1%利多卡因10 ml+0.4%罗哌卡因10 ml),若超声下见低回声的药液包裹高回声的坐骨神经,则表示麻醉成功。
1.4 观察指标
比较两组患者的小隐静脉曲张严重程度、生活质量、围手术期相关指标(麻醉方式、住院时间、神经损伤情况)、术后复发及并发症发生情况。通过静脉临床严重程度评分(venous clinical severity score,VCSS)[2]评估手术前后下肢静脉疾病的严重程度,包括疼痛、静脉曲张、静脉水肿、色素沉着、炎症、硬结、活动溃疡数、溃疡最大直径、溃疡存在时间及压迫治疗10项指标。每项指标的评分为0~3分,总分为0~30分,评分越高表示症状越严重。采用欧洲五维健康量表(European five-dimensional health questionnaire,EQ-5D)[4]评估患者的生活质量,评分越高表示健康状况越好。
1.5 统计学方法
应用SPSS 17.0软件对数据进行统计学分析。符合正态分布的计量资料以(±s)表示,组间比较采用两独立样本t检验;不符合正态分布的计量资料以M(P25,P75)表示,组间比较采用Mann-Whitney检验;计数资料以n(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 VCSS、EQ-5D 评分的比较
两组患者的术后VCSS评分均低于本组术前,EQ-5D评分均高于本组术前,差异均有统计学意义(P<0.05)。两组患者术前、术后的VCSS、EQ-5D评分组间比较,差异均无统计学意义(P>0.05)。(表2)
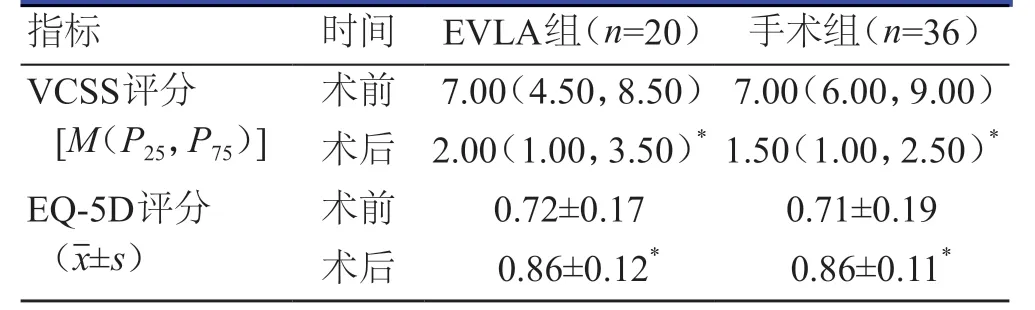
表2 两组患者VCSS评分的比较
2.2 围手术期相关指标的比较
EVLA 组患者腘窝坐骨神经阻滞麻醉的比例明显高于手术组患者,住院时间明显短于手术组患者,差异均有统计学意义(P<0.01)。(表3)
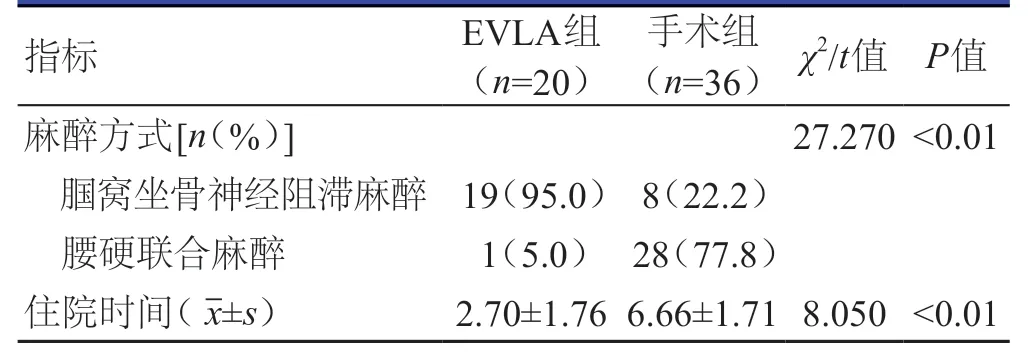
表3 两组患者围手术期相关指标的比较
2.3 术后复发及并发症发生情况
EVLA 组有1例CEAP分级为C6级的患者术后溃疡复发,超声提示小隐静脉主干再通,经再次EVLA治疗后溃疡愈合,未见其他严重并发症发生;手术组1例C5级患者术后出现足背部皮肤感觉减退,考虑腓肠神经损伤,未发现复发患者。
3 讨论
下肢慢性静脉疾病(chronic venous disease,CVD)是因静脉的结构或功能异常而使静脉血液回流不畅、静脉压力过高,从而导致一系列症状和体征的综合征,其主要表现为下肢隐静脉曲张、沉重、疲劳、胀痛,水肿、间歇性跛行、皮肤反复溃疡等。在中国,CVD的患病率为8.89%,主要为大隐静脉曲张,小隐静脉曲张约占19%[5]。小隐静脉曲张通常因发病率较低而不受临床重视,其发病与遗传因素有密切的关系,患者长期站立或进行重体力劳动是导致此病发生的重要诱因。小隐静脉曲张的发病机制主要是股静脉、腘静脉的瓣膜处发生瘤样扩张而失去“单向阀门”,导致下肢静脉血液回流障碍及静脉淤血,进而引起小隐静脉迂曲扩张。该病发展至后期可因踝关节附近及小腿下段皮肤营养障碍而发生皮肤溃烂,溃疡面经久不愈,严重影响患者的日常生活[6-8]。
小隐静脉曲张与大隐静脉曲张的治疗方式基本相同,包括物理治疗、药物治疗和手术治疗。传统的手术治疗方式是小隐静脉主干高位结扎联合剥脱术,其疗效肯定,但该手术存在创伤较大、恢复慢、瘢痕多、术后不美观等缺点。随着血管腔内治疗理论和技术的发展,EVLA、射频消融、泡沫硬化剂注射等微创介入技术越来越多地应用于临床,甚至逐渐取代传统的剥脱术,疗效得到广泛认可[5-6]。其中,EVLA因为疗效确切、并发症少、设备价格低而成为目前应用最为广泛的微创介入治疗方案,它将激光能量直接作用于血管壁,静脉血管壁被光纤能量破坏后变厚,最终粘连、机化、吸收,从而达到非血栓性静脉闭合的目的。激光治疗的临床成功率高,并发症发生率低,这使腔内激光成为处理隐静脉曲张的治疗选择之一[9-13]。
超声导引下腘窝坐骨神经阻滞麻醉有效且易行,因坐骨神经腘窝处位置较浅,超声显示清晰,适合穿刺阻滞。研究发现,与椎管内麻醉相比,腘窝坐骨神经阻滞麻醉对血流动力学的影响较小,不会导致患者发生尿潴留等并发症,患者肢体运动恢复快,从而有效缩短住院时间[14-17]。本研究中,EVLA 组和手术组分别有95.0%和22.0%的患者采用腘窝坐骨神经阻滞麻醉,由于采用坐骨神经阻滞麻醉患者的恢复较快,故EVLA组患者的住院时间也明显缩短。另外,EVLA 属于微创操作,本研究采用腘窝坐骨神经阻滞麻醉联合小隐静脉主干的隐筋膜室内注入麻醉肿胀液,可以取得较好的麻醉效果,可以进行日间手术。
下肢静脉疾病的CEAP分级是目前临床上应用最广泛的下肢静脉疾病临床评价体系,但CEAP分级仅评估某一时间点疾病的严重程度,它所包括的很多指标是相对静态的,并不能有效、客观地反映治疗前后疾病症状的变化情况,例如,活动性溃疡治疗后愈合,该患者最多只能从C6降至C5级;脂性硬皮病或白色萎缩症在短时间内很难发生明显的变化,因此,临床分级无法得到提高。因而,国际静脉联盟及相关委员会制定了VCSS标准,它以CEAP分级为基础,对观察指标的程度进行了量化,这样既能更加具体地反映下肢静脉功能不全的严重程度,也能更好地体现出治疗前后下肢静脉功能的改善程度[18-20]。本研究发现,两组患者手术后的VCSS评分均较术前明显下降,且两组患者手术前后VCSS评分组间比较,差异无统计学意义,表明两种治疗方案均有效且疗效相当。
本研究中,手术组有1例患者术后出现小腿外侧及足背皮肤麻木,不伴明显行走无力感,经神经内科会诊,考虑为腓肠神经损伤。腓肠神经由从腘窝内腓总神经发出的腓肠外侧皮神经和从胫神经发出的腓肠内侧皮神经汇合而成,分布于小腿后区。腓肠神经在小腿上1/3处自深筋膜穿出后向下走行至跟腱外侧,在小腿下1/3处与小隐静脉紧密伴行,故对小隐静脉主干进行剥脱可能会直接损伤腓肠神经。EVLA时的激光能量也可以作用到腓肠神经并造成热损伤,麻醉肿胀液则可有效保护腓肠神经。本研究中,EVLA组的患者均在治疗时于小隐静脉主干周围注入麻醉肿胀液,在超声下可以清晰地观察到小隐静脉主干被肿胀液包裹压闭,一方面起到良好的局部麻醉作用,另一方面通过肿胀液排空静脉,可使静脉壁与光纤尖端充分接触,从而使激光能量更有效地传输到静脉壁。另外,肿胀液可分离小隐静脉和腓肠神经,避免腓肠神经热损伤[21-23]。EVLA组有1例C6级患者术后半年溃疡复发,彩色多普勒超声提示小隐静脉主干再通,考虑复发,再次予以EVLA治疗,溃疡愈合。
小隐静脉曲张的发病率低于大隐静脉曲张,且腘窝处解剖结构相对复杂,寻找小隐静脉主干的腘静脉汇入处较为困难,甚至导致手术不能顺利进行。超声导引下的EVLA则技术成功率接近100%,可见EVLA在技术上更容易掌握、推广。由于EVLA不需要切开腘窝,血肿、切口感染等短期并发症的发生率亦低于传统外科手术[24-26]。Park等[27]的研究发现,EVLA后3个月小隐静脉主干的完全闭塞率达96%,并且随访3年期间未出现新的小隐静脉主干再通情况,可见EVLA治疗小隐静脉的远期疗效亦可靠。
综上所述,EVLA和传统小隐静脉高位结扎联合剥脱术,均可有效降低VCSS评分,疗效肯定,术后生活质量均满意,但EVLA采用坐骨神经阻滞联合肿胀液麻醉就可取得满意的麻醉效果,麻醉风险低,住院时间短,恢复快,可采取门诊日间手术,值得临床推广应用。

