数字减影血管造影引导下经皮注射泡沫硬化剂治疗肢体静脉畸形的疗效及并发症处理
伍思意,张艳,林印胜,刘玉龙,李王海,韩键,李承志
暨南大学附属第一医院介入血管外科,广东 广州 510632
静脉畸形既往称之为海绵状血管瘤,发病率为1%~4%,其中,四肢发病率约为40%[1],一般无明显症状,患者多因肿胀、疼痛或发生功能障碍而就诊,其治疗方式多样,国际血管异常研究会(International Society for the Study of Vascular Anomalies,ISSVA)推荐首选硬化治疗,其可作为手术切除前的治疗方法或术后补充治疗方法。静脉畸形在青春期、妊娠期、外伤、手术等因素刺激下存在潜在生长与增生的特点,其治疗以破坏内皮细胞、病灶为目的,不充分的手术或者硬化治疗可能导致病灶复发及扩展。经皮硬化疗法因创伤小、疗效好、安全性高而被广泛应用于临床,且相应的硬化剂及治疗方法在临床运用中不断改进,成为肢体部位尤其是手、足部血管畸形的替代治疗方案[2]。多数研究致力于报道硬化治疗的临床疗效[3-5],关于术后不良反应及相应处理的研究较少,因此,本研究旨在探讨在数字减影血管造影(digital subtraction angiography,DSA)引导下行泡沫硬化治疗肢体静脉畸形的疗效、术后并发症及处理情况,以期为临床治疗提供参考,现报道如下。
1 资料与方法
1.1 一般资料
收集2019年6月至2021年8月暨南大学附属第一医院就诊的肢体静脉畸形患者的临床资料。纳入标准:肢体静脉畸形;术前影像学资料及检验数据完整;无外科切除指征或患者拒绝手术切除。排除标准:伴肝、肾功能及凝血功能障碍无法耐受手术;术后失访。根据纳入与排除标准,最终共纳入55例肢体静脉畸形患者,其中,男性23例,女性32例;年龄8~59岁,中位23岁;病变位置:上肢18例(上臂6例、前臂5例、手部7例),下肢37例(大腿15例、小腿7例、足部15例);31例累及肌肉组织,其中16例有手术切除史;42例伴不同程度疼痛,其中14例数字疼痛分级法(numerical rating scale,NRS)评分为1分,19例为2分,6例为3分,1例为4分,1例为5分,1例为6分;3例发生四肢运动功能障碍;26例伴体表外观肿胀逐渐加重,突出的肿块等;2例伴肢体麻痹现象;瘤体最大约20.0 cm×4.2 cm×4.3 cm,发生在大腿部;瘤体最小约为1.3 cm×1.1 cm×0.7 cm,发生在手部。本研究经过暨南大学附属第一医院医学伦理委员会审批通过(KY-2024-022)。
1.2 仪器与方法
使用Siemens Artis Zeego 数字减影血管造影(digital subtraction angiography,DSA)设备,具体操作如下:术前B超定位静脉畸形位置及深度,予以马克笔标记,患处肢体常规消毒,经头皮针穿刺B超定位处静脉畸形,回血成功后在DSA引导下经头皮针注入造影剂(碘克沙醇)行静脉畸形造影,观察瘤体大小及局部血管引流情况。将1%聚多卡醇原液与空气按照1:4配置成泡沫硬化剂,根据瘤体大小注入2~12 ml泡沫硬化剂,DSA示静脉畸形被白色泡沫硬化剂充填且周围静脉开始见引流即停止注射,局部加压5~10 min,术毕,穿刺及治疗部位予以纱块及绷带加压包扎24~48 h。依据瘤体缩小情况及患者症状改善情况确定治疗次数,间隔2~3周。
1.3 随访与判定标准
术后随访12个月,随访内容包括瘤体大小变化情况及症状改善情况,最后一次随访时对患者进行NRS疼痛评分。参考Achauer 等[6]疗效评判标准评价疗效:Ⅰ级(差),瘤体缩小≤25%和/或症状无明显改善或症状加重;Ⅱ级(中),瘤体缩小26%~50%和/或症状改善;Ⅲ级(好),瘤体缩小51%~75%和/或症状明显改善;Ⅳ级(优):瘤体缩小76%~100%和/或症状消失。有效率=(Ⅱ级+Ⅲ级+Ⅳ级)例数/总例数×100%。
1.4 统计学方法
应用SPSS 26.0软件对数据进行统计分析,符合正态分布且方差齐性的计量资料以(±s)表示,组间比较采用两独立样本t检验;非正态分布的计量资料以M(P25,P75)表示,组间比较采用秩和检验;计数资料以n(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 治疗情况
55例患者共行127次治疗,中位2次。术后7例NRS疼痛评分为1分,3例为2分,1例为3分,其他均为0分,患者疼痛情况较术前明显缓减(Z=3.930,P<0.05)。Ⅰ级疗效4例,Ⅱ级疗效10例,Ⅲ级疗效23例,Ⅳ级疗效18例,有效率为92.7%(51/55)。
2.2 DSA 完成情况
55例患者均在DSA 引导下行血管瘤泡沫硬化治疗术治疗,术程顺利,术中无不良反应。典型病例1,患者男性,14岁,右侧大腿部静脉畸形(图1)。典型病例2,患者女性,27岁,左手部静脉畸形(图2)。
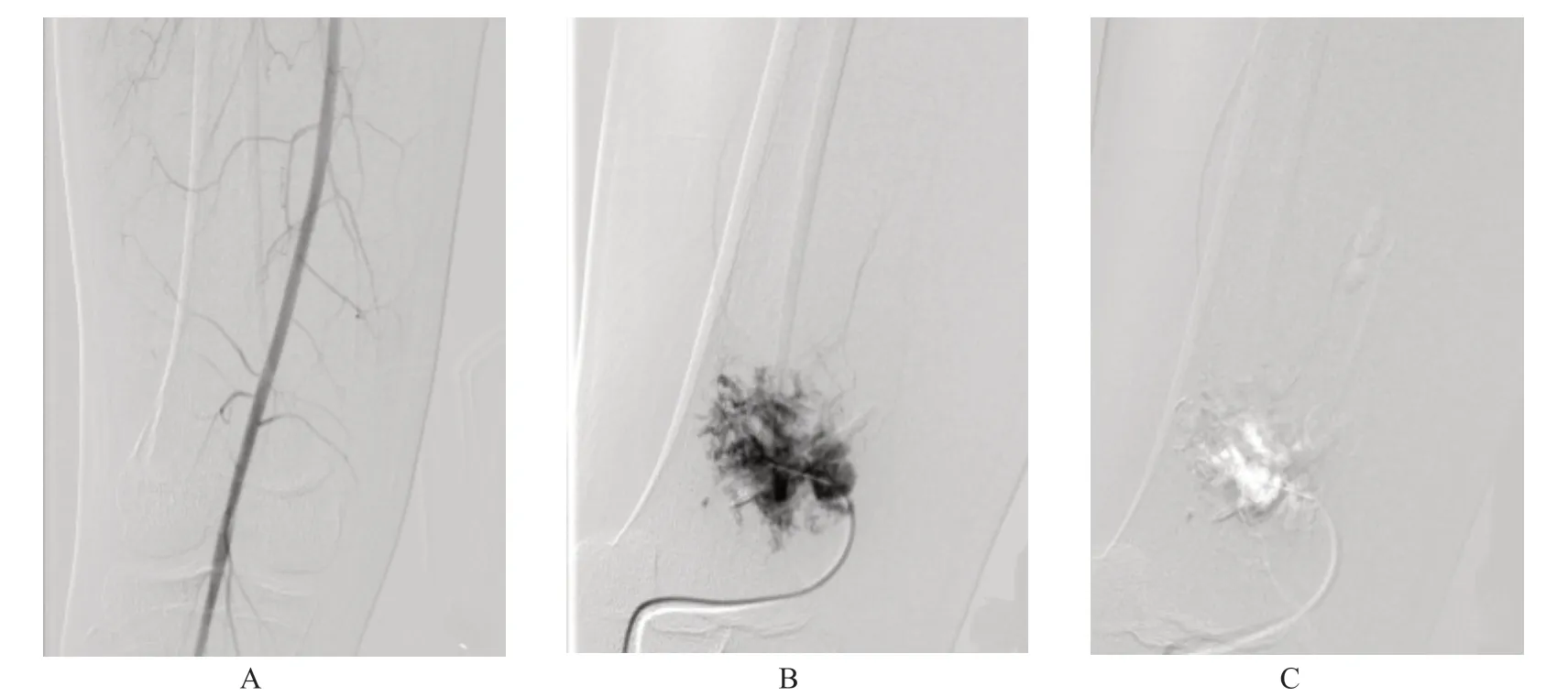
图1 典型病例1影像图

图2 典型病例2影像图
2.3 并发症及其处理情况
术后7例(12.7%)出现局部肿胀、疼痛,涂抹多磺酸黏多糖乳膏,2周内症状缓解;2例(3.6%)出现神经压迫症状,表现为肢体麻痹,予以松解绷带、消肿对症处理后症状消失;2例(3.6%)出现轻度过敏,表现为全身皮疹,予以地塞米松、氯雷他定抗过敏治疗,2周内症状缓解;2例(3.6%)出现发热,嘱患者多饮水、物理降温,3 d内体温恢复正常;1例(1.8%)出现左上肢急性缺血,术后发生手掌麻木、冰凉,立即行左上肢动脉造影,前臂-手部血管桡动脉、尺动脉、掌深弓、掌浅弓未见显影,骨间动脉可见显影,考虑血管痉挛急性缺血,予以术中注射扩管、溶栓药物治疗,并留置导管行尿激酶溶栓治疗,治疗后进行动态造影复查,最终上肢血管恢复通畅,患者顺利出院,无后遗症状。
3 讨论
静脉畸形治疗方式包括保守观察、药物治疗、激光治疗、冷冻疗法、栓塞治疗、手术切除和硬化治疗等[7],尽管这些方法都有其优势和局限性,但硬化疗法具有不良反应少、高效、微创、使用方便、不影响器官功能及形态、可重复性等优点,因此应用广泛[8-10]。泡沫硬化治疗术使用Tessari 技术将液体硬化剂制成泡沫状,注射至目标脉管,破坏管腔内皮细胞,从而使管腔壁纤维化,闭锁管腔达到治疗的效果[11]。
虽然静脉畸形硬化治疗效果确切,但其也存在相应的并发症[12-15]。严重并发症多由硬化剂进入周围动脉循环引起,可造成肢体缺血坏死,发生低血压甚至危及生命。DSA 引导下行泡沫硬化治疗静脉畸形,采用的是X 线透视引导下的一种充盈缺损技术[16],可以有效、精准观察术中瘤体泡沫硬化剂充盈情况,避免硬化剂过量及外渗。既往研究中常采用DSA 或者B 型超声引导治疗[17-19],磁共振成像(magnetic resonance imaging,MRI)也可用来引导硬化治疗[20-21]。MRI 无辐射,对软组织分辨率高,可以清晰显示静脉畸形周围的关键结构,检测体内有效硬化剂的浓度,但MRI 耗时长,费用高,需要专门的介入磁共振系统,且可使用的硬化剂种类少,需要与特定磁共振造影剂混合以达到可视化。超声引导下可以观察泡沫硬化剂在血管内的分布,直观确定穿刺的最佳位置,避免血管外注射[17],DSA 引导下治疗同样具备以上优点,除此之外,DSA 还可以直观整体地显示瘤体的供血及引流血管,尤其对较小的血管具有较高的灵敏度,对于有动脉异常交通的瘤体,可予以栓塞分支血管后再行硬化治疗以提高疗效及安全性。
泡沫硬化治疗并发症包括短暂疼痛、肿胀、毛细血管扩张、注射周围组织溃疡、坏死、全身或局部过敏反应、浅表血栓性静脉炎、肺栓塞或意外动脉注射等。本研究结果显示,部分患者出现了短暂疼痛、肿胀及低热症状,一方面为硬化剂对血管产生的刺激作用导致疼痛,另一方面为泡沫硬化剂破坏管腔产生无菌性坏死使管腔闭塞,这种情况下引起的发热一般体温不会超过38 ℃,予以物理降温即可缓解。肢体麻痹在解除绷带后有2例患者症状明显缓解,排除了绷带包扎太紧,可能是硬化剂注射影响了局部组织与神经,属于自限性疾病,无需特殊处理;2例患者出现全身瘙痒并伴有皮疹,考虑碘克沙醇或者聚桂醇过敏导致,术后嘱患者多饮水并予以地塞米松抗过敏治疗,症状均缓解。泡沫硬化治疗严重并发症发生率不高,然而一旦发生会对患者造成较大的伤害甚至危及生命,因此治疗过程中使用影像技术进行动态监测以及早期干预严重不良反应显得尤为重要。本研究中有1例患者术前未先行左上肢动脉造影,直接穿刺瘤体局部造影后注射泡沫硬化剂,在硬化治疗2 h后出现手掌麻木、冰凉,急诊行左上肢动脉造影显示前臂-手部血管发现桡动脉、尺动脉、掌深弓、掌浅弓未见显影,骨间动脉可见显影,考虑泡沫硬化剂进入周围动脉导致急性血管形成,遂经导管注入尿激酶及罂粟碱,造影显示有血流显影,术后留置导管,再经导管每日交替泵入尿激酶、普通肝素、罂粟碱,术后第9天患者恢复出院。因此,静脉畸形硬化治疗前的DSA引导下动脉造影评估必不可少,发生不良反应后及时处理很关键,当出现急性动脉栓塞时经评估后应立即予以溶栓治疗、扩管治疗,以免耽误患者最佳救治时间。
除此之外,合适的硬化剂及使用方式、经验丰富的术者也能在一定程度上减少并发症发生,常用的硬化剂包括无水乙醇、十四烷基硫酸钠、油酸乙醇胺、聚桂醇、聚多卡醇等[22]。聚多卡醇属于表面活性剂类硬化剂,是醚类化合物,注射后对瘤体周围组织具有局部麻醉作用,可有效减轻术后疼痛,提高患者对治疗的耐受性,制成泡沫状能降低硬化剂剂量的同时增加硬化剂与血管内皮接触面和作用时间,可提高治疗安全性与疗效[23]。一项荟萃分析表明,与其他疗法相比,聚多卡醇更加安全、有效,联合其他方法疗效较高[24]。
本研究仍存在一定的不足之处,未设置对照组进行对比研究,样本量少,属于单中心研究,未来将进行多中心、随机对照研究进一步验证研究结果。
综上所述,静脉畸形硬化治疗疗效肯定,应用广泛,但存在一定的并发症发生率,需引起足够的重视,术前应充分评估瘤腔与正常血管之间的关系,制定手术计划,积极做好并发症预防工作,严格把握手术适应证,选择适合硬化剂及剂量,术中谨慎操作,当发生误栓、反流时可以留置导管溶栓,解除血管痉挛,必要时行外科干预治疗,以避免对患者造成不可逆性的严重损伤。

