低出生体重儿医院感染经济负担分析
卢婉婷,薛桦芳,洪雅芳,黄志扬
(1.泉州市第一医院院内感染控制科,福建 泉州 362000; 2.福清市医院医院感染管理科,福建 福州 350300)
低出生体重儿是指出生体重<2 500 g的新生儿。随着围产医学技术的进步和儿童保健体系的日益完善,低出生体重儿的存活率明显提高。但研究[1]发现,我国1996—2013年早产或低出生体重儿死亡在婴儿死亡中所占比率呈上升趋势,年平均增长1.52%。低出生体重仍是威胁中国儿童健康的主要因素之一。
新生儿由于其免疫系统尚未发育完全,医院感染发病率比其他群体高。张晓丽等[2]研究发现,新生儿出生体重与医院感染发病率存在明确的相关性,出生体重越低,医院感染发病率越高。医院感染一旦出现会加重新生儿病情,延长住院时间,影响新生儿预后,增加住院费用,同时会降低病床周转率,导致医院经济收益受损。当前全国正加快推行按疾病诊断相关分组(diagnosis-related groups,DRGs)付费,实行按病种付费为主的多元复合支付方式。在新的付费模式下,预示着医院感染所产生的额外费用将由医疗机构承担。既往关于低出生体重儿医院感染方面相关研究较少,而基于医院视角下的经济负担研究更是缺乏。基于上述研究背景,本研究探讨低出生体重儿医院感染给新生儿和医疗机构带来的经济负担,以期为医院感染防控决策提供数据支持。
1 对象与方法
1.1 研究对象 选取2018年1月—2022年12月入住某三级甲等医院新生儿科的低出生体重儿为研究对象。纳入标准:①病例资料完整;②住院时间>48 h;③符合低出生体重儿的诊断标准。排除标准:①死亡;②入住新生儿科时间≤48 h;③重复入住新生儿科的新生儿;④年龄>28 d的低出生体重儿。医院感染诊断标准依据卫生部2001年颁布的《医院感染诊断标准(试行)》[3]。医院感染诊断先由临床医生判断,再由院内感染控制科专职人员核对确认。
1.2 研究方法
1.2.1 数据收集 通过医院病案系统、信息系统、杏林医院感染系统收集低出生体重儿的资料,主要包括:①基本情况,如性别、胎龄、生产方式、Apgar评分、胎龄、出生体重、住院日数等;②疾病诊断;③医院感染情况,如确诊时间、送检标本类型、感染类型、感染病原菌药敏情况;④住院费用,如总费用、药费、检查费、化验费、治疗费、床位费、手术费、放射费、输血费、输氧费、诊察费、接生费、护理费、空调费、CT检查费、磁共振(MRI)检查费、挂号费、卫生材料费、其他费用。
1.2.2 医院感染给低出生体重儿带来的经济负担 采用倾向指数匹配法(propensity score matching,PSM)[4]对医院感染组和非医院感染组低出生体重儿进行1∶1 匹配,分析医院感染给低出生体重儿带来的经济负担,卡钳值取0.02。倾向指数匹配法匹配变量为:性别、生产方式、胎龄、出生体重、Apgar评分、出院第一诊断。
1.2.3 医院感染给医院带来的经济负担 运用边际分析方法计算低出生体重儿医院感染给医院带来的经济负担。因边际利润率(marginal profit ratio,M%)不易获得,故参照以往研究[5],假定M%分别为5%、10%、15% 三个水平,计算不同M%情况下医疗机构产生的经济负担,M%为边际利润与总收入比值。相关计算公式[6-7]见表1。

表1 医院感染导致医院经济负担计算公式
1.3 统计分析 应用SPSS 23.0软件进行数据统计,住院费用和住院日数为非正态分布资料,采用中位数(M)和四分位数间距(QR)进行统计描述,以Wilcoxon秩和检验进行组间比较。分类变量资料采用构成比描述,组间比较采用χ2检验。P≤0.05表示差异有统计学意义。
2 结果
2.1 一般资料 2018年1月—2022年12月该院新生儿科共收治1 163例低出生体重儿,依据纳入和排除标准,共1 048例低出生体重儿符合研究条件,其中医院感染124例,医院感染发病率为11.8%。经PSM匹配后共成功匹配109对。两组低出生体重儿的性别、生产方式、Apgar评分、胎龄、出生体重比较,差异均无统计学意义(均P>0.05)。见表2。

表2 匹配后两组低出生体重儿基线资料[例(%)]
配对后109例医院感染低出生体重儿发生医院感染120例次,其中下呼吸道感染28例次(23.3%),胃肠道感染47例次(39.2%),菌血症20例次(16.7%),其他类型感染25例次(20.8%)。不同组别医院感染类型分布比较,差异均无统计学意义(均P>0.05)。见表3。

表3 匹配后不同组别医院感染类型比较[例(%)]
2.2 医院感染导致低出生体重儿经济负担
2.2.1 两组低出生体重儿住院日数和住院总费用情况 医院感染组和非医院感染组低出生体重儿住院中位日数分别为34.0、11.0 d,医院感染组较非医院感染组住院日数延长23.0 d,两组比较差异具有统计学意义(P<0.001)。医院感染组低出生体重儿住院费用的中位数为38 067.6元,非医院感染组为12 375.7元,医院感染组较非医院感染组多支出
25 691.9元,两组比较差异具有统计学意义(P<0.001)。见表4。
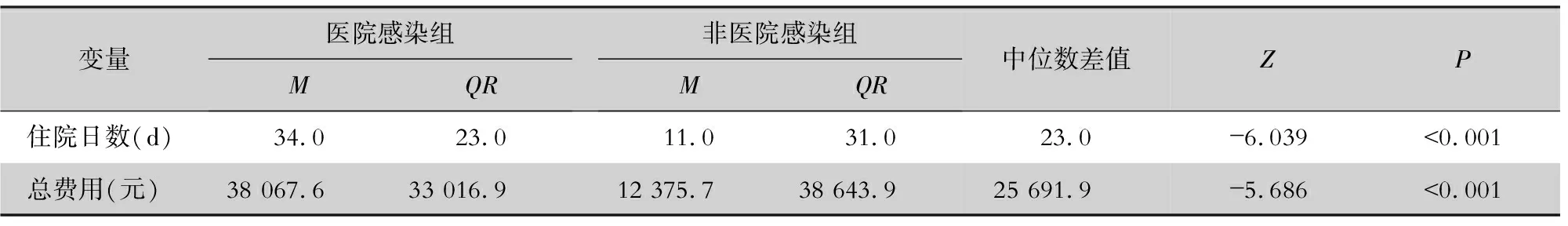
表4 两组低出生体重儿住院日数和住院总费用情况
2.2.2 两组低出生体重儿各项住院费用情况 分析两组低出生体重儿各项住院费用,结果显示,除了放射费和其他费用外,医院感染组其余各项费用均高于非医院感染组,差异均具有统计学意义(均P<0.001)。医院感染组住院费用的增加主要体现在检查费、治疗费和药费。见表5。

表5 两组低出生体重儿各项住院费用情况(元)
2.2.3 不同出生体重新生儿住院日数和住院总费用情况 出生体重1 001~1 500 g和1 501~2 500 g组中,医院感染组低出生体重儿住院日数均高于非医院感染组,差异均有统计学意义(均P<0.05)。出生体重≤1 000 g组中,医院感染组与非医院染组低出生体重儿住院日数比较,差异无统计学意义(P>0.05)。不同出生体重新生儿医院感染组住院总费用均高于非医院感染组,差异均有统计学意义(均P<0.05)。出生体重≤1 000 g组的新生儿住院时间更长,住院总费更高。见表6。

表6 不同出生体重新生儿住院日数和住院总费用情况
2.2.4 不同胎龄新生儿住院日数和住院总费用情况 比较不同胎龄新生儿的住院日数和住院总费用的情况,结果显示不同胎龄新生儿医院感染组住院日数和住院总费用均高于非医院感染组,差异均有统计学意义(均P<0.05)。胎龄<32周新生儿住院时间更长,住院总费用更高。见表7。

表7 不同胎龄新生儿住院日数和住院总费用比较
2.3 医院感染导致医院经济负担 假设总床日数一定的情况下,根据表1中的公式,计算医院感染导致医院经济负担:总床日数为12 532 d,医院感染人均医疗费用为21 510.1元。M%分别为5%、10%、15%时,医院感染人均医疗收入分别为1 075.5、2 151.0、3 226.5元,医院感染导致医院经济损失分别为37.1万元、74.2万元、111.4万元;损失利润比为0.33,损失利润与感染发病率系数比值为2.79。见表8。

表8 不同医院感染发病率情况下医院感染导致的医院经济负担
3 讨论
近年来,国内外对医院感染导致的经济损失研究比较多[8-11],但主要集中在医院感染导致的患者经济损失情况,而对于其导致的医院经济损失的研究较少。低出生体重儿医院感染相关经济负担研究甚少,而医院经济损失方面目前罕见。低出生体重儿作为医院感染的高危人群,因医院感染导致的住院日数和住院费用的增加也备受关注。因此,分析低出生体重儿医院感染导致新生儿和医院经济损失的研究十分有意义。
本研究发现每例低出生体重儿因医院感染所导致的住院费用增加25 691.9元,与吴松杰等[12]研究报道的每例新生儿医院感染导致的经济损失25 504.6元接近;但高于越南Ha等[13]和国内党晓燕等[14]的研究,每例新生儿医院感染多支出的费用分别为13.4百万越南盾(折合人民币约3 966.4元)、24 463.2元;低于程莉莉等[15]和Mahieu等[16]的研究,每例新生儿医院感染额外增加的经济损失分别31 484.8元、11 750欧元(折合人民币约88 822元)。以上差异可能与不同国家、不同地区经济发展水平存在差别,且新生儿疾病严重程度不同有关。医院感染组增加的住院费用主要以检查费、治疗费和药费为主,与吴松杰等[12]研究结果相同。由于医院感染会增加抗菌药物等使用的频次、剂量或提高抗菌药物的级别,增加相应的检查和治疗环节,故导致检查费、治疗费和药费增加。本研究结果显示,每例低出生体重儿因医院感染延长住院时间为23.0 d,高于以往研究(9~13.4 d)[12-13,15]。分析原因可能为本研究的研究对象为低出生体重儿,而以往研究的对象均为新生儿有关。
不同体重的新生儿医院感染组住院总费用均高于非医院感染组。出生体重≤1 000 g组住院时间更长,住院总费用更高,与以往研究[12,14]结论一致。出生体重1 001~1 500、1 501~2 500 g组中,医院感染组新生儿住院日数均高于非医院感染组,但出生体重≤1 000 g组中,医院感染组新生儿住院日数与非医院感染组比较,差异无统计学意义,与吴松杰等[12]和程莉莉等[15]研究不一致。可能与本研究出生体重≤1 000 g组的新生儿病例数较少,且研究对象只限于低出生体重儿有关。本研究还发现,不同胎龄的低出生体重儿医院感染组住院日数和住院总费用均高于非医院感染组,胎龄<32周低出生体重儿住院时间更长,住院总费用更高。胎龄<32周的新生儿为早产儿,各系统尚未发育完全,尤其是免疫系统功能较为低下,且其适应外界环境能力差,发生医院感染的风险较高。发生医院感染对新生儿预后影响较大,进而延长住院时间,增加住院费用。因此,出生体重≤1 000 g和胎龄<32周的新生儿是医院感染重点防控人群。
既往研究均从患者角度出发,分析医院感染产生的直接经济损失,而间接经济损失的研究较少。当前,对低出生体重儿医院感染给医院层面造成的经济损失的分析缺乏,对医院管理者和临床工作者的指导存在局限。医院感染不仅会增加新生儿经济负担,延长住院时间,还会降低病床周转率,使医疗资源不能充分得到利用,导致收治新生儿数较少,进而降低医院的收益。本研究从医院层面出发,通过边际分析法探讨低出生体重儿医院感染导致的医院经济损失。结果发现当假设总住院日数不变的情况下,发生医院感染的住院新生儿数比医院感染发病率为0时的住院新生儿数少345例。M%分别为5%、10%、15%时,低出生体重儿医院感染导致医院经济损失分别为37.1万元、74.2万元、111.4万元;损失利润比为0.33,损失利润与感染发病率系数比值为2.79。医院管理者可以根据此系数和医院感染发病率估算医院每年因医院感染损失的经济效益。例如,当某医院医院感染发病率为10%时,因医院感染所造成的医院经济损失是医院总利润的27.9%。因此,医务人员应加强感染控制意识,规范医疗行为;认真落实各项感染控制措施,尽可能通过各种方式实现医院感染的早期预警,从根本上减少医院感染的发生,节约医疗成本。
综上所述,低出生体重儿是新生儿科医院感染的易感人群,医院感染给新生儿和医院造成的经济损失巨大,对于出生体重≤1 000 g和胎龄<32周新生儿需重点防控,且控制检查费、治疗费和药费成为减轻新生儿经济负担的关键点。同时,可通过损失利润与感染发病率系数比值这个指标,粗略估计医院的经济损失,及时调整相应的感染控制措施,减少医院感染的发生。
利益冲突:所有作者均声明不存在利益冲突。

