深度学习重建算法在超重者低剂量骶髂关节CT 中的价值
曹立坤 王沄 马壮飞 许英浩
骶髂关节CT 是早期诊断和随访中轴型脊柱关节炎、强直性脊柱炎,诊断骶髂关节退行性变、骨折、肿瘤的常用手段,还用于指导骶髂关节的介入治疗,与X 线检查相比具备更高的敏感性和特异性,具有重要的临床意义[1,2]。但CT 检查存在电离辐射,而骶髂关节毗邻生殖器官,难以进行辐射防护。
临床常用自动剂量曝光控制系统和图像重建技术控制CT 检查辐射剂量,保证图像质量。但辐射剂量与图像质量受患者体重指数(body mass index,BMI)影响大,超重者的容积CT 剂量指数(volume CT dose index,CTDIvol)是正常体型人群的2 倍以上[3]。研究发现,超重者的CTDIvol/BMI值低于正常体重患者,表明应用管电流自动调制技术难以达到超重者所需剂量要求,超重者的辐射剂量增加,但图像噪声仍处于较高水平,影响疾病诊断[4]。临床常用的图像重建算法为混合迭代重 建(hybrid iterative reconstruction,HIR),其相比传统的滤波反投影能更好地降低图像噪声,但对于超重者降噪能力有限[5-7]。深度学习重建(deep learning reconstruction,DLR)算法AiCE 是近年来图像重建技术发展的新方向,它使用深度卷积神经网络学习曝光条件充足的高质量全模型迭代重建(model-based iterative reconstruction,MBIR)图像的特征,修正低质量图像数据,大大降低图像噪声。研究证实应用DLR 算法,能实现胸腹部亚毫西弗CT 成 像[8],降低冠状动脉CT 血管成像[9,10]、肺动脉CT 血管成像[11]、儿童胸腹部CT[12,13]的辐射剂量。笔者在前序研究[14]中发现DLR 算法能够改善所有BMI 分组的骶髂关节CT 图像质量,降低辐射剂量,并且超重者(BMI≥24.0 kg/m2)的辐射剂量降低率较正常体重者更为显著。本研究探讨DLR 算法改善超重者骶髂关节CT 图像质量、降低辐射剂量的能力和临床应用价值。
1 资料与方法
1.1 一般资料
回顾性分析2017 年3 月—2023 年5 月于我院行骶髂关节CT 检查的超重者。纳入标准如下:1)BMI 大于等于24 kg/m2;2)图像完整,包含薄层(1 mm 及以下)骨算法图像,图像质量优。排除标准如下:1)肿瘤性病变、骨折累及骶髂关节;2)接受过骨盆、腰骶椎手术或该区域存在金属植入物。本研究共收集122 例,排除1 例骨折、3 例图像存在运动伪影或金属伪影的患者,最终纳入118 例。2017 年3 月—2021 年9 月纳入的患者接受常规剂量CT(standard dose CT,SDCT),共43 例,男28例,女15 例,平均年龄40 岁(18~74 岁),BMI 为26.12 kg/m2(25.15,27.90);2021 年10月—2022 年7 月纳入的患者接受低剂量CT(low dose CT,LDCT),共41 例,男31 例,女10 例,平均年龄41岁(20~75 岁),BMI 为27.12 kg/m2(25.17,28.95);2022 年8 月—2023 年5 月纳入的患者接受超低剂量CT(ultra low dose CT,ULDCT),共34 例,男27 例,女7 例,平均年龄42 岁(19~66 岁),BMI 为27.78 kg/m2(25.27,30.69)。本回顾性研究已通过医院伦理委员会文件批准(HS-2427),免除患者知情同意。
1.2 CT 检查方法
患者取仰卧位,双臂上举,扫描范围自第5 腰椎体起至覆盖整个骶髂关节,均行横断面扫描。SDCT 组于西门子第三代双源螺旋CT(Siemens SOMATOM Definition CT)扫描仪接受骶髂关节CT检查,扫描参数:管电压120 kV,自动调制管电流(164~477 mA),矩阵512×512,准直器宽度64×0.6 mm,Pitch 值0.80。LDCT 组 与ULDCT 组 于Canon Aquilion ONE GENESIS CT 扫描仪接受检查,扫描参数:管电压120 kV,自动调制管电流,LDCT 组噪声指数为8(管电流146~395 mA),ULDCT 组噪声指数为15(管电流100~186 mA),矩阵512×512,准直器宽度80×0.5 mm,Pitch 值0.81。SDCT 组采用混合迭代重建算法(SAFIRE,Kernel 值=Br59)进行图像重建,所得图像作为金标准组;LDCT 与ULDCT 组采用深度学习重建算法(AiCE,Kernel BONE)进行图像重建。重建层厚均为1 mm,层间距0.8 mm。
1.3 图像分析
1.3.1 客观评价
将SDCT、LDCT 和ULDCT 三组图像发送至Canon Vitrea 工作站,采用多平面重建技术重组层厚为2 mm 的骶髂关节横断位与斜冠状位图像用于分析。由1 名具备4 年诊断经验的放射诊断医师分析3 组图像,图像均在窗宽1500 HU、窗位500 HU 下显示。于第1 骶椎中间层面的骨松质内,勾画面积约为50 mm2的圆形兴趣区(region of interest,ROI),避开骨皮质、骨质硬化、增生囊变及可疑骨髓异常区域,测量第1 骶椎的CT 值与标准差。测量同层面皮下脂肪标准差作为图像噪声,并测量同层面腰大肌处CT 值。同一位置重复测量3次,取平均值作为最终结果。依据下述公式计算第1 骶椎的信噪比(signal-to-noise ratio,SNR)和对比信噪比(contrast-to-noise ratio,CNR)。
1.3.2 主观评价
由两名分别具备8 年和5 年骨肌系统诊断经验的放射诊断医师独立、双盲地对图像行主观评分。
1.3.2.1 整体图像质量
评价内容包括:1)图像整体噪声;2)骶髂关节面及间隙、骶孔、椎体、周围软组织等解剖结构的显示。采用5 分量表法:5 分,解剖结构和细节显示清晰,无伪影和蜡像感,无明显噪声;4 分,解剖结构和细节显示较为清晰,图像略平滑,伪影与噪声轻微;3 分,大部分解剖结构和细节显示清晰,有蜡像感或中等噪声,局部图像质量不佳;2 分,解剖结构和细节显示不清,明显蜡像感或噪声,无法达到诊断标准;1 分,解剖细节和细节模糊,蜡像感或噪声严重,无法诊断。评分大于3 分则认为符合诊断要求。
1.3.2.2 骶髂关节病变显示
诊断医师对双侧骶髂关节进行评估,病变结构的观察包括骨质增生硬化、关节面不同程度骨质破坏、关节间隙狭窄或增宽、关节面下骨质囊变及关节强直等。采用5 分量表法:5 分,病变结构显示极佳,结构边缘清晰、锐利;4 分,病变结构显示良好,结构边缘轻度模糊,不影响评估;3 分,病变结构显示尚可,结构边缘中度模糊,评估轻度受限;2 分,病变结构显示不佳,结构边缘模糊不清,影响评估;1 分,病变结构显示差,图像质量差,无法评估)。评分大于3 分则认为符合诊断要求。
1.4 辐射剂量
记录系统自动生成的CTDIvol 和剂量长度乘积(dose length product,DLP),使用以下公式计算有效辐射剂量(effective dose,ED)。
1.5 统计学方法
采用SPSS Statistics Version 24.0 统计软件进行统计。计数资料采用n(%)表示,计量资料进行正态分布检验,符合正态分布的数据表示为,不符合正态分布的数据表示为M(Q1,Q3)。正态分布三组数据的比较采用单因素ANOVA 检验,非正态分布及等级资料三组数据的比较采用Kruskal-Wallis ANOVA 检验,随后进行成对比较。两位诊断医师的主观评分行Kappa 一致性检验,Cohen’s Kappa≤0.40 为一致性差,0.41<Cohen’s Kappa≤0.60 为一致性中等,0.61<Cohen’s Kappa≤0.80 为一致性良好,0.81<Cohen’s Kappa≤1.00 为一致性优。P<0.05 为差异存在统计学意义。
2 结果
2.1 临床资料与辐射剂量比较
三组患者的性别、年龄及BMI 均无统计学差异(P=0.333、0.768、0.189),骶髂关节病变特征分布无统计学差异(P 均>0.05,表1),管电流、CTDIvol、DLP 及ED 存在统计学差异(P 均<0.001),ULDCT 组的CTDIvol、DLP 及ED 最低,SDCT 组最高,成对比较结果显示每两组间差异均有统计学意义(P 均<0.001)。LDCT 组和ULDCT 组的平均ED 较SDCT 分别降低32.2%、71.1%,ULDCT 组的平均ED 较LDCT 组降低57.4%。
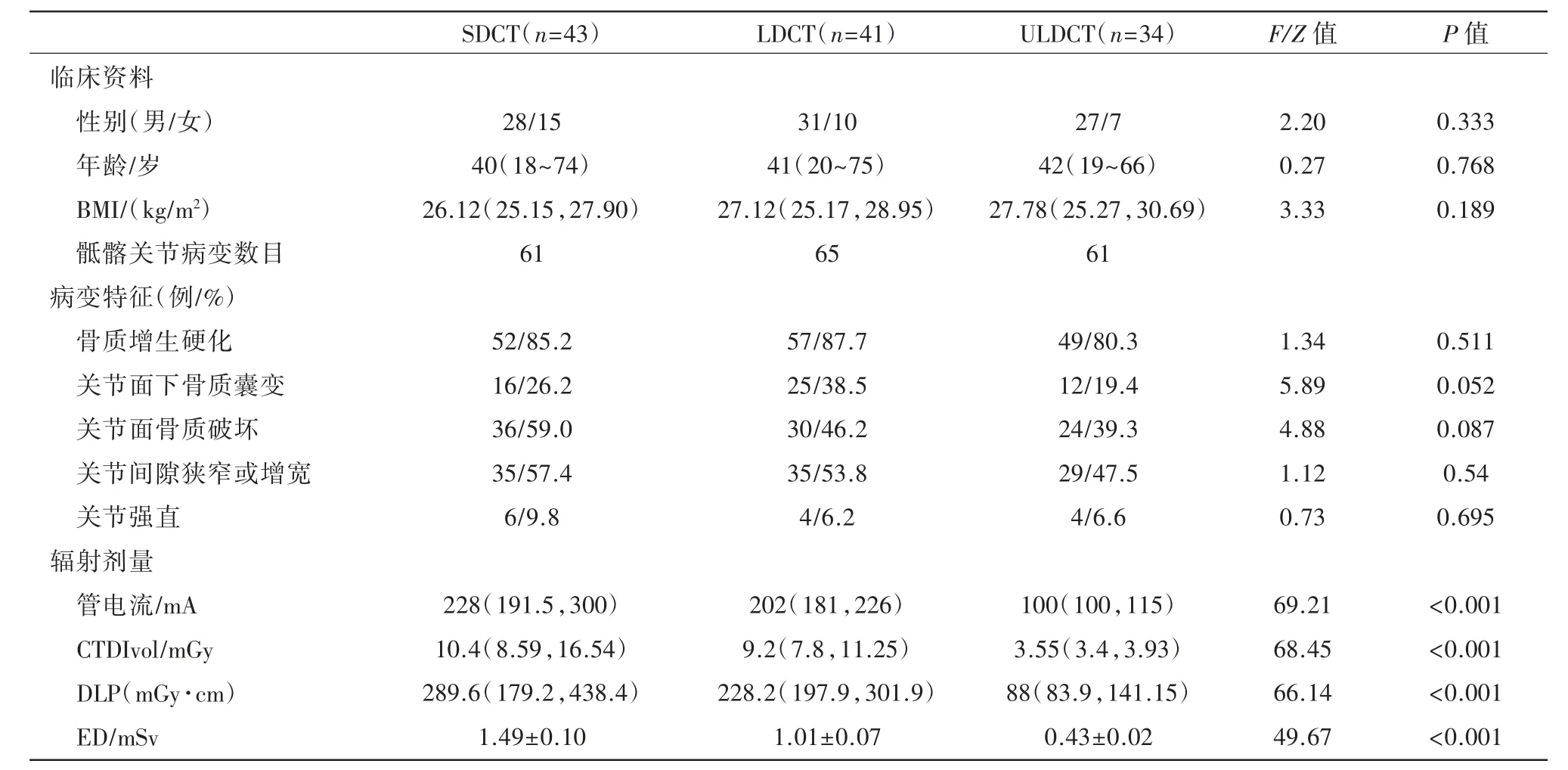
表1 3 组患者的临床资料、病变特征与辐射剂量
2.2 客观评价比较
三组图像的第1 骶椎CT 值无统计学差异(P=0.874、0.805),噪声、第1 骶椎SNR 与CNR 均存在统计学差异(P 均<0.001)。LDCT 组的图像噪声最低,依次低于ULDCT、SDCT 组,两两比较差异有统计学意义(P 均<0.05)。LDCT 组的第1 骶椎SNR 与CNR 最高,依次高于ULDCT 组、SDCT组,两两比较差异有统计学意义(P 均<0.05)。LDCT、ULDCT 相比SDCT 组客观指标改善率见表2。
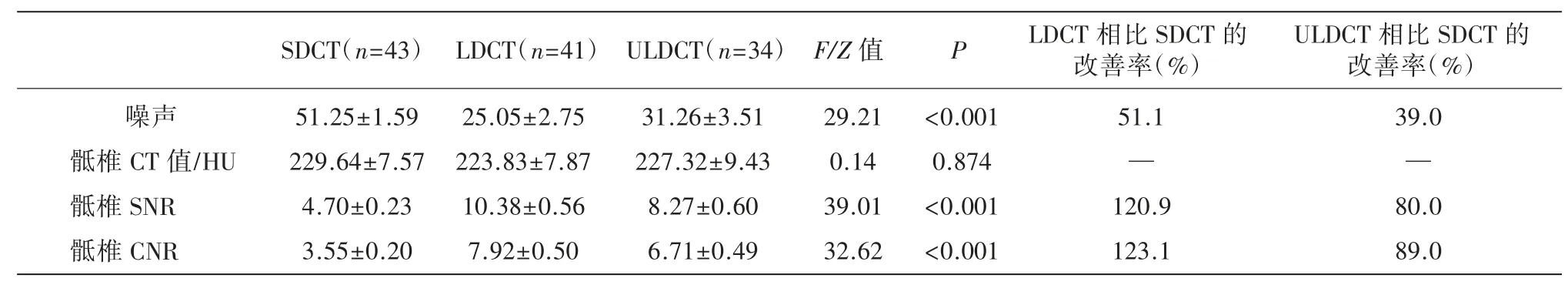
表2 三组图像的客观指标比较
2.3 主观评价比较
两名观察者对三组图像的整体评分一致性好(Kappa=0.823),采用高年资医师评分用于统计学分析。所有图像评分及病变特征评分均满足诊断要求。
三组图像的整体评分差异有统计学意义(P=0.002,图1),两两比较结果显示,LDCT 图像的整体评分显著高于SDCT 和ULDCT(P=0.001、0.018),SDCT 和ULDCT 的整体评分无统计学差异(P=0.364,表3)。
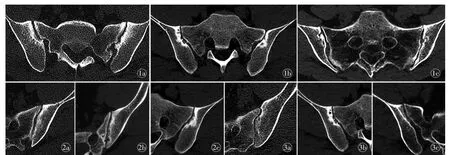
图1 强直性脊柱炎图像整体显示。a)男,38 岁,BMI 27.75 kg/m2,SDCT,图像整体评分4 分;b)男,29 岁,BMI 32.10 kg/m2,LDCT,整体评分5 分;c)女,56 岁,BMI 27.33 kg/m2,ULDCT,整体评分5 分。图2 强直性脊柱炎关节面骨质侵蚀与关节间隙的显示。a)男,38 岁,BMI 27.75 kg/m2,SDCT,病变显示评分4 分;b)男,33 岁,BMI 28.01 kg/m2,LDCT,病变显示评分5 分;c)男,29 岁,BMI 29.10 kg/m2,ULDCT,病变显示评分5 分。图3 强直性脊柱炎关节面下骨质囊变的显示。a)男,37 岁,BMI 26.40 kg/m2,SDCT,病变显示评分3 分;b)男,29 岁,BMI 32.10 kg/m2,LDCT,病变显示评分5 分;c)男,28 岁,BMI 26.72 kg/m2,ULDCT,病变显示评分4 分。
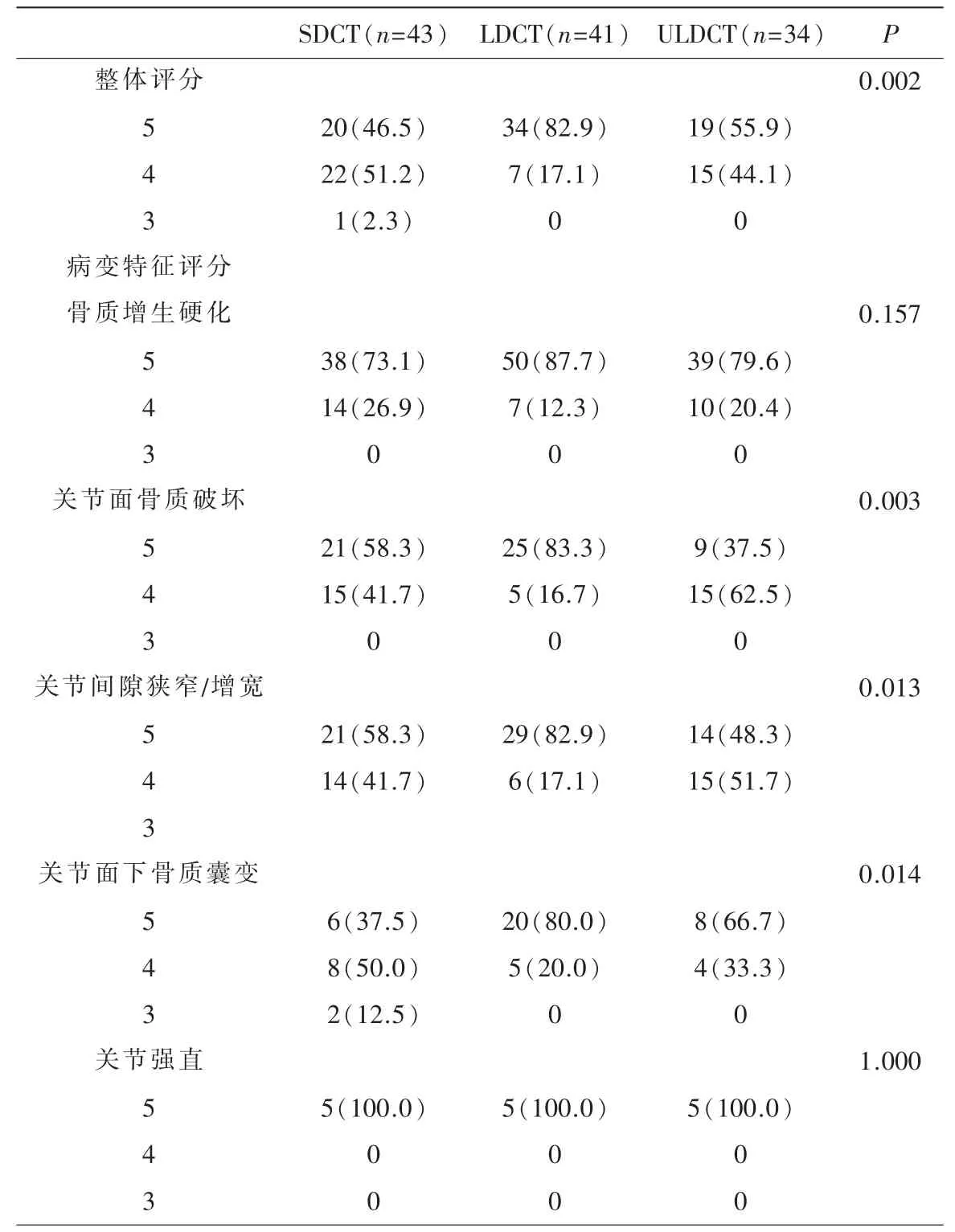
表3 三组图像的主观评价比较
SDCT、LDCT 和ULDCT 组分别包含61、65 和61 个骶髂关节病变。病变特征主观评分中,关节面骨质破坏、关节间隙狭窄或增宽、关节面下骨质囊变在三组间存在统计学差异(P<0.05,图2、3),两两比较结果显示,LDCT 组图像的关节面骨质破坏、关节间隙评分高于ULDCT 组和SDCT 组(P=0.001 和0.039、0.004 和0.047),ULDCT 和SDCT组间无统计学差异(P=0.107、0.331);LDCT 组图像的关节面下骨质囊变评分高于SDCT 组(P=0.004),与ULDCT 组间差异无统计学意义(P=0.445),SDCT与ULDCT 组间比较也未见统计学差异(P=0.081)。三组图像的骨质增生硬化、关节强直评分在三组图像中无统计学差异(表3)。
3 讨论
本研究结果显示,在超重者中,DLR 算法能够显著提高骶髂关节LDCT 和ULDCT 的客观与主观图像质量,DLR 建组的LDCT 对骶髂关节炎病变特征如下骨质囊变、关节面骨质破坏和关节间隙改变的显示优于HIR 建组的SDCT。LDCT 和ULDCT 组患者的辐射剂量相比SDCT 下降了32.2%和71.1%,ULDCT 能够将超重者的辐射剂量降低到亚毫西弗水平。
Lambert 等[2]认为相比X 线平片,低剂量骶髂关节CT 对早期骨质破坏敏感性更高,且能全面评估增生硬化、关节间隙、关节强直等改变,应替代平片成为骶髂关节病变的首选方法。但大BMI 人群腹盆部脂肪堆积较多,腹围大,X 射线穿透人体过程中产生较多散射线,图像噪声大大增加,使低剂量CT图像质量降低,难以满足诊断需求。Schindera 等[15]的体模研究提出,大体模的CT 图像噪声需比小体模的降低程度更高,才能保证病变检出率。这对超重患者CT 图像降噪提出了更高要求。DLR 算法的出现可能有助于解决该问题。Akagi等[4]发现在肥胖患者(BMI >25.0 kg/m2)中,DLR 算法重建的腹部CT 图像,主、客观图像质量优于HIR 和MBIR 重建的图像,甚至优于非肥胖患者的HIR 图像。Nakamura 等[16]发现DLR 重建的肝脏CT图像中乏血供转移瘤的主观评分高于HIR 重建图像,且CTDIvol/BMI 值与图像噪声值无相关,提示DLR 算法的降噪能力不受患者体型影响。Zhao 等[17]针对超重者(BMI>25.0 kg/m2)的胸部低剂量CT研究中发现,DLR 算法重建的LDCT 不仅背景噪声低于HIR 重建的SDCT,在显示肺内磨玻璃结节、网格影和结构扭曲等病变表现时主观评分也高于后者。以上研究均提示DLR 算法在大BMI 者的CT 整体图像质量改善中具备独特的优势,有望在降低辐射剂量的同时优化病变的显示。本研究结果显示,DLR-LDCT 的客观指标、整体图像评分和病变特征评分均优于HIR-SDCT,图像噪声改善率为51.1%,辐射剂量降低32.2%;DLR-ULDCT 的客观指标优于HIRSDCT,噪声改善率为39.0%,整体图像评分和病变特征评分与后者无差异,辐射剂量降低71.1%。因此,笔者认为DLR 算法能够在大幅降低超重者辐射剂量的同时,保证甚至优化图像质量,这与上述研究结果一致。
骨质增生硬化、关节面骨质破坏、关节间隙狭窄或增宽、关节面下骨质囊变及关节强直等影像学特征是诊断骶髂关节炎并对其进行分级的重要依据[18]。因此,除主观整体评分外,本研究进一步评估了病变特征在不同剂量组图像上的显示情况,结果提示,DLR-LDCT 对于关节面骨质破坏、关节间隙狭窄或增宽及关节面下骨质囊变的显示优于HIR-SDCT;ULDCT 的辐射剂量达到亚毫西弗水平,但病变特征评分与SDCT 无差异。Singh 等[8]发现使用DLR 重组的亚毫西弗胸腹部CT 图像的病变检出率与HIR-SDCT 相同,这与本研究结果一致。笔者推测,关节面骨质破坏、关节间隙及小囊变的观察对图像细节显示要求高,而DLR 算法一方面能够降低超重患者图像的量子噪声,图像混杂信号减少,减少了病变遮盖;另一方面,其具备较好的空间分辨力,病变边界显示清晰。Higaki 等[19]的体模研究报道,相比HIR,DLR 图像的噪声更低,具备较高的空间分辨力,且低剂量扫描条件下病变检出率更高,支持本研究的结果。
本研究中SDCT 组与LDCT 组、ULDCT 组数据来源于不同成像设备,为最小程度减少扫描参数带来的剂量差异,本研究严格控制成像参数,三组患者的扫描方式均采用螺旋扫描,准直器宽度、螺距、扫描矩阵、层厚及层间距等参数一致,仅存在图像重建算法的不同。此外,本研究的主观、客观评价采用双盲法,观察者均在未知成像设备、重组算法的情况下独立完成,结果更加客观真实。结果显示,SDCT 组的平均ED 为(1.49±0.10)mSv,与近年来使用其他机型进行骶髂关节成像的研究报道的辐射剂量相近[13,20],而LDCT 和ULDCT 组的平均ED 低于上述研究,进一步说明了深度学习重建算法降低辐射剂量的能力。
有效剂量低于1 mSv 的检查被认为是“风险极低”[21]。本研究中超重者ULDCT 的平均辐射剂量仅为0.43 mSv,仅相当于自然本底辐射的1/6~1/7,与目前未行BMI 分组的骶髂关节研究的辐射剂量水平相当[20,22]。但ULDCT 图像的主、客观图像质量评分不及LDCT。据此,笔者认为对于有生育需求的人群,可以优先选择ULDCT,在保证和SDCT 相同图像质量的同时,极大地降低了辐射剂量,避免生殖器官的辐射损害;对于无生育需求者或可能处在骶髂关节病变早期的患者,建议使用LDCT,能够更好地观察局限性骨质破坏和关节间隙改变。
本研究的局限性:1)回顾性研究,各组样本量较小,可能存在偏倚。2)为减少患者所受辐射,本研究未在同一患者中同时采集正常剂量与低剂量图像,统计结果可能存在偏倚。3)未设置MBIR 算法组进行对比,但MBIR 图像重组速度慢,难以用作常规临床应用。4)仅比较了不同组别患者的CTDIvol 和有效辐射剂量,没有进一步比较患者对辐射的吸收剂量。吸收剂量受年龄、性别、个体敏感性等多种因素影响,难以量化,因此本研究选择了现阶段常用的电离辐射参数,也方便了与国内外研究成果对比。
综上所述,在超重者中应用DLR 算法能够改善低剂量和超低剂量骶髂关节CT 的图像质量。DLR 重组的LDCT 能够提升病变特征的评估。