血清壳多糖酶3样蛋白1和几丁质酶1在脓毒症新生儿中的表达变化及其临床价值研究
廖崇皓,徐岸楠,李世瑶,肖宗丽
(重庆市开州区人民医院新生儿科,重庆 405400)
新生儿脓毒症是新生儿期细菌感染引起的全身炎症反应综合征,若不及时治疗可进展为多器官衰竭甚至死亡[1-2]。据统计,新生儿脓毒症全球发病率为2202/10万活产儿,病死率为11%~19%[3-4]。受产后医院或社区环境暴露时间、免疫接种量、婴儿免疫状态和致病微生物毒力等因素影响,新生儿脓毒症病情严重程度从亚临床感染到局灶性或全身性疾病轻重不一,预后也不尽相同。识别潜在的预后生物学标志物,有助于对脓毒症新生儿进行危险分层和个体化治疗,提高脓毒症新生儿的整体管理水平,改善患儿预后。壳多糖酶3样蛋白1(Chitosinase 3-like protein 1,CHI3L1)是一种几丁质结合凝集素,属于糖苷水解酶家族18成员,在感染和全身炎症反应下,可由单核细胞、巨噬细胞、中性粒细胞产生并参与炎症反应,与炎症性疾病密切相关[5]。几丁质酶1(Chitinase 1,CHIT1)是一种先天性免疫介质,主要表达于分化和极化的巨噬细胞中并参与巨噬细胞分化和活化,在感染、炎症反应性疾病中发挥重要作用[6]。目前,关于CHI3L1和CHIT1与新生儿脓毒症关系的研究较少。因此,本研究探讨脓毒症新生儿血清CHI3L1和CHIT1表达水平及其临床价值。
1 资料与方法
1.1 一般资料 选取2020年3月至2023年3月我院新生儿重症监护病房收治的新生儿脓毒症95例为脓毒症组,其中男性57例,女性38例;日龄1~6 d,平均(4.29±1.13)d;体重2763~3715 g,平均(3151.79±209.58)g;胎龄37~42周,平均(39.21±1.05)周。病例纳入标准:具有典型临床特征(发热、神经状态改变、进食减少等),病原学培养阳性,符合《新生儿败血症诊疗方案》[7]诊断标准;日龄0~30 d;监护人知情并同意本研究。排除标准:先天性代谢异常;染色体异常;免疫缺陷。另选取年龄、性别相匹配的健康新生儿65例为对照组,其中男性40例,女性25例;日龄1~6 d,平均(4.16±1.26)d;体重2785~3769 g,平均(3201.86±208.63)g;胎龄38~42周,平均(39.59±1.12)周。脓毒症组和对照组一般资料比较差异无统计学意义(均P>0.05)。本研究经我院伦理委员会批准。
1.2 研究方法
1.2.1 生化指标检测:所有患儿入组后次日晨采集外周静脉血检测血常规(白细胞计数、中性粒细胞计数)、肿瘤坏死因子-α(TNF-α)、白细胞介素-4(IL-4)、降钙素原(PCT)、C-反应蛋白(CRP)、CHI3L1和CHIT1。血常规采用UniCel DxH 600全自动血细胞分析仪检查。TNF-α、IL-4、CHI3L1和CHIT1采用酶联免疫吸附测定法测定,试剂盒(货号:ml077385、ml058093、ml058707、ml026109)购自上海酶联生物科技有限公司。PCT采用Access 2电化学发光仪检测。CRP采用DxC 800全自动生化仪系统应用速率散射免疫比浊法检测。对照组仅检测血清CHI3L1、CHIT1水平。
1.2.2 预后情况:记录所有脓毒症新生儿住院期间存活情况,根据存活情况分为病死组和存活组。

2 结 果
2.1 脓毒症组与对照组血清CHI3L1、CHIT1水平比较 见表1。脓毒症组血清CHI3L1、CHIT1水平高于对照组(均P<0.05)。

表1 脓毒症组与对照组血清CHI3L1、CHIT1水平比较(ng/ml)
2.2 不同病情严重程度患儿生化指标比较 见表2。根据脓毒症病情严重程度将患儿分为严重脓毒症组(60例)和脓毒症休克组(35例)。脓毒症休克定义为脓毒症发病后出现持续性低血压,需用血管活性药维持平均动脉压在65 mmHg及以上[8]。脓毒症休克组血清CHI3L1和CHIT1水平、中性粒细胞计数、TNF-α、IL-4、PCT、CRP高于严重脓毒症组(均P<0.05)。

表2 不同病情严重程度患儿生化指标比较
2.3 脓毒症患儿血清CHI3L1、CHIT1水平与其他生化指标相关性分析 见表3。脓毒症患儿血清CHI3L1、CHIT1水平与中性粒细胞计数、TNF-α、IL-4、PCT及CRP呈正相关(均P<0.05)。
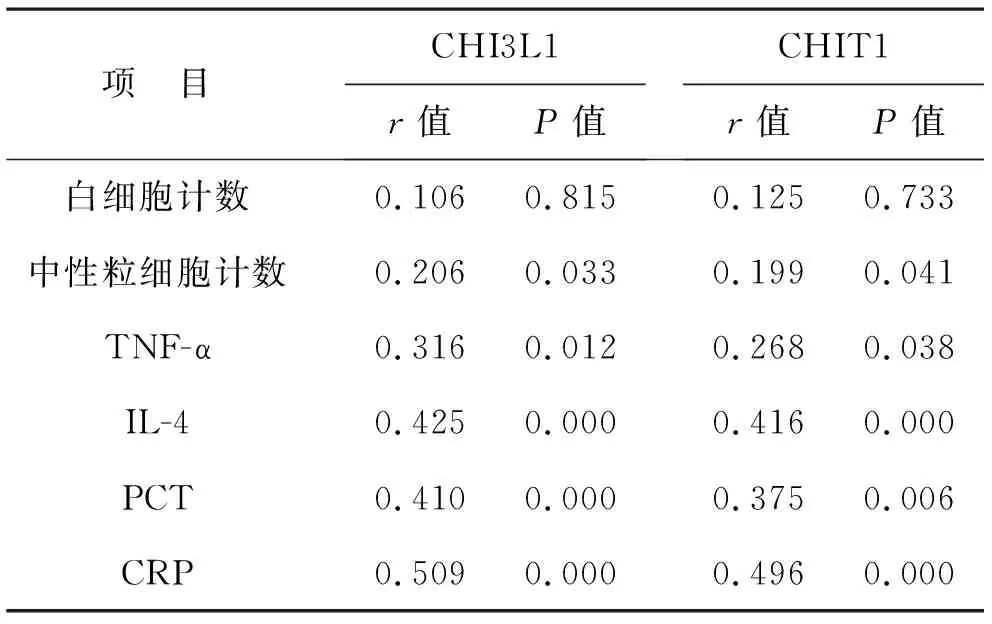
表3 脓毒症患儿血清CHI3L1、CHIT1水平与其他生化指标的相关性
2.4 不同预后患儿血清CHI3L1、CHIT1水平比较 见表4。95例脓毒症新生儿中病死15例,病死率15.79%。病死组血清CHI3L1、CHIT1水平高于存活组(均P<0.05)。

表4 不同预后患儿血清CHI3L1、CHIT1水平比较(ng/ml)
2.5 血清CHI3L1、CHIT1水平对脓毒症患儿预后的预测价值 见表5。血清CHI3L1、CHIT1水平对脓毒症患儿预后均有一定的预测价值,且两者联合预测价值更高(Z=2.373、2.491,均P<0.05)。
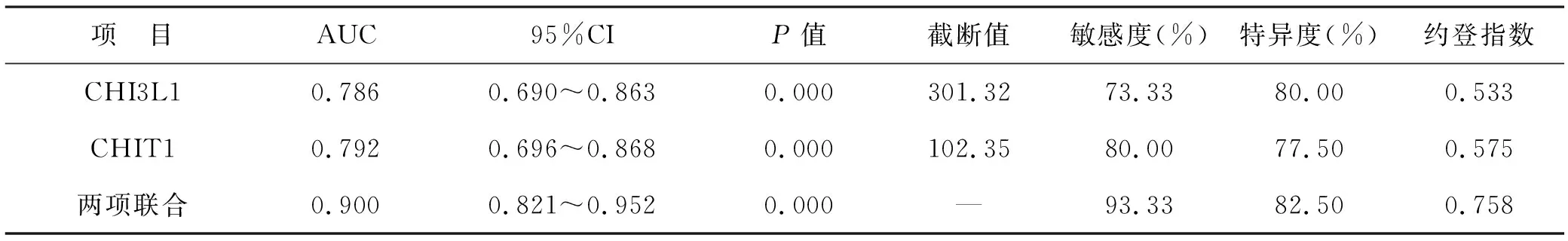
表5 血清CHI3L1、CHIT1水平对脓毒症患儿预后的预测价值
3 讨 论
脓毒症是导致新生儿残疾和病死的主要原因之一,由于新生儿自身免疫功能发育尚不成熟,病情往往较成人严重,极易导致危及生命的器官功能障碍[9-10]。因此,寻找高效敏感的生物学标志物作为新生儿脓毒症不良预后的早期预警指标,对病情监测和预后判断均十分重要[11]。炎症反应在新生儿脓毒症的发病机制中扮演重要角色。细菌释放的产物,如脂质胆酸和细菌脂多糖以及缺血再灌注后受损细胞释放的产物,激活Toll样受体4信号通路,促使吞噬细胞产生多种促炎因子,诱导机体级联反应,导致全身炎症反应综合征和多脏器损害[12-15]。
CHI3L1由巨噬细胞、中性粒细胞、成纤维细胞、内皮细胞等多种细胞产生,感染和炎症刺激可促使CHI3L1的产生。CHI3L1能增强细菌对上皮细胞的黏附和入侵,并促使辅助性T细胞2(Th2)活化,上调Th2细胞因子的表达,诱导和加剧炎症反应[16]。因此,CHI3L1被认为是感染和炎症性疾病的标志物。研究[17]显示,新型冠状病毒感染患者血清CHI3L1水平明显增高,病死患者血清CHI3L1水平高于存活患者,CHI3L1水平可独立预测新型冠状病毒感染患者临床结局。哮喘患者血清CHI3L1水平显著高于正常组,且随病情严重程度和急性加重而升高[18]。脓毒症小鼠模型中也发现CHI3L1表达显著增高,通过沉默CHI3L1可降低血清TNF-α、IL-1β、干扰素-γ、IL-10和IL-6的水平[19]。本研究发现,脓毒症新生儿血清CHI3L1水平显著升高,且脓毒症休克组更高,CHI3L1水平与中性粒细胞计数、TNF-α、IL-4、PCT、CRP呈正相关,病死组血清CHI3L1水平高于存活组,表明血清CHI3L1水平升高与脓毒症新生儿机体炎症反应水平增高以及病情严重程度有关。CHI3L1参与新生儿脓毒症的机制尚不清楚。既往研究[20-21]发现,脓毒症患者外周血Th2水平明显升高,在病死患者中可观察到Th1向Th2偏移,严重脓毒症患者入院时Th2/Th1比值、Th2细胞占比高于健康对照组和无严重脓毒症的危重患者,病死患者Th2/Th1比值高于存活者,可见Th2主导的炎症反应与脓毒症发生和进展有关。研究[22]发现,CHI3L1在活化的T细胞尤其在Th2细胞中升高,作为Th2炎症的关键调节因子,CHI3L1过表达可促使Th2细胞活化和炎症反应。由此推测在脓毒症感染过程中,CHI3L1可能通过Th2免疫应答诱导Th2炎症反应,导致脓毒症新生儿全身炎症反应、病情进展和院内不良结局的发生。
CHIT1是结合和降解几丁质的活性酶,在中性粒细胞、成熟单核细胞来源的巨噬细胞、肺巨噬细胞和其他特定组织巨噬细胞亚群以及肺和肠上皮细胞中表达,参与机体免疫炎症反应,与炎症、感染、组织损伤和重塑过程有关。CHIT1在Toll样受体信号通路激活后经巨噬细胞释放至体液和外周血液中,血清CHIT1水平在肺纤维化、支气管哮喘、慢性阻塞性肺病和肺部感染中升高,被用于监测病情进展或治疗效果评估[23]。本研究发现,脓毒症新生儿血清CHIT1水平也显著升高,且血清CHIT1水平与中性粒细胞计数、TNF-α、IL-4、PCT、CRP水平呈正相关,病死组血清CHIT1水平高于存活组,表明CHIT1水平增高与新生儿脓毒症病情加重、不良结局有关。巨噬细胞是先天免疫和适应性免疫的重要组成部分。对于特定组织微环境变化,巨噬细胞M1极化可释放大量促炎介质(如IL-1β、IL-12、IL-6和TNF-α等),而M2极化则释放大量抗炎介质,M1/M2极化失衡可诱导脓毒症的发生,加快病情进展[24-25]。CHIT1作为巨噬细胞分化和活化的效应分子,可募集单核细胞源性巨噬细胞并促使M1极化,加剧全身炎症反应,促使新生儿脓毒症病情恶化,与不良预后有关[26]。此外,本研究发现,血清CHI3L1、CHIT1对新生儿脓毒症预后有预测价值,且两者联合预测价值更高,表明联合检测血清CHI3L1和CHIT1水平有助于识别高危患儿的不良预后。
综上所述,脓毒症新生儿血清CHI3L1和CHIT1水平升高,与病情严重程度及不良预后有关,两者联合对脓毒症新生儿的预后预测价值更高。

