数字乳腺断层摄影和超声及动态对比增强磁共振成像在良恶性乳腺肿瘤中的诊断价值
刘晓凤,许细红,杜瑞宾,张惠娟
福建省立医院南院 (福建福州 350028)
乳腺癌病因复杂,全球发病率较高,也是女性癌症相关死亡的主要原因[1]。由于早期乳腺癌的快速诊断是实现积极预后的最可靠手段,因此确定最佳诊断方法至关重要。手术病理检查是辨别良恶性乳腺肿瘤的金标准,但因乳腺周围血管众多,该检查易增加患者手术创伤,不宜作为首选[2]。数字乳腺断层摄影(digital breast tomosynthesis,DBT)可通过不同角度的投射对乳腺进行三维重建成像,以减少乳腺组织重叠,增加乳腺癌检出率,能较好地显示病灶钙化的形态及分布。超声由于无辐射,且组织分辨率好,常被用于早期乳腺癌的诊断。动态对比增强磁共振成像(dynamic contrast enhancement magnetic resonance imaging,DCE-MRI)可利用钆造影剂连续快速扫描乳腺区,以分析其病变血液供应和增强率,并借助计算病灶时间信号分析良恶性病变,增强诊断灵敏度,对致密型乳腺优势较大[3]。上述检查在乳腺疾病诊断中各有优势,但临床对于选择何种方式可增加乳腺癌诊断检出率仍无统一标准。对此,本研究回顾性分析80 例乳腺肿瘤患者的资料,探讨DBT、超声及DCE-MRI 检查在良恶性乳腺肿瘤术前诊断中的应用价值,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2020 年2 月至2023 年3 月我院收治的80 例经手术病理证实的乳腺肿瘤患者病历资料。年龄25~70 岁,平均(51.71±6.94)岁;病灶位置:左侧42 例,右侧38 例;肿瘤直径1~4 cm,平均(2.57±0.35)cm。
纳入标准:年龄25 ~70 岁;均为单侧首次发病;影像学临床病理资料完整;检查前未做过手术、穿刺、理疗、化疗。排除标准:存在严重全身感染性疾病;严重电解质紊乱;凝血功能障碍;高危传染性疾病;妊娠及哺乳期妇女。
1.2 方法
DBT 检查:患者取站立位,选用TOMO 全数字化乳腺X 线机(HOLOGIC 公司),自动曝光控制模式,以45°角对患者乳腺头尾位、内外斜位进行常规拍摄,以扇形步进式进行曝光扫描,自动旋转采集,期间X 线管摆角为15°(±7.5°),每旋转1°曝光1 次,共进行15 次曝光,将短时间获取一系列不同角度的乳腺低剂量图像重建为层厚1 mm的断层图像,更好地显示乳腺病变信息;由专业医师对肿块位置、形态、大小、钙化等进行评估。
超声:采用Philips 公司IU22 彩超诊断仪,线阵探头(频率5 ~12 MHz),患者仰卧位,双手臂上举,完全暴露乳房及腋窝,在探头上施加偶联剂后以扇形、横向和纵向方式扫描乳房区域,期间不额外施压,从多个截面和角度收集记录病变超声图像。
DCE-MRI 检查。使用A vanto 1.5 T磁共振扫描仪及乳腺专用线圈。患者取俯卧位,双乳自然下垂,扫描范围为双侧乳房、腋窝区。行轴位T1WI(TR 14 ms,TE 4.7 ms, 层 厚1.2 mm, 层 间 距0.24 mm)、轴位脂肪抑脂T2WI(TR 4 220 ms,TE 68 ms,层厚4 mm,层间距1 mm)、轴位DWI(SE-EPI序列,TR 6 700 ms,TE 100 ms,层厚4 mm,层间距1 mm,b=50、400、800 s/mm2)及多期增强扫描(动态增强前先平扫轴位脂肪抑制T1WI 作为蒙片;增强扫描参数:TR 4.6 ms,TE 1.7 ms,层厚2 mm,层间距1 mm)。所有序列FOV 350 mm×330 mm。于注射对比剂后90 s 行第1 期增强扫描,第2~4 期增强扫描间隔时间均为180 s。对比剂为钆喷酸葡胺(北京北陆药业,批准文号H10860001,规格:15 ml∶7.04 g),剂量0.2 mmol/kg,注射速率2.0 ml/s。经仪器自带工作站获取多期扫描的MPR 图、MIP 图及血管剪影图,并绘制时间-信号强度曲线(time intensity curve,TIC)。
由2 名从事乳腺放射诊断的医师(具有4 年以上乳腺疾病诊断经验)根据美国放射学会2013 版BI-RADS 对发现病变进行评估和分类[4]:1 类,良性(恶性可能性0%),表现无异常;2 类,良性(恶性可能性0%)有囊肿等,但未出现恶性体征;3 类,良性可能(≤2%);4 类,可疑恶性(2%<恶性可能性<95%),有1~2 种恶性表现,但不包括2 ~3 类病变;5 类,高度怀疑恶性(恶性可能性≥95%)。1~3 类为良性,而4 ~5 类为恶性。当诊断意见不一致时,与第3 位医师讨论后达成一致意见。
1.3 观察指标
(1)3 种检查影像的良恶性乳腺肿瘤形态特征。(2)以手术病理检查结果为金标准,比较各项检查的诊断效能。
1.4 统计学处理
采用SPS S22.0 统计软件分析数据。计数资料用率表示,采用χ2检验。计量资料用±s表示,采用t检验。绘制受试者工作特征(receiver operating characteristic,ROC)曲线并对曲线下面积(area under curve,AUC)进行计算。P<0.05 为差异有统计学意义。
2 结果
2.1 手术病理检查结果
80 例乳腺肿瘤患者中,病理检测良性42 例,恶性38 例。DBT 检查中良性43 例,恶性37 例;超声检查中良性41 例,恶性39 例;DCE-MRI 检查中良性43 例,恶性37 例,见表1。

表1 各项检查结果
2.2 3 种检查影像的良恶性乳腺肿瘤形态特征比较
DBT、超声、DCE-MRI 检查中,良恶性肿瘤形态特征明显不同,差异有统计学意义(P<0.05),见表2~4。
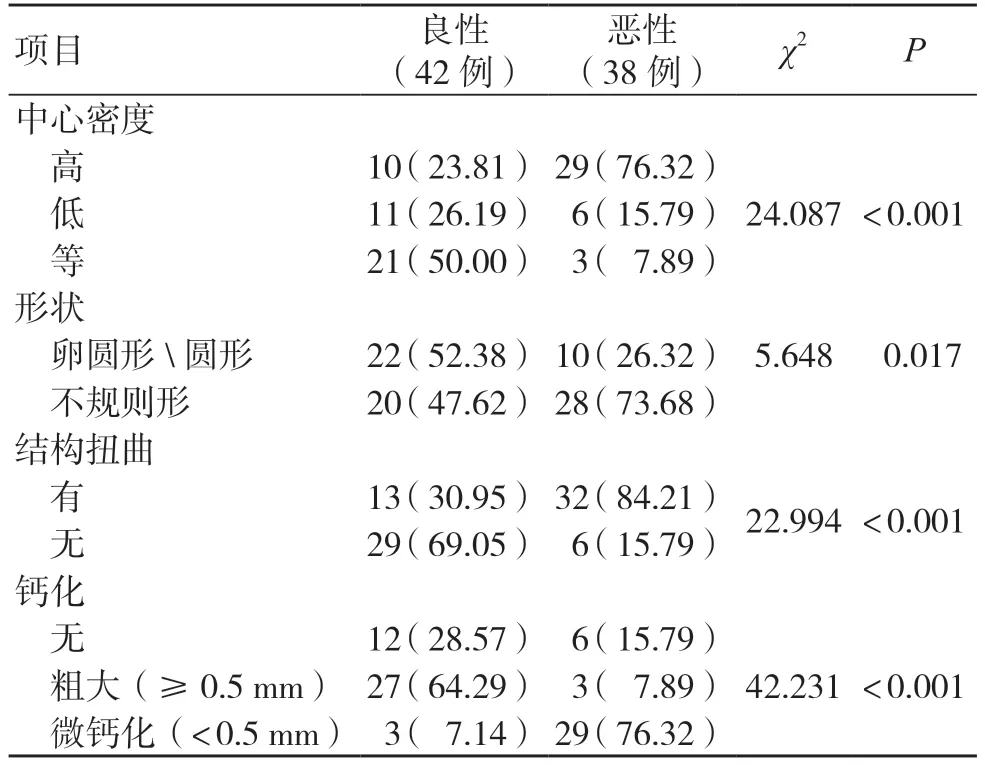
表2 DBT 影像良恶性乳腺肿瘤的形态特征比较[例(%)]
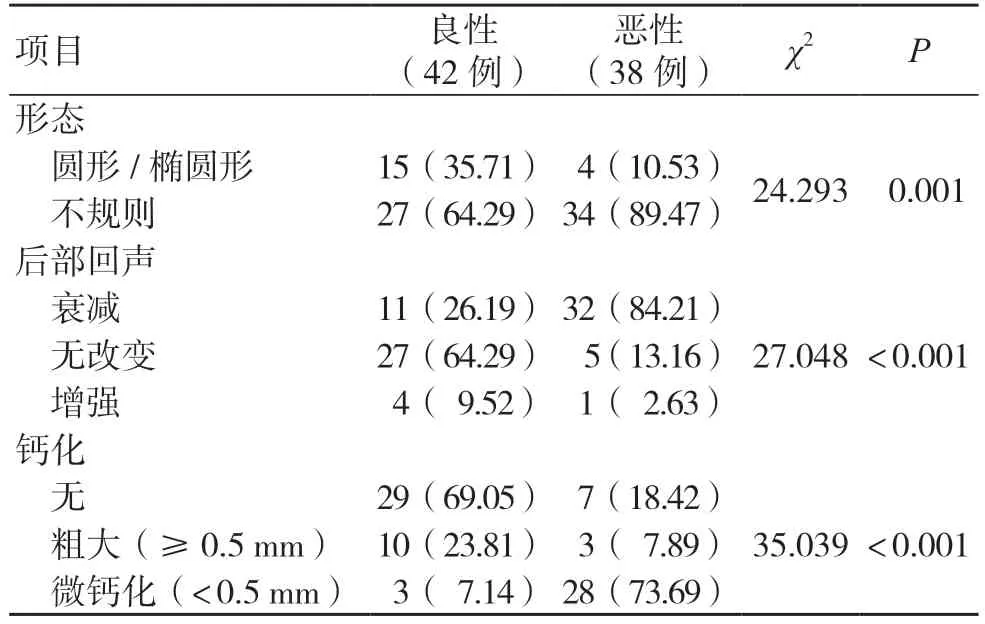
表3 超声影像良恶性乳腺肿瘤的形态特征比较[例(%)]
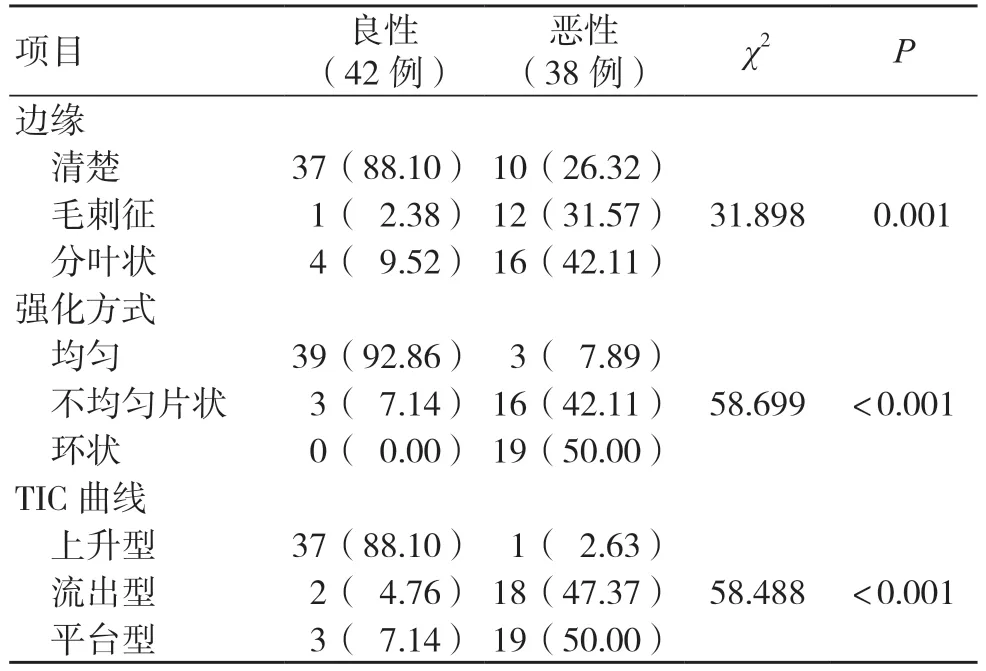
表4 DCE-MRI 影像良恶性乳腺肿瘤的形态特征比较 [例(%)]
2.3 各项检查的诊断效能对比
DCE-MRI 诊断准确度高于DBT、超声检查(P<0.05),而DBT、超声检查的诊断准确度比较,差异无统计学意义(P>0.05);DCE-MRI 灵敏度高于DBT、超声检查(P<0.05),而DBT、超声检查的诊断灵敏度比较,差异无统计学意义(P>0.05);超声、DBT、DCE-MRI 的诊断特异度比较,差异无统计学意义(P>0.05)。DBT、超声、DCE-MRI 的AUC值分别为0.749、0.739、0.890,见表5、图1。

图1 DBT、超声和DCE-MRI 诊断良恶性乳腺肿瘤的ROC 曲线
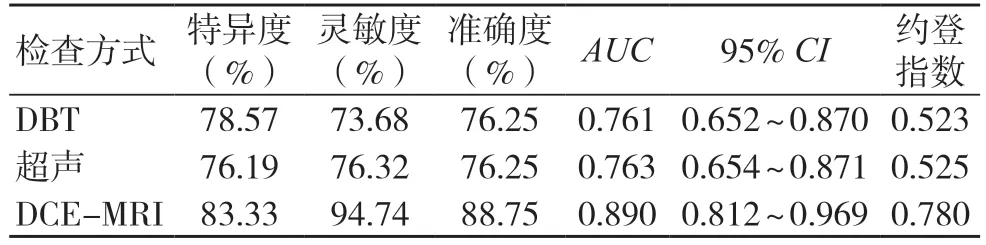
表5 各项检查的诊断效能
3 讨论
在女性恶性肿瘤中,乳腺癌发病率及病死率均处于较高水平,且发病年龄呈年轻化趋势。乳腺癌诊断时的疾病分期与预后具有显著相关性,识别时间越早,肿瘤越小,腋窝淋巴结转移可能性越低,治愈该病的可能性也就越大[5]。因此,早期识别乳腺病变并进行有效治疗尤为重要。目前,对于乳腺的常规检查手段较多。DBT、超声、DCE-MRI 等乳腺检查技术已广泛应用于临床,但目前对比其在乳腺疾病良恶性诊断中的研究较少[6]。
本研究结果显示,DBT、超声及DCE-MRI 检查中,良恶性肿瘤形态特征明显不同(P<0.05)。DBT 影像中,恶性肿瘤以高密度、不规则形、病灶局部不对称的细小钙化为主,良性则以等密度或低密度、粗大钙化为主。考虑恶性肿瘤易诱发恶性增殖反应,乳腺实质间界面多呈放射状影,致使中心密度增高,钙化征象增多,故可从该方面协助诊断乳腺肿瘤;良性肿瘤中含有纤维成分,肿瘤形成较少,呈低密度影,而伴随征象分布表现不典型,多由血流分布不明显导致。超声影像中,恶性肿瘤呈不规则状,且当病变浸润至管壁时边缘不清晰,呈现<0.5 mm 的微钙化征象,加上该病变多呈浸润性增长,在其突破细胞正常生长范围时可损伤周围组织,导致肿瘤周围导管增厚,后部回声衰减[7];而良性肿瘤常表现为膨胀性生长,不损伤周围组织,可在肿瘤周围形成包膜,肿瘤形态多较规则,呈圆形或椭圆形,周围组织多无钙化征象,后部回声改变不明显。DCE-MRI 影像中,以不均匀片状和环状强化作为恶性肿瘤的诊断标准,主要在于恶性肿瘤边缘血流供应较为丰富,中心血液供应不足,缺血缺氧导致细胞生长缓慢,易发生坏死,表现为环性或不均匀片状增强,而良性肿瘤的微血管相对较少且分布均匀,多呈基本均匀的强化;且恶性病灶边缘出现毛刺征、分叶状,主要在于恶性肿瘤属疾病终末期,周围结缔组织增生较为明显,致使部分腺泡呈现萎缩、消失现象,出现边缘不清晰,TIC 曲线呈现流出型或平台型[8]。此外,超声检查具有非侵入性,高效、方便,其可通过多方位、多角度观察病变血运,以对良恶性乳腺肿瘤进行准确诊断[9]。DBT 对结构扭曲的显示较传统二维图像更为明显,可通过从不同角度捕捉X 射线来显示乳房的不同组织结构,以提高图像可视性,直观显示良恶性钙化特征,提高疾病检出率[10]。DCE-MRI具有软组织分辨率高、多方向多参数成像、电离辐射少等优点,通过静脉注射造影剂行动态增强扫描可对肿瘤血管特征进行准确评估,有效反映乳腺病变的血流动力学特征[11]。本研究结果显示,DCEMRI 诊断准确度高于DBT、超声检查(P<0.05),而DBT、超声诊断准确度比较,差异无统计学意义(P>0.05);DCE-MRI 的诊断灵敏度高于DBT、超声检查(P<0.05),而DBT、超声的诊断灵敏度比较,差异无统计学意义(P>0.05);DBT、超声、DCE-MRI 的诊断特异度比较,差异无统计学意义(P>0.05),与王思月等[12]的研究结果基本相符。DBT、超声、DCE-MRI 的AUC值分别为0.749、0.739、0.890,验证了DCE-MRI 诊断价值较高。分析原因为,超声在病灶<1 cm 时,尤其是乳腺组织致密者中的微钙化病变,其诊断灵敏度显著降低,存在漏诊情况,通常无法排除乳腺癌[13];DBT 仅通过形态及密度作出诊断,对于乳腺实质致密、肿瘤较小者,其诊断准确度较低[14]。而DCE-MRI 与仅根据血流形态学和密度进行诊断的超声和DBT 相比,不仅可评估病变结构特征,还可对肿瘤血流动力学特征进行评估,导致其在T2加权图像上的高信号强度和边缘强化灵敏度较高,可作出更准确的判断[15-16]。本研究由于样本量较少,导致结果可能存在偏倚,因此建议后期进行多中心、大样本量研究对比,以进一步验证3 种检查方式的诊断价值。
综上所述,DBT、超声及DCE-MRI 检查均可对乳腺肿瘤良恶性进行鉴别诊断,DCE-MRI 检查具有更高的诊断准确度和灵敏度,诊断价值更高。

