临床药师参与肾移植妊娠患者药物治疗管理实践
李聪,耿杨柳,郭小军,瞿丛新,刘慧敏(.湖北医药学院附属国药东风总医院药学部,湖北 十堰 44008;.湖北医药学院附属国药东风总医院妇产科,湖北 十堰44008;.湖北医药学院附属国药东风总医院器官移植科,湖北 十堰 44008)
随着器官移植的新型免疫抑制剂及个体化检测手段的开展,受者妊娠的数量也在增加。若女性肾移植受者满足移植至少2 年,移植肾功稳定,无蛋白尿或少量蛋白尿,无高血压或轻度高血压,只需服用一种降压药物,近6 个月未出现急性排斥反应,低剂量免疫抑制剂维持,可考虑生育[1]。免疫抑制剂作用机理复杂,作用靶点广泛,需要长程用药,其对胎儿的影响增加了移植后妊娠的风险,加之并发高血压、糖尿病等疾病,如何保护孕妇及其移植物健康存活,妊娠后免疫抑制剂的调整、并发症的药物治疗的管理等成为极为关注的问题。临床药师通过1 例肾移植术后妊娠期患者孕期至分娩全过程的药物治疗管理实践,参与制定个体化用药方案,探讨肾移植术后妊娠期患者应用注意事项等内容,旨在提高用药安全与有效性,延长移植物健康存活时间,减少对母亲、胎儿的影响。
1 临床资料
1.1 一般资料:患者,女性,34 岁,体重指数(body mass index,BMI)为19.1 kg/m2,2011 年因肾功能不全行透析治疗,2012 年出现肾性高血压病,口服苯磺酸氨氯地平片降压治疗,2016 年在本院行异体肾移植术治疗,术后生命体征平稳,口服他克莫司,吗替麦考酚酯胶囊,甲泼尼龙片维持免疫治疗,苯磺酸氨氯地平片降压,肾功稳定。否认糖尿病、冠心病、乙肝、结核等病史;主诉地塞米松过敏史,表现为全身皮疹;否认食物过敏史。2020 年11 月停经1 个多月,人绒毛膜促性腺激素(human choionic gonadotophin,HCG)阳性提示妊娠,来院就诊。
1.2 研究内容:临床药师通过查阅指南及文献,从免疫抑制剂、降压药物、抗凝药物等方面参与制订患者的个体化用药,并进行用药教育,提高治疗效果。
2 结 果
2.1 孕早期:HCG 阳性明确妊娠,调整免疫抑制剂为他克莫司胶囊(5 mg,2 次/ d),口服硝苯地平控释片(30 mg,1 次/ d)降压,补充叶酸片(5 mg,1 次/ d),地屈孕酮片(10 mg,1 次/12 h)。实验室检查结果:孕4 周余检查叶酸代谢能力基因:MTHFR677 C/T,叶酸代谢能力为中度风险型。同型半胱氨酸(homocysteine,tHcy)为13.23 μmol/L,他克莫司血药浓度见图1,肾功肌酐见图2。
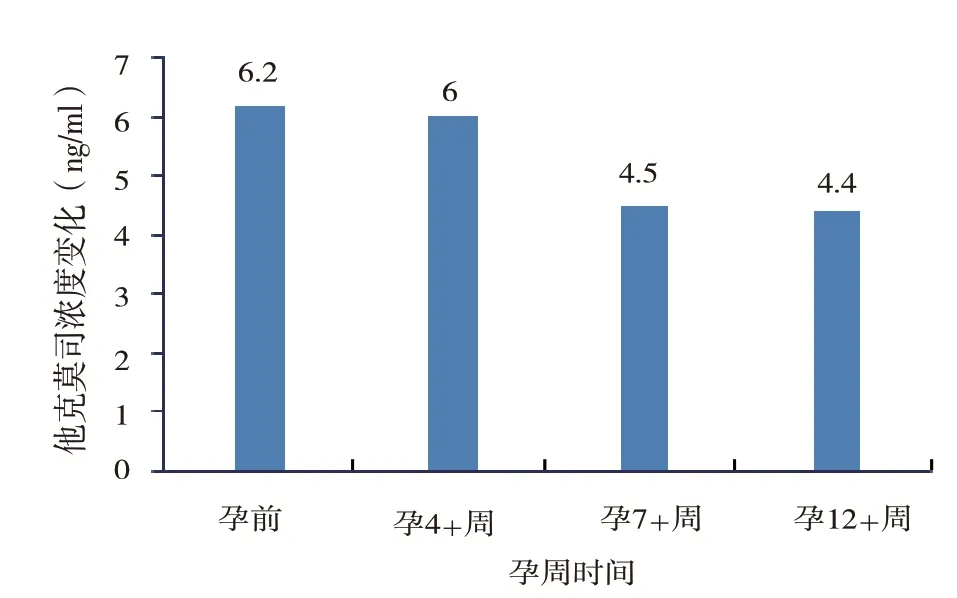
图1 孕早期患者他克莫司血药浓度变化
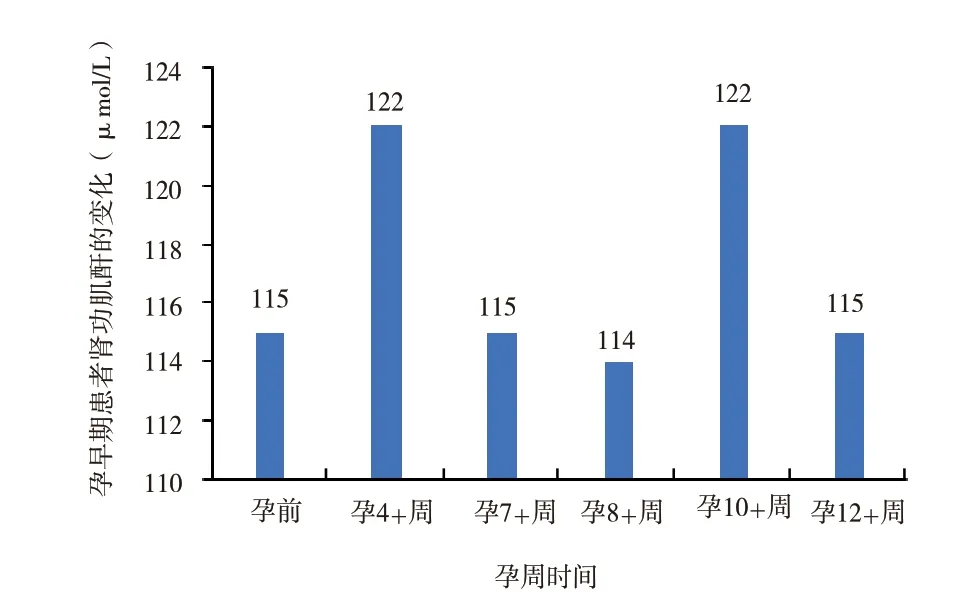
图2 孕早期患者肾功肌酐的变化
2.2 孕中期:患者孕16 周余自觉胎动,腹部渐隆起,定期产检,子宫附件(经阴道)彩色多普勒超声检查提示胎儿生物指标如心跳、张力,活动,羊水良好,胎儿心律正常。胎儿系统筛查未见明显异常。21-三体、18-三体、13-三体综合征筛查低风险。实验室检查结果D-二聚体逐渐升高,活化部分凝血活酶时间(activated partial thromboplastin time,APTT)延长,见图3、图4,给予达肝素钠注射液5000 U/d 抗凝治疗。同时继续口服他克莫司(5 mg,2 次/ d)维持免疫治疗,硝苯地平控释片(30 mg,1 次/ d)降压。同时,患者肾移植术后,医师考虑可能存在胚胎发育不良或流产高风险[2-3],给予地屈孕酮片(10 mg,1 次/12 h)补充黄体酮。
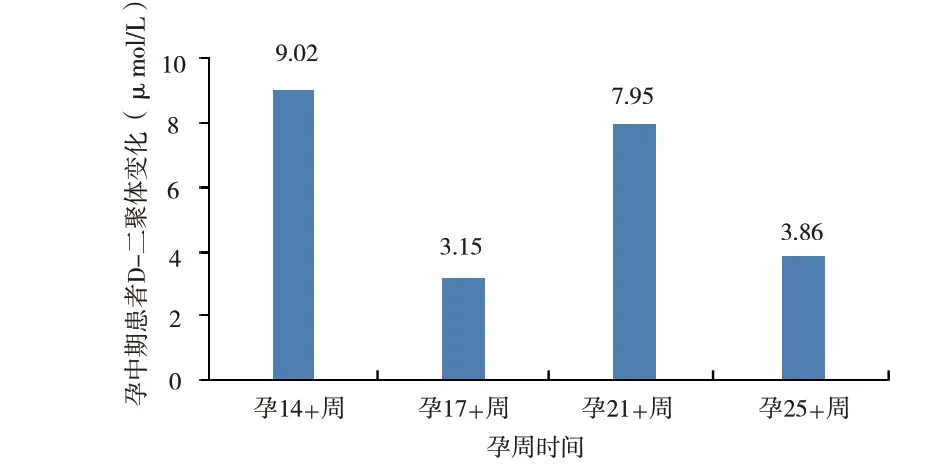
图3 孕中期患者D-二聚体变化
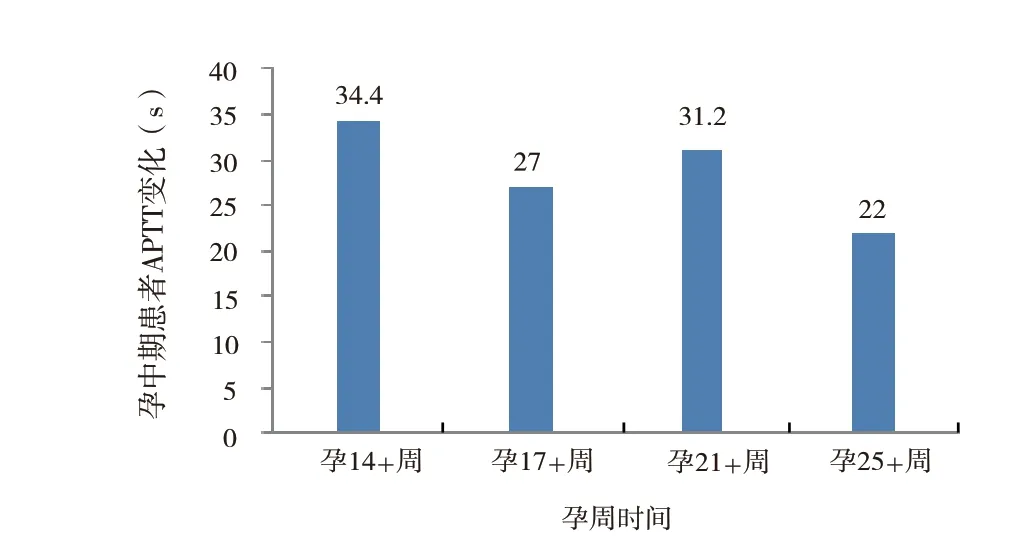
图4 孕中期患者APTT 变化
2.3 围生期:患者于孕35 + 6 周,综合腹围宫高及彩超胎儿体重测量,估测胎儿低体重,同时考虑患者肾移植术后妊娠、肾性高血压等基础疾病,警惕病情迅速恶化,给予地塞米松肌注(6 mg,1 次/12 h)促胎肺成熟治疗降低早产新生儿肺部并发症,后血压逐渐升高(135 ~ 149 / 87 ~ 105 mmHg),若血压进行性升高,可能导致病情恶化,移植肾功能丢失,胎儿窘迫等可能,且目前无分娩发动,无阴道试产条件,充分分娩期评估,具备剖宫产手术指征,无明显手术禁忌,于次日邀请器官移植科医师协助,行剖宫产术。手术顺利,新生儿体重2180 g,考虑低体重儿,阿氏评分(Apgar 评分)9’-10’-10’,转新生儿科进一步住院治疗。产后患者予注射用头孢他啶(2 g,2 次/ d),甲硝唑氯化钠注射液(100 ml,1 次/ d),5 d预防感染,益母草注射液 (1 ml,2 次/ d)肌注促进子宫收缩,同时继续服用他克莫司维持免疫治疗,硝苯地平降压。分娩完后由于血容量变化较大,密切监测移植肾功能及免疫抑制剂血药浓度。
3 讨 论
3.1 免疫抑制剂的调整:肾移植受者术后需要长期服用免疫抑制剂[4-5],由于免疫抑制剂可以通过胎盘进入胎儿体内,对胎儿造成影响,美国FDA 根据其对生育的影响将其分为B 类,如糖皮质激素类;C 类,如他克莫司、环孢素;D 类,如硫唑嘌呤、吗替麦考酚酯类[6]。患者术后使用三联免疫抑制剂方案,即他克莫司胶囊、吗替麦考酚酯胶囊、甲泼尼龙片维持免疫治疗。目前研究认为他克莫司和环孢素可广泛用于妊娠期,不会增加胎儿先天性畸形的影响,他克莫司对胎儿的不良影响与剂量相关,保持血药浓度谷值5 ~ 10 ng/ml,妊娠与正常人群相似[6-7]。此外,由于上市后吗替麦考酚酯胶囊有子女先天性畸形及早期流产增加的报道,故妊娠期禁用,转化为硫唑嘌呤 50 mg/d。虽硫唑嘌呤(Aza)为D 级,但未成熟的胎儿肝脏内缺乏次黄嘌呤磷酸化酶,因此该药在胎儿体内仅以非活性的代谢物形式存在,在每天<2 mg/kg 的剂量没有观察到致畸性,故仍将其列为基础用药[2,7-8]。而糖皮质激素类属于无明显证据对胎儿有危险的药物,其可通过胎盘,增加胚胎颚裂、胎盘功能不全、自然性流产的发生率。但流行病学研究,妊娠每天小于15 mg 泼尼松的剂量不会引起胎儿的并发症,若超过20 mg/d,则母体发生高血压和感染的危险性增加[6,8-9]。因此,药师建议权衡肾脏的排斥风险及药物对胎儿的影响,该患者可将免疫抑制剂调整为他克莫司胶囊、硫唑嘌呤、甲泼尼龙片。医师与患者充分沟通,患者仍担心对胎儿的影响, 权衡利益与风险,最终调整为他克莫司胶囊维持免疫治疗。药师告知医师需密切监测其肾功、他克莫司的血药浓度,以保证有效的治疗窗浓度,避免排斥反应风险的发生。
3.2 降压药物的调整:治疗妊娠期高血压可预防子痫的发生,降低母儿围产期心脑血管意外和胎盘早剥等并发症发生率,改善围产结局。常用的降压药物有肾上腺素能受体阻滞剂、钙离子通道阻滞剂及中枢性肾上腺素能神经阻滞剂等类药物,目标收缩压为130 ~ 155 mmHg(1 mmHg =0.133 kPa),舒张压为80 ~ 105 mmHg,血压不可低于130/80 mmHg,以保证子宫胎盘血流灌注[9]。患者移植术后使用苯磺酸氨氯地平片(5 mg,1 片/d)控制血压,效果良好。药师认为苯磺酸氨氯地平片属于钙离子通道阻滞剂,临床文献报道氨氯地平用于妊娠高血压效果良好[10],但文献质量不高,证据不足,对胎儿的安全性仍有待论证。药师与医师讨论一致认为,根据《妊娠期高血压疾病诊治指南(2020)》将氨氯地平片调整为硝苯地平[11]。
3.3 叶酸的补充:为预防神经管缺陷(neural tube defects,NTDs),对于无高危因素的妇女,建议从可能怀孕或孕前至少3 个月开始,每日增补0.4 mg 或0.8 mg叶酸 (IA), 直至妊娠满3个月。若有高危因素,如NTDs 生育史、糖尿病、肥胖、高同型半胱氨酸血症等患者需要增加叶酸的补充剂量[12-13]。患者检查结果提示血清同型半胱氨酸(Hcy)为13.23 μmol /L(5 ~ 15 μmol/L),医师开具叶酸片(5 mg,1 次/ d)。药师与医师沟通,中国心血管相关指南将高Hcy 血症的诊断标准为Hcy 水平≥10 μmol/L 或15 μmol/L,但孕期血清Hcy正常值参考范围为0.2~8.0 μmol /L,在年龄<35 岁的妊娠妇女中,Hcy >7.2 μmol /L 是自然流产(SA)的危险因素[14-15]。对于高同型半胱氨酸血症妇女,建议每日增补至少5 mg 叶酸,直至血液同型半胱氨酸水平降至正常后再考虑受孕,且持续每日增补5 mg 叶酸,直至妊娠满3 个月。此外,叶酸在人体内必须代谢为5-甲基四氢叶酸才能被有效利用,而当叶酸代谢通路中关键酶的编码基因MTHFR 和MTRR 等发生突变时,就会对叶酸代谢能力造成影响,该患者叶酸代谢能力基因提示中度风险型,叶酸代谢能力下降,需适当增加叶酸的补充量。药师告知患者按时服用叶酸片,并多食用富含叶酸的食物,如绿叶蔬菜和新鲜水果,但由于西柚影响他克莫司的血药浓度,建议避免食用。
3.4 抗凝药物的选择:孕产妇因其特殊的生理状态,在妊娠期及产褥期发生深静脉血栓的风险较非妊娠期显著增加。同时,妊娠糖尿病、先兆子痫和胎膜早破妊娠等并发症与凝血系统的变化有关,故定期监测患者D2 聚体水平及凝血状态,对于防治妊娠并发症具有提供一定参考价值[16-18]。患者定期反复监测凝血功能提示D2 聚体明显升高,并有自身基础疾病,如移植术后高血压,胎儿发育异常、停止发育、流产、子痫、深静脉血栓等并发症的发生率较高,及时进行抗凝治疗。妊娠期预防深静脉血栓的药物主要有低分子肝素、普通肝素等。该患者检查抗磷脂综合征阴性,无VTE 家族史,结合体重(57 kg),给予患者标准剂量的达肝素钠(5 000 U ,1 次/ d)抗凝治疗[18]。患者咨询达肝素钠对胎儿的安全性,药师告知达肝素钠不透过胎盘,且无致畸性证据,可在妊娠期使用,同时告知医师复查时注意检查患者肝肾功能、血小板计数等指标,避免不良反应的发生[19]。
3.5 高尿酸的控制:妊娠期中晚期由于胎儿通过羊水排泄尿酸增加,肾脏对尿酸清除力降低,可导致血清尿酸浓度缓慢增高。同时伴有高血压、糖尿病等疾病患者中,血清尿酸浓度多高于正常水平,又与基础疾病、饮食相互影响[20]。但妊娠期高尿酸血症的治疗起点与靶目标尚不明确,具有动态变化特点。临床最常用的降尿酸药物为别嘌醇、苯溴马隆、非布司他,其中别嘌醇虽为妊娠C 级,但有文献报道孕妇口服别嘌醇治疗妊娠期高尿酸血症,导致自然流产率等不良事件[21]。苯溴马隆片说明书推荐尚未有人类临床经验及动物实验结果存在差异,妊娠期间禁用。非布司他为妊娠D 级,可导致动物胎儿畸形不良反应,亦无人群的随机对照研究,不建议将该种药物用于妊娠期治疗。该患者孕中期尿酸243 ~ 693 μmol/L 且并发高血压,药师与医生沟通后,一致认为该患者的高尿酸暂不予药物进行干预,建议调整生活方式,如低嘌呤饮食,避免大鱼大肉,少吃腊肠腊肉、海鲜、动物内脏等高嘌呤食物,适当多饮水、促排尿。同时遵医嘱坚持服用降压药物,有效控制血压,降低心脑血管疾病危险因素,避免影响尿酸的波动。
3.6 促胎肺成熟用药的选择:根据相关文献表明[22-24],推荐产前24~34 + 6周7 d内早产风险高者,35 ~36+6 周单胎妊娠拟7 日内引产或剖高产者予以糖皮质激素如倍他米松、地塞米松促胎肺成熟治疗,考虑药物经济学,医师选择标准方案:地塞米松(6 mg,1 次/12 h)肌肉注射4 次。药师认为该患者既往有地塞米松过敏史,表现为全身皮疹,需谨慎使用,而医师认为患者地塞米松过敏史已多年,不能描述具体过敏情况,可能为使用其他药物过敏使用地塞米松抗过敏误认为地塞米松过敏,故仍选择临床常用的地塞米松促胎肺成熟治疗,但为预防需缓慢注射。药师告知患者注射后注意是否有皮疹,瘙痒等症状,若出现及时告知。注射一疗程后,患者告知未出现皮疹、瘙痒等症状。
3.7 哺乳的问题:由于患者术后仍继续口服硝苯地平控释片降压,他克莫司胶囊维持免疫治疗,医师咨询药师该患者是否可以进行哺乳。药师告知医师硝苯地平哺乳期用药风险为L2,蛋白结合率92% ~98%,其被分泌到乳汁中,相对婴儿剂量RID 值为2.3% ~ 3.4%,乳汁/血浆比值为1,提示母乳中药物量很少,临床意义不大,WHO 将其列入可哺乳药物,但也需要长期进行观察[25]。他克莫司哺乳期用药风险为L3 级,蛋白结合率99%,RID 值约为0.1% ~ 0.53%,乳汁/血浆比值为0.54,婴儿暴露量极少,临床意义亦小,未发现与他克莫司治疗相关的不良反应[26-27]。肾移植术后妊娠属于高风险妊娠,早产及低体重儿发生率较高,母乳能为婴儿提供所需营养及免疫物质,还能减少早产儿坏死性小肠结肠炎、呼吸系统等患病率,促进婴儿的神经系统发育。目前建议有哺乳意愿的患者,不应限制其母乳喂养,但最好能对新生儿进行良好的监测,如有无呕吐、腹泻、失眠、面色苍白等不适[28-29]。患者权衡利弊后愿意哺乳。
总之,由于肾移植术后需要长期服用免疫抑制剂维持免疫抑制状态,加之如高血压、糖尿病、高尿酸血症等基础疾病,增加妊娠并发症的发生率。因此,建议若有生育意愿,且符合肾移植受者条件者,提前进行孕前风险评估,停用霉酚酸酯类药物如吗替麦考酚酯至少6 周,妊娠后务必规律复查。此外患者随访管理期间应进行医-药-护多学科、跨专业协作,全程精细化管理,增加肾移植术后妊娠的安全性,密切监测肾功变化,减少排斥反应风险。但妊娠对移植肾,免疫抑制剂对新生儿长期结局的影响,仍需进行进一步的研究。同时,临床药师通过参与患者治疗管理实践全过程,有效提升临床辨证思维、循证思维,为提高个体化药学服务水平奠定基础。

