多感官刺激联合间歇经口至食管管饲法在老年脑卒中吞咽障碍的应用
刘丽, 何东梅, 唐蓉
德阳市人民医院康复医学科(四川德阳 618000)
脑卒中,又名脑血管意外,是一类脑内循环障碍疾病,好发于老年人群。我国是脑卒中高发国家,2019年版的《中国脑卒中防治报告》显示[1],我国居民脑卒中总体发病风险接近40%,为全球第一。而脑卒中除了具有高发病率、高病死率的特点外,其并发的认知、运动、感觉、言语、心理、吞咽等一系列障碍还带来高致残率。脑卒中吞咽障碍(post-stroke dysphagia,PSD),是常见的卒中后并发症之一。约40%~65%的脑卒中患者会伴有吞咽障碍,而采用近年来较为先进的电视透视吞咽功能检查技术(video fluoroscopic swallowing study,VFSS)检出率更是达到70%[2]。PSD患者因吞咽困难容易造成脱水、营养不良、电解质紊乱;又因软腭、咽喉等器官功能失调易使食物误入气管,出现误吸、呛咳、肺部感染甚至窒息死亡。为保障能量摄入以及减少误吸,临床上多采用留置胃管管饲,但多项研究发现[3-5],留置胃管不仅存在鼻腔黏膜破损、食管返流等弊端,同时还会带来躯体(咽反射减弱、鼻胃管综合征)、心理(负性情绪、社交障碍)等多重影响。而间歇经口至食管管饲法是一种代替鼻饲的新方法,也是一种吞咽功能训练手段,近年来多项研究证实间歇性经口至食管管饲法的疗效[6-8]。另一方面,多感官刺激(multi-sensory stimulation,MSS)的理念起源于1970年的欧洲,其指的是综合运用视、听、味、嗅、触觉等多种感觉传入通道刺激机体,达到重建传导通路或其他目的[9]。MSS近年来多运用在脑卒中患者高级脑功能障碍上,如意识促醒[10]、提高认知功能[11]、改善失眠和负性情绪[12-13],均取得不错的疗效。但通过文献检索,尚未有将MSS运用在PSD的报道。然而针对PSD在实际临床工作中,也常常单用一种或联用两种感觉刺激,如冰刺激(温度觉刺激)[14]、醋刺激或辣椒素刺激(味觉刺激)[15]等等,但总体来说不成体系。而本研究基于MSS理念,于2021年2月至2022年10月将多种刺激融入到间歇经口至食管管饲法之中,现报告如下。
1 资料与方法
1.1 一般资料 选择我院康复医学科2021年2月至2022年10月收治的老年PSD患者150例为研究对象。
纳入标准:(1)符合脑卒中的诊断标准[16],并经过头颅CT或MRI影像学核实;并且符合2019年《中国吞咽障碍膳食营养管理专家共识组》中PSD诊断标准[17];(2)患者首次卒中,病程<6个月;(3)存在吞咽障碍,洼田饮水实验>2级;(4)患者生命体征稳定;(5)患者无意识、认知、视力听力等障碍。
排除标准:(1)其他类型的吞咽障碍;(2)气管切开患者;(3)存在严重脏器功能不全;(4)存在上呼吸道、上消化道疾病;(5)存在口咽食管占位性病变。
剔除标准:(1)治疗期间出现严重并发症或不良反应;(2)入组后不愿配合治疗或评估;(3)不明原因脱落。
所有患者或家属签署知情同意书,本研究已通过医院伦理委员会批准(编号:2020-04-085-K01)。
采用Excel生成的随机数字将患者分为观察组、观察A组、观察B组,每组50例。在实施干预期间,对照组因转院脱落2例,出现严重并发症脱落1例,观察A组因不配合治疗脱落1例,观察B组无脱落,最终得到对照组47例,观察A组49例,观察B组50例。3组在年龄、性别、类型、严重程度、受教育年限、营养情况、病程等方面具有可比性(P>0.05),严重程度采用洼田饮水实验评估,营养情况采用体质指数(body mass index, BMI)表示,见表1。
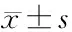
表1 3组一般资料比较
1.2 方法
1.2.1 对照组 采用常规药物治疗以及吞咽治疗仪电刺激等。同时对照组患者采用鼻留置胃管管饲,选择14号复尔凯胃管,按照胃管插入的流程在床旁X线片定位下插入,每日从胃管进食3~4次400 mL左右的流质饮食。
1.2.2 观察A组 观察A组在常规药物治疗以及吞咽治疗仪电刺激的基础上,采用间歇经口至食管管饲法。插管前先进行口腔清理,选择16F胃管,胃管前端用水浸润,患者取坐位,稍稍仰头,导管沿咽后壁缓慢插入,当插入到咽喉部10 cm左右时,让患者稍微低头并做吞咽动作,同时顺势将导管插进食管,胃管插入长度为45~55 cm。在插入期间密切观察患者反应,若出现呛咳,立即拔出导管,适当休息后再进行,插入后注入流质饮食,频率同对照组。进食完嘱咐患者深呼吸,在呼吸末迅速拔管,其后要求患者保证坐位30 min以上。
1.2.3 观察B组 在观察A组基础上,加用多感官刺激方案。具体操作:管饲插管前先进行口腔清理,清理采用风油精口腔护理液,在清理的同时鼓励患者做卷舌、舔齿、舌头打转等舌肌运动。护理液由温水风油精和冰盐水风油精构成,前者由云南白药风油精1 mL兑100 mL温水构成,温度在40°左右;后者由1 mL兑100 mL冰盐水构成,温度在0°左右。(1)首先用无菌钳包绕分别蘸取两种护理液的纱块,按照颊部内肌肉→软腭→咽喉壁→舌面→颊部外肌肉→咽喉外壁的顺序对患者各部位进行涂擦。(2)使用标准电动牙刷分别蘸取两种护理液,开启电源振动后对牙面→颊部内肌肉→软腭→咽喉壁→舌面→颊部外肌肉→咽喉外壁进行振动。(3)嘱咐患者仰头张口,使用长棉棒分别蘸取两种护理液刺激患者的K点(K point),即腭舌弓和翼突下颌帆的中央位置;其后用长棉棒再刺激咽喉部,诱发吞咽动作。整个刺激过程在20 min左右。(4)刺激结束后嘱咐患者休息20 min,其后进行间歇经口至食管管饲法。操作同观察A组。而在20 min休息和管饲进食同时,根据事前调查患者的口味喜好,播放《舌尖上的中国》《风味人间》《人间一串》等美食纪录片片段,重点剪接纪录片中享用美食的具体过程进行播放,包括食物的颜色、进食的畅快等等,力求在视觉、听觉上进行感觉输入。3组均干预8周。
1.3 观察指标
1.3.1 洼田饮水试验[18]在干预前和干预8周后进行洼田饮水试验,具体操作为给患者喝约30 mL水,观察其呛咳情况。分级标准如下:Ⅰ级为一次性饮下且无呛咳;Ⅱ级为分2次饮下且无呛咳;Ⅲ级为1次饮下但出现呛咳;Ⅳ级为分2次以上饮下且出现呛咳;Ⅴ级为难以全部咽下且频繁出现呛咳。
1.3.2 标准吞咽功能评价量表(Standardized Swallowing Assessment,SSA)[19]在干预前和干预8周后采用SSA评估其吞咽功能。SSA包括意识、呼吸、咽反射等检查,总分在17~46分波动,分数越低代表吞咽情况越好。
1.3.3 吞咽困难生活质量量表(Swallowing-quality of life,SWAL-QOL)[20]在干预前和干预8周后采用SWAL-QOL评估其生活质量。本量表共计44个条目,总分在44~220分波动,分值越低代表生活质量越差。
1.3.4 营养状况 干预前和干预8周后评估3组患者的BMI和营养风险筛查表2002(nutritional risk screening 2002,NRS2002)[21]。NRS2002包括年龄、营养状况受损、疾病严重程度3个维度,总分在0~13分波动,≥3分提示有营养风险,分数越高代表营养风险越高。
1.3.5 舌骨喉复合体动度检查 在干预前和干预8周后采用寰熙医疗生产的医用X射线电视系统测量患者吞咽后舌骨上移距离、甲状软骨上移距离、舌骨前移距离、甲状软骨前移距离。
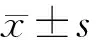
2 结果
2.1 3组洼田饮水试验、SSA评分和SWAL-QOL评分比较 干预前,3组洼田饮水试验、SSA评分和SWAL-QOL评分差异无统计学意义(P>0.05);干预8周后,除对照组SWAL-QOL评分以外,其余3组各指标优于干预前(P<0.05)。而观察B组的洼田饮水试验与其余2组差异有统计学意义(P<0.05),SSA评分低于其余2组,SWAL-QOL评分高于对照组(P<0.05),与观察A组差异无统计学意义(P>0.05),见表2、3。

表3 3组SSA和SWAL-QOL评分比较 分
2.2 3组营养状况变化比较 干预前,3组BMI和NRS2002差异无统计学意义(P>0.05);干预8周后3组BMI均高于干预前,NRS2002均低于干预前(P<0.05)。组间比较,3组BMI差异无统计学意义(P>0.05);在NRS2002方面,观察A组和观察B组均低于对照组(P<0.05),而观察A组和观察B组之间差异无统计学意义(P>0.05),见表4。
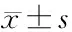
表4 3组BMI和NRS2002结果比较
2.3 3组骨喉复合体动度检查比较 干预前,3组骨喉复合体动度检查(舌骨上移距离、甲状软骨上移距离、舌骨前移距离、甲状软骨前移距离)差异无统计学意义(P>0.05);干预8周后,除对照组舌骨上移距离,其余3组各项距离高于干预前(P<0.05)。组间比较观察B组舌骨上移距离、舌骨前移距离高于其余2组(P<0.05),甲状软骨前移距离、甲状软骨上移距离仅高于对照组(P<0.05),与观察A组差异无统计学意义(P>0.05),见表5。
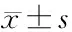
表5 3组骨喉复合体动度检查比较
3 讨论
PSD是由于卒中后上运动神经元受损、导致其下支配的唇、舌、腭、咽喉等器官出现功能障碍,无法安全有效地将食物输送到胃内。吞咽障碍通常可分为口腔准备期、口腔期、咽部期、食管期。PSD主要是发生在口腔期、咽部期,尤其是咽部期,其是吞咽活动的关键环节[22]。吞咽活动变慢、始动困难、食物错误进入气道是其常见表现。过去常采用的留置鼻饲法,虽然可以保障机体能量,防止误吸、窒息的发生。但与之而来的胃内容物返流、胃黏膜出血、鼻咽黏膜糜烂等问题得不到有效解决。
本研究显示,观察A组在SSA、SWAL-QOL、NRS2002以及骨喉复合体动度检查等多项指标优于对照组。观察A组与对照组的区别在于用间歇经口至食管管饲法代替留置胃管鼻饲法,结果证明间歇经口至食管管饲法相较于留置胃管鼻饲法,可以改善吞咽功能和营养情况,增加舌骨和甲状软骨动度,提高生活质量。此结果与安广隶等[6]、余欢等[7]、薛珂等[8]研究类似,再次证明间歇经口至食管管饲法的优越性。而间歇经口至食管管饲法不仅是留置胃管鼻饲法的摄食代替手段,其还具有胃管鼻饲法不具备的训练功能。早在2013年,日本摄食吞咽障碍康复学会就把间歇经口至食管管饲法作为一种特点的“导管吞咽训练”,其治疗机制可以分为以下几点:(1)在插管时导管能够擦刷咽喉部,其实质是一种触觉输入,诱发吞咽反射;(2)经口插管与鼻饲插管的在操作细节上的区别之一是,经口插管需要患者主动配合,当胃管插到咽喉部患者需做吞咽动作,其实质是吞咽肌群的肌力训练;(3)间歇经口至食管管饲法还有一大特点在于“间歇”二字,患者只在进食时插管,其余时间不插管,不影响日常训练及活动,同时不影响患者的颜面美观,照顾患者自尊,提高患者的生活质量。
其次,如果说间歇经口至食管管饲法仅是一种触觉输入和刺激,那么观察B组基于MSS理念建立的多维度刺激方案则是本研究又一亮点。2017版的《中国吞咽困难评估与治疗专家共识》指出,对吞咽患者进行相关感觉刺激可以改善其吞咽功能[23]。但当前临床上多是单用一种或联用两种感觉刺激,总体来说不成体系。而本研究所建立的多感官刺激方案,其治疗机制考虑与下列因素相关:(1)冰刺激对吞咽障碍患者的治疗运用广泛[24-25],而本研究反复通过冰水和温水制造温度差异,强化温度觉的输入。(2)有研究证明,芳香嗅觉刺激可以改善吞咽患者功能障碍[26];另有研究发现酸苦等味觉刺激,可以增强舌根部敏感度,促进吞咽感觉恢复[27]。云南白药风油精含有薄荷脑、樟脑等物质,集味觉刺激和嗅觉刺激于一体,并且其辛辣、芳香、清凉的多种刺激能在口腔数十分钟[28],延长刺激时效。(3)与触觉、温度觉等不同,电动牙刷所提供的振动觉是一种深感觉,深感觉即本体感觉,加大振动觉输入,能够增强吞咽相关肌肉运动功能。Kamarunas等[29]发现对口腔及喉部振动刺激,可改善吞咽障碍患者的自发吞咽率。(4)使用长棉棒对咽喉部以及特殊点K点的触觉刺激,前者可以诱发吞咽反射,而后者K点是日本小岛千枝子发现的特殊刺激点,对K点进行触觉刺激可促进患者吞咽功能恢复[30]。(5)最后在休息和管饲进食期间通过视频进行视觉和听觉刺激,强化吞咽各个维度的感觉输入。总的来说,本研究所采用的多感官刺激方案,涵盖触觉、温度觉、振动觉、味觉、嗅觉、视觉等等,具有高度融合、多管齐下、多而不杂等特点。而从本研究数据来看,观察B组在洼田饮水试验、SSA评分、SWAL-QOL以及骨喉复合体动度(舌骨上移距离、舌骨前移距离)优于观察A组,可见基于MSS理念建立的多感官刺激方案,确能改善患者吞咽功能和舌骨的动度,提高生活质量。而在喉复合体动度的甲状腺前移和上移距离2组无差异,可能考虑甲状软骨的运动主动肌位置较深,MSS的各类感觉刺激主要集中在口腔内,舌骨活动主要由颏舌肌、舌骨舌肌等支配,其均属于舌外肌,较容易接受感觉输入刺激所致。
综上,多感官刺激联合间歇经口至食管管饲法作用于PSD患者,能够改善患者的吞咽功能,提高生活质量,值得进一步研究。而本研究不足之处在于观察时间偏短,并且MSS的感觉刺激方案中各种刺激是否是最优方案,例如各刺激的顺序、振动觉的频率等,尚需等待后续进行对比研究。
利益相关声明:所有作者声明无利益冲突。
作者贡献说明:刘丽参与酝酿设计实验、起草论文、实施研究,论文撰写,对数据进行采集、分析及解释;唐蓉负责统计分析;何东梅对论文进行批评性审阅,论文审核。

