吲哚菁绿标记近红外荧光腹腔镜胃癌根治术的应用研究
刘选文,高 峰,朱甲明
(1.吉林市中心医院胃肠外科,吉林 吉林,132062;2.中国医科大学附属第一医院肿瘤外科)
在我国,胃癌的主要治疗策略为根治性切除,包括淋巴结清扫、消化道重建,淋巴结转移是影响胃癌预后的一个主要因素。吲哚菁绿(indocyanine green,ICG)近红外荧光成像作为一种淋巴结导航技术已应用于腹腔镜胃癌根治手术中[1],对于较小病灶的定位、区域淋巴结的显影定位、了解吻合口血运情况均具有较好效果,尤其在淋巴结的定位导航清扫方面贡献巨大[2-3]。自2018年开始我科在胃肠、结直肠手术中引入ICG系统,对于荧光剂的使用方法、剂量选择、术中应用进行了经验总结,现比较术前行ICG标记与未行ICG标记的腹腔镜胃癌根治术,以评估ICG标记后行腹腔镜胃癌根治术的临床疗效。
1 资料与方法
1.1 临床资料
回顾分析2018年1月至2019年5月就诊于吉林大学第二医院接受腹腔镜胃癌D2根治术的73例胃癌患者的临床资料。将患者随机分为两组,即ICG组与对照组。观察指标:淋巴结清扫总数、手术时间、出血量、术后并发症及住院时间。纳入标准:(1)术前经胃镜及病理明确诊断为胃恶性肿瘤;(2)术前影像学未发现远处转移,术中腹腔探查无种植转移;(3)操作均在镜下完成,且术后病理诊断均为R0切除;(4)无腹腔镜手术禁忌证、腹部手术史。排除标准:(1)肿瘤复发或残胃癌;(2)行术前新辅助治疗;(3)Borrman Ⅳ型胃癌;(4)对碘剂或ICG过敏。共入组73例患者,其中ICG组35例、常规腹腔镜组38例(对照组),手术均由同一手术团队完成。
1.2 ICG注入方法
由于ICG含有不超过5.0%的碘化钠,荧光显影前需进行碘过敏试验,以确保其安全。配制2.5 mg/mL的ICG溶液[4-5],全麻后常规布置Trocar,腹腔镜下选取肿瘤两侧4个象限进行浆膜层注射(图1),注射后常规行腹腔镜胃癌D2根治术(图2~图4)。术后淋巴结取材:ICG组于标本离体后在红外线腹腔镜辅助下进行淋巴结分检,标记分组与大小、质地,吻合结束后静脉注射ICG,以观察吻合口血运,静脉注射后4 min观察目标区域(图5)。
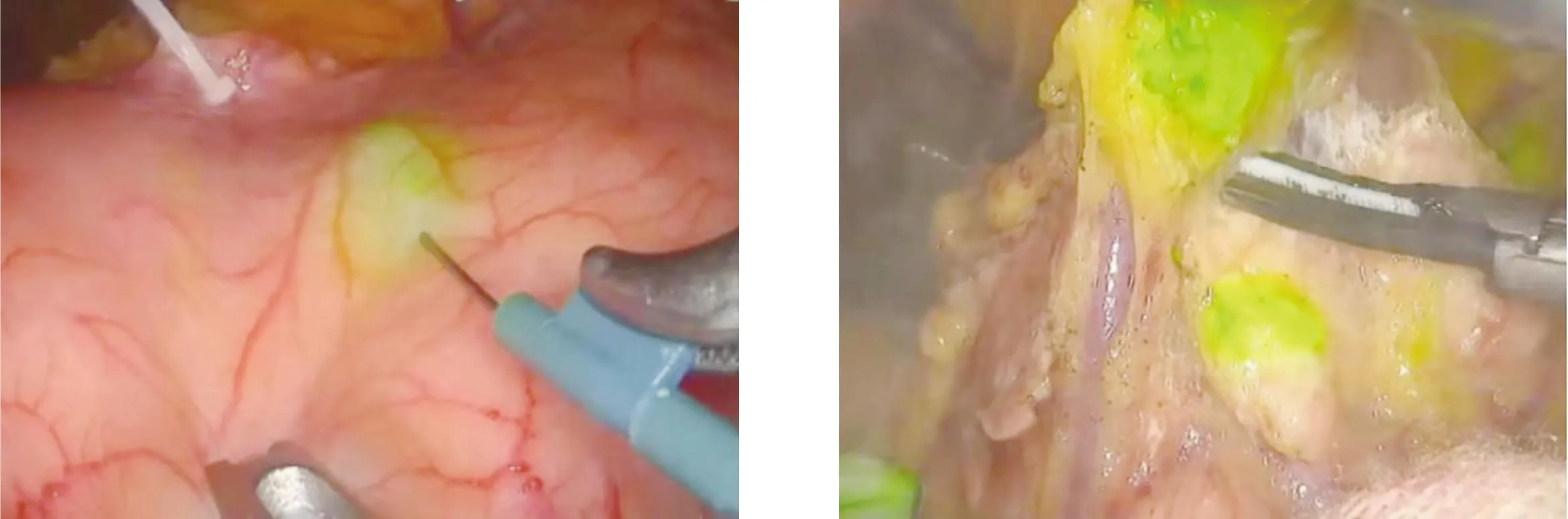
图1 腹腔镜下注射ICG

图3 幽门上淋巴结显影

图5 吻合口显影
1.3 随访
采用门诊及电话方式进行术后随访,术后2年内每三个月进行一次相关复查与随访,术后2~5年内至少每半年进行一次。随访内容包括远期并发症、无瘤生存、肿瘤复发、肿瘤转移、血液及影像学相关检查。
1.4 统计学处理
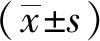
2 结 果
两组均顺利完成腹腔镜胃癌根治术,无一例中转开腹,两组患者一般资料差异无统计学意义,具有可比性,见表1。两组手术时间、术中出血量、术后排气时间、术后住院时间差异均无统计学意义,两组术后淋巴结清扫数量差异有统计学意义(P<0.05);见表2。完成消化道重建后静脉注射ICG溶液(未稀释),荧光模式下评估吻合口血供情况,入组患者Sherwinter评分均≥3分(图5)。术后随访(27±13)个月,其中2例吻合口复发,予以手术切除,无死亡病例。ICG组术后出现1例胃排空障碍,经对症保守治疗2周好转;对照组术后出现肠梗阻1例,经保守药物治疗1周后症状好转。两组均无远期并发症发生。

表1 两组患者临床资料的比较

表2 两组患者术中、术后情况的比较
3 讨 论
微创手术的发展[6]、更加优质的手术成像系统及灵活的手术器械,使外科手术获得更安全、更细致、更有效的治疗效果。而ICG系统的引入,可改善手术操作视野,术中提供区域淋巴结定位,从而更加彻底地清扫淋巴组织[7-9]。标准的淋巴结清扫术与胃癌的预后改善密切相关,因此在淋巴结清扫方面更应谨慎对待,与其他手术相比(如乳腺癌),胃癌较少进行再次手术行额外的淋巴结清扫[10],因此术中清扫淋巴结尤为重要。ICG是腹腔镜胃癌根治术中有效的示踪剂,Kusano等[11]报道了ICG成像系统对胃癌淋巴结定位的高灵敏度,成本较低;在较厚的脂肪组织下也能检测到明亮的淋巴结[12],并保持较好的信号稳定性。
目前ICG在胃癌根治术中的作用主要有两点,一是对区域淋巴结的定位与判别,二是评估吻合口周围血供。胃手术影响吻合口愈合的因素包括吻合口张力、周围组织的粘连、吻合口大小及吻合口区域的血运[13]。ICG荧光显影技术在胃肠道吻合口血运灌注检查中具有较大价值,可识别术前影像学无法检测到的小血管形状与起源;通过使用ICG评估胃及吻合口区域的血液供应,有助于减少胃切除术后吻合口漏的发生[14-17]。
ICG下胃癌淋巴结清扫步骤较多,需要注意的几点包括适应证及ICG的注射方法、浓度及显影时间等。由于腹腔镜手术的特殊性,术中缺少了术者对肿瘤及淋巴组织的直接接触,只能依靠视觉及腹腔镜器械传导来判定组织质地及性质。但胃周淋巴结中0.3 mm左右的小淋巴结转移最多,大小与正常淋巴结重叠,肉眼诊断较困难,术中清扫时容易遗漏,影响手术整体质量及预后。胃癌根治术的淋巴结清扫数量与患者预后呈线性关系[18]。ICG能显影可能遗漏的淋巴组织及其所在区域,提高淋巴结检出率。为正确评价胃癌患者的预后,必须明确标本中的淋巴结数量(而不是大小),并准确检测淋巴结是否存在肿瘤转移。在其安全性方面,两组术后并发症发生率差异无统计学意义,两组淋巴结检出率是否存在差异,个案报道不一,Lan等[19]的研究显示,腹腔镜胃癌根治术中应用ICG并未显著提高淋巴结的获取量。Cianchi等[20]的研究显示,应用ICG可提高腹腔镜胃癌根治术中淋巴结的获取量。本研究中两组淋巴结检出数量差异有统计学意义。各报道不一的原因可能有以下几方面,如ICG的配比浓度、注射方法、注射医师的熟练程度、淋巴结清扫技术及术后淋巴结取材等。为避免干扰,本研究入组患者均为术前诊断T3~4的患者,手术均由同一手术团队完成,ICG的浓度配比及注射操作均由术者完成。两组手术时间、出血量、术后并发症及住院时间差异均无统计学意义。表明ICG的使用及注射对患者是安全、有效的。两组手术时间、术中出血量差异无统计学意义,淋巴结清扫数量ICG组具有明显优势,也侧面证实了ICG组手术的安全性及更高的淋巴结清扫效率。本研究中ICG组患者均在全麻后于腹腔镜下注射ICG,避免了术前再次行胃镜检查。消化道吻合后,吻合口的张力及吻合时血液灌注被认为是术后吻合口漏的两大主要因素,对吻合口周围血管的客观评估已有较多尝试,但多数难以常规实施,未得到广泛应用,ICG显影已成为简单、安全的技术,使用ICG血管造影,可降低吻合口并发症发生率。
综上所述,注射ICG后行腹腔镜胃癌D2根治术安全、可行,在淋巴结清扫方面更具优势,值得进一步推广应用。

