10例种植体折裂病例的临床分析
陈 思,陈星霖,马文杰,杨 萌,童 昕
种植义齿已经成为牙列缺损或牙列缺失的患者重建牙齿、恢复咀嚼功能的一种可靠的修复选择,临床数据显示种植体10年成功率约96.4%[1]。种植失败在早期多因术后感染或骨结合不佳而出现松动脱落,晚期失败则与种植体出现机械并发症以及种植体周围炎等原因相关。种植体出现机械并发症的原因主要包括磨牙症、种植体直径、咬合负荷、修复方案以及被动就位等。种植体折裂作为一种罕见的机械并发症,5年和10年的累计发生率分别为0.4%和1.8%[2]。目前关于种植体折裂的临床分析研究仍然较少,本文通过一系列的种植体折裂病例,就种植体折裂的危险因素和处理方法进行文献回顾及分析。
1 资料与方法
1.1 病例选择
搜集2018年1月—2022年1月于本院种植科就诊、发生种植体折裂、资料完整的10例病例,共计11枚种植体,男6例、女4例,平均年龄(49.10±10.73)岁。随后对原折裂种植体植入位置、种植系统、种植体直径和长度、修复方式、种植体折裂类型、种植体周围骨吸收以及种植后存留的时间等进行统计并对引起种植体折裂的相关原因进行分析(表1)。
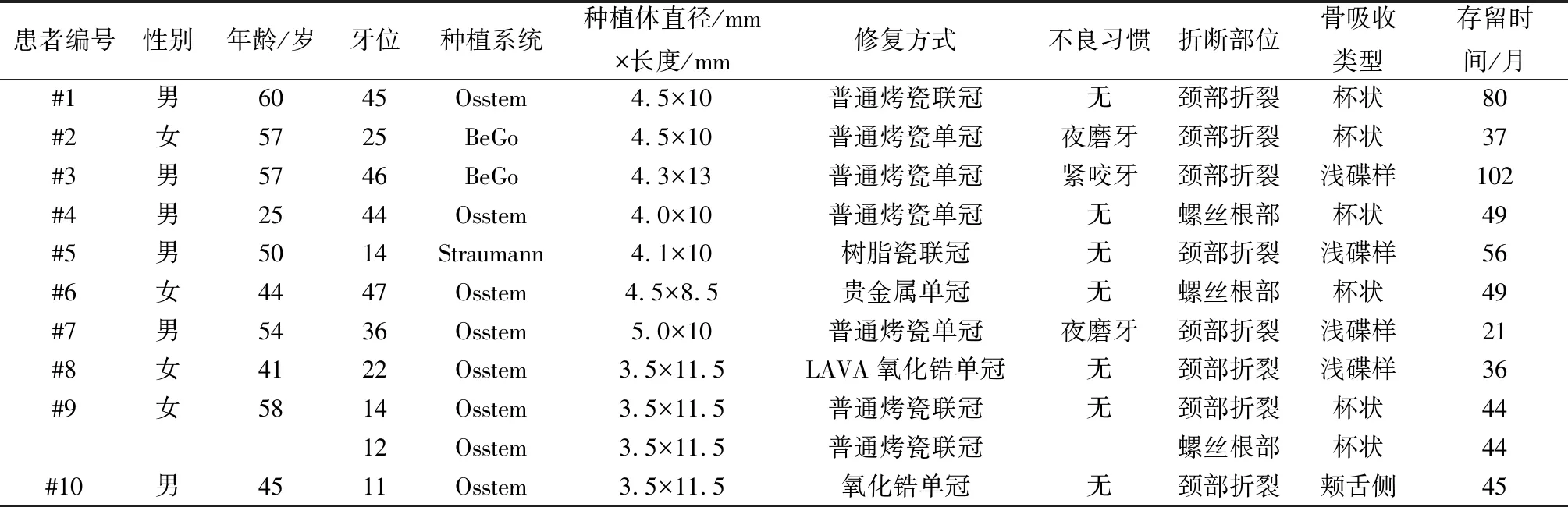
表1 10例种植体折裂患者基本信息
1.2 种植体取出过程
常规消毒铺巾,阿替卡因肾上腺素局部浸润麻醉,沿种植位点牙槽嵴顶切开翻瓣,其中2枚失败种植体周围已丧失骨结合,使用拔牙器械直接将种植体取出,彻底清除种植窝内残余肉芽组织;其余9枚折裂种植体均不松动且部分埋于骨内,微创环钻紧贴种植体周围磨除约0.5 mm骨质,深度至种植体根尖1/3处,结合牙挺施加侧向力,取出种植体,于骨缺损区植入骨替代材料,覆盖胶原膜,龈瓣减张后严密缝合,6个月后行常规种植手术。
2 结 果
11枚折裂种植体中,1枚Straumann种植体(瑞士),2枚BeGo种植体(德国),其余8枚均为Osstem种植体(韩国)。所有种植体折裂均发生在种植修复完成后,平均使用(51.18±22.20)个月。
从表1可见,6枚种植体折裂发生在上颌,5枚发生在下颌。3枚发生在前牙区,5枚发生在前磨牙区,3枚发生在磨牙区。除4枚为联冠修复外,其余7枚折裂种植体均为单冠修复。根据李熠等[3]提出的种植体折裂二元临床分型法,8枚种植体由于颈部抗旋槽内出现裂纹导致种植颈部垂直向折断,属于F1型折裂;3枚种植体折断发生在中央固位螺丝根方水平处,属于F3型折裂。这11枚折裂种植体均有边缘骨吸收现象,6枚种植体周围出现杯状骨吸收,属于D2型骨缺损;4枚种植体颈部出现窄骨内袋,属于D1型骨缺损,1枚种植体周围骨组织杯状缺损伴颊侧骨吸收,属于D3型骨缺损。
3 典型病例
病例一:患者男,45岁,右上前牙缺失数年,2018年1月在本院行右上前牙种植手术,于11缺牙区植入1枚Osstem 3.5 mm×11.5 mm种植体,术后影像资料显示种植体位置良好,7个月后种植体周围无明显骨吸收并行螺丝固位单冠修复。2021年11月患者自觉种植牙松动,余无明显不适,之后自觉松动加重特来复诊。口内检查:口腔卫生一般,牙龈探诊出血,前牙深覆盖,11上部结构松动,牙周袋探诊深度约6 mm。CBCT示11种植体唇侧骨吸收低密度影(图1)。术前去除种植体上部结构,局麻下沿11牙槽嵴水平切开翻瓣,去净炎性肉芽组织后可见种植体颈部垂直折断,唇侧断面至牙槽嵴顶下3 mm(图2A)。采用微创环钻去除种植体周围少量骨质,微创拔牙钳取出种植体(图2B~E)。种植窝充分清创后填充骨粉并覆盖胶原膜,严密缝合术创(图2F~I)。植骨术后6个月复诊,见11缺牙区牙槽骨骨量充足,局麻下植入1枚登腾4.0 mm×10 mm种植体,放置愈合基台,术后全景片示种植位置良好(图3)。

箭头示折断处。
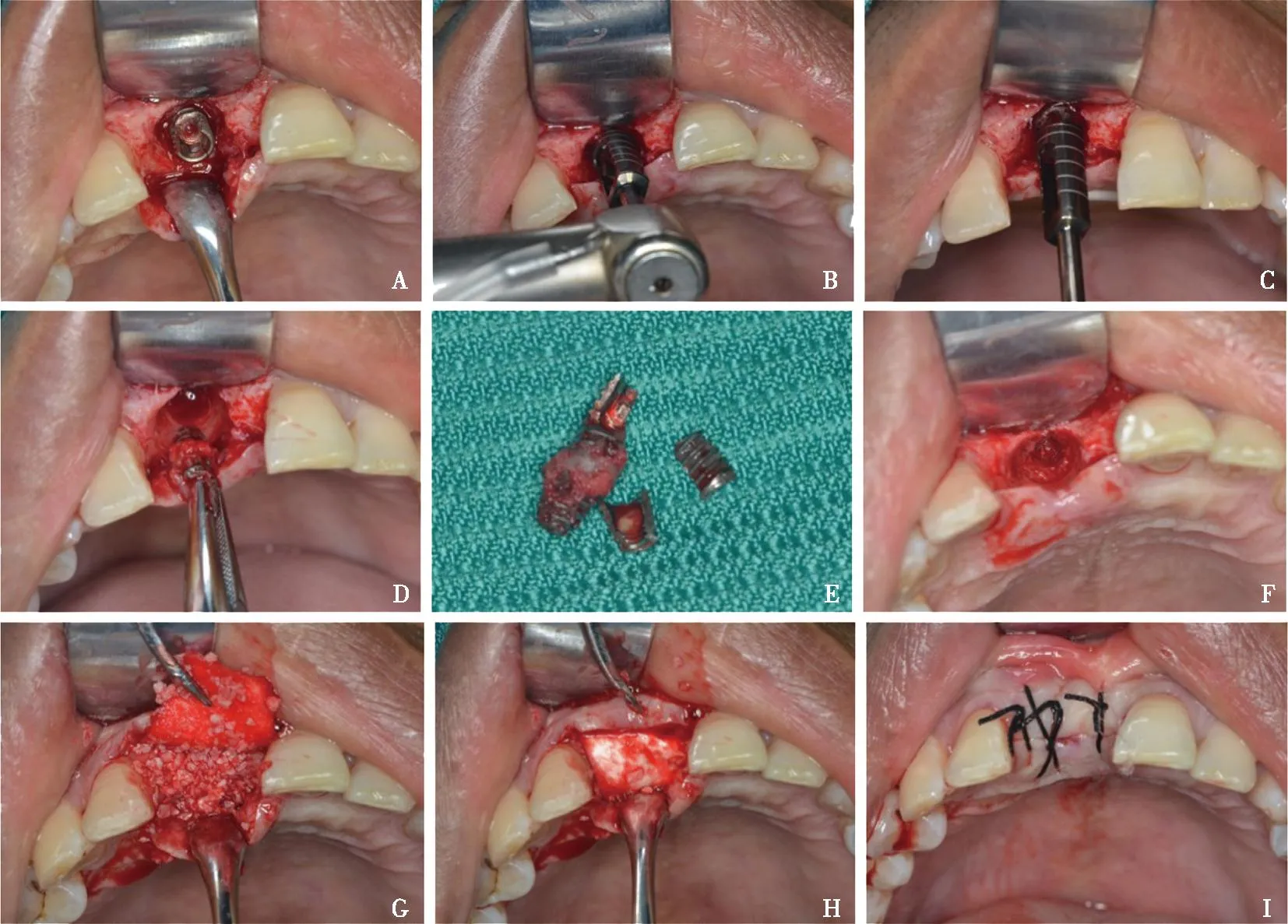
A:种植体颈部折裂;B~E:环切钻磨除种植体周围骨质,取出折裂种植体;F~I:种植窝充分清创后填充人工骨粉并覆盖胶原膜,严密缝合术创。
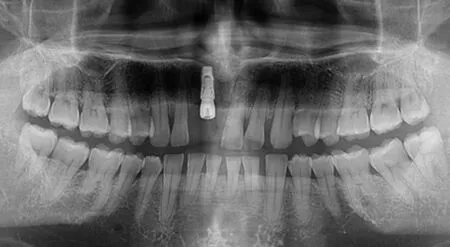
图3 再次种植后影像资料
病例二:患者男,25岁,右下后牙缺失数年,2016年10月在本院行右下后牙种植手术,种植义齿修复3年后,在2020年12月自觉牙冠松动,口内检查见44种植冠在位,颊侧牙龈退缩,可见种植体螺纹暴露。CBCT示44牙位种植体周围低密度影(图4)。术前拆除上部修复体,局麻下切开牙龈翻瓣,见44种植体颊侧大量肉芽组织包绕,种植体从根部水平折断,取出上部折断种植体后,采用微创环钻去除种植体根部周围少量骨质,取出根方折断种植体,种植窝充分清创后填充骨粉并覆盖胶原膜,严密缝合术创(图5)。
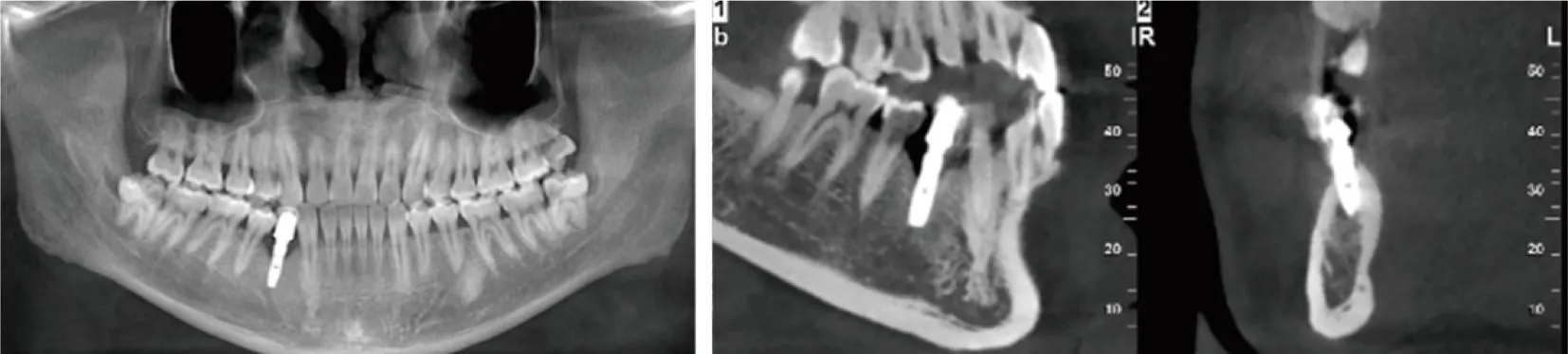
图4 术前影像学资料

A~C:44种植体螺纹暴露;D~F:44种植体根部折断,取出上部折断种植体;G~I:环切钻磨除根部种植体周围骨质,取出折断种植体;J~L:种植窝充分清创后填充骨粉并覆盖胶原膜,严密缝合术创。
4 讨 论
种植体折裂是由于种植体设计或制造中的缺陷、过高的咬合力、上部组件的设计、种植体部位以及种植体附近的骨吸收引起的[4]。Eckert等[5]发现种植体放置后5年内种植体折裂的发生率为0.2%~3.5%。尽管种植体折裂在临床上较少见,但一旦发生则需要取出折裂种植体后重新种植。因此本文对引起种植体折裂的危险因素进行讨论。
4.1 种植体的直径
Gargallo Albiol等[6]报道的21例折裂的病例中,20例的种植体直径<3.75 mm,其余病例的种植体直径为4.0 mm。Sánchez-Pérez等[7]认为种植体直径<4.0 mm是种植体折裂的危险因素。在我们的病例中观察到,直径为3.5 mm、4.1 mm、4.5 mm甚至5.0 mm的种植体均存在折裂病例,窄直径的种植体构成比36.3%。Srimaneepong等[8]对钛及钛合金的扭转强度、延性及断裂特性的研究,结果表明直径5 mm种植体的抗折强度是直径3.75 mm种植体的3倍,直径4 mm种植体的抗折能力也比直径3.75 mm种植体高出30%。Chrcanovic等[9]对44枚折断种植体进行相关因素分析,发现种植体长度每增加1 mm,折裂率增加22.3%;种植体直径每增加1 mm,折裂率减少96.9%。钛锆合金种植体的出现提高了窄直径种植体的机械性能[10]。因此在后牙区种植建议选择直径较大的种植体,如果牙槽骨宽度不足可选择钛锆合金的窄直径种植体,避免种植体折断。
然而,在本研究中,常规直径种植体折断构成比高达54.5%,提示我们在后牙区种植设计时,不仅考虑合适的种植体直径,更需要注意患者对颌牙情况、牙尖斜度以及患者口腔不良习惯,比如习惯性紧咬牙或者夜磨牙症等情况。Chrcanovic等[11]研究发现,磨牙症患者的种植体折断率明显高于非磨牙症患者(P=0.001)。由于种植体直接与骨组织形成骨结合,缺乏天然牙的牙周膜,当种植牙受到过大的咬合力时,种植体与基台连接部位容易产生应力集中,从而出现种植体折裂。为了缓冲磨牙症患者对种植体施加的过大咬合力,应建议患者佩戴磨牙垫,并且种植体上部结构适当减径修复。
4.2 种植体连接方式
种植体连接方式可分为内连接、外连接及混合连接。不同的连接方式具有不同的抗旋结构,基台微动度的增加会给固位螺丝和种植体造成过大负荷,导致种植体折断[12];此外,内连接方式在种植体颈部的抗旋槽内存在薄弱区,薄弱区域也有可能成为折断易发生的部位,在窄径种植体中更明显[13]。Osstem种植体内部连接结构为11°莫氏锥度和内六角的种植体,最大限度地减少基台微动度,然而在承担咬合力时,导致螺丝在连接处失去张力。锥形连接的种植体容易发生种植体颈部折裂[14]。本病例中8枚Osstem种植体颈部折裂或由裂纹延伸至根部导致种植体折断,其中4枚折裂种植体直径为3.5 mm,由于3.5 mm直径的Osstem种植体壁较薄,患者前牙长期受到外力时容易出现种植体折裂。一篇疲劳试验后种植体基台断裂强度的Meta分析表明,钛和氧化锆基台的平均断裂强度差异无统计学意义[15]。
4.3 种植牙位及修复设计
最早Adell等[16]在15年的观察中发现,16%种植体折裂出现在上颌骨,4%折裂种植体在下颌骨。有研究称由于上颌骨牙槽骨相对松软,容易在承受咬合力后发生骨吸收,从而种植体自身产生更大的杠杆作用,因此上颌似乎更容易发生种植体折断[17-18]。本系列病例分析表明种植体折裂发生在上颌和下颌差异无统计学意义,但样本量较小,结果具有局限性。
病例5为无牙颌患者,上颌采用“all on 4”方案进行种植修复,右上第一前磨牙区种植体出现折断。Chrcanovic等[9]发现放置在前磨牙区域的种植体在所有区域中折裂的比例最高,原因是大多数全牙弓固定修复体主要依靠前磨牙区及前牙区的种植体支持,假体悬臂长期受力从而增加种植体折裂风险。研究表明当单个种植体支持的冠修复体的悬臂超过种植体直径的2倍时,种植体发生机械并发症的概率会明显增高。在上颌种植体支持的固定义齿修复悬臂应≤10 mm,在下颌修复体悬臂应≤15 mm。对于牙列缺失的患者行种植固定修复时,上颌通常植入4~8颗种植体,下颌通常植入4~6颗种植体[17]。
除了咬合负载过大、悬臂梁过长之外,对于单颗牙种植修复时,牙冠形态设计不佳、不利的冠根比例(种植牙冠高度与种植体长度的比值)以及冠高度空间均可能引起种植体机械并发症的产生[19]。临床上认为牙槽骨外的牙齿与骨内的牙根的比例最佳为1∶2,增加牙冠长度和非轴向的咬合应力会导致种植体过度负载,增加了种植体折断的风险。Nissan等[20]研究表明种植冠根比≥1∶1.75,冠高度空间≥15 mm时,容易出现种植体机械并发症,并且认为冠高度空间的影响更为重要。种植手术时应注意种植体在合适的三维方向和穿出位置,必要时行骨增量手术。尉华杰等[21]认为种植体颈部最薄壁的厚度应>0.3 mm,磨牙区种植尽可能选择直径>4.5 mm的植体,若骨量不允许时应考虑增加植体数量,使用联冠的修复方式。
4.4 种植体折裂与骨吸收的关系
Lee等[22]将种植体折裂分为牙槽嵴以上的种植体水平或垂直折裂(Ⅰ型)、牙槽骨内的种植体垂直折裂(Ⅱ型)、牙槽骨内的种植体水平折裂(Ⅲ型)。李熠等[3]提出种植体折裂的二元分型法,分为颈部垂直折裂(F1)、颈部水平折裂(F2)和深部水平折裂(F3)。骨缺损程度分为无明显骨吸收或窄骨内袋(D1)、四壁杯状骨缺损(D2)和杯状缺损伴颊/舌侧骨板缺(D3)。并且发现种植体颈部垂直型折裂(F1)与种植体周围窄而局限的骨吸收(D1)明显相关。在本病例中,36.4%(4/11)折裂种植体属于F1D1型,提示良好的修复体设计及负荷控制可能预防F1D1型种植体折裂的发生。有研究认为种植体负载过大或种植体周围炎将导致种植体边缘骨吸收,种植体周围支持组织减少,从而导致种植体因杠杆作用力过大出现折裂[23-24]。本病例中54.5%(6/11)折裂种植体周围发生杯状骨吸收,提示在临床上需早期预防种植体周围炎或过度负载等情况。
综上所述,种植体折裂导致的种植体失败率很低[25],但在手术前应充分考虑影响种植体折裂的因素,在磨牙和前磨牙区域尽可能使用大直径种植体。磨牙症或紧咬牙患者需要佩戴磨牙垫,在种植修复设计时应注意缺牙区冠高度空间以及冠根比例在正常范围内,悬臂勿过长、种植牙冠适当减径、适当降低牙尖斜度并且保证修复体完全被动就位。临床医生应时刻叮嘱患者定期复查,监测种植修复体使用情况,早期干预从而减少种植体折裂的可能。

