不同无创通气联合枸橼酸咖啡因治疗早产儿呼吸暂停疗效分析
林 硕 罗厚江 杨 军 贾文婷 汪灵芝 沈怀云
早产儿呼吸中枢及呼吸系统的发育不成熟,出生后常出现周期性呼吸及呼吸暂停。早产儿呼吸暂停(apnea of prematurity,AOP)是指[1,2]:早产儿呼吸停止时间≥20s,或者呼吸停止时间<20s但同时伴有:氧饱和度下降(SpO2≤85%且≥4s)和(或)心动过缓(心率≤100次/分且≥4s)、发绀、肌张力减低。应用甲基黄嘌呤药物和无创辅助通气是目前治疗AOP的重要手段。研究表明,经鼻持续正压通气(nasal continuous positive airway pressure, NCPAP)是新生儿重症监护病房(neonatal intensive care unit,NICU)常用的通气模式,也是目前治疗AOP有效的无创通气方法,经鼻间歇正压通气(noninvasive intermittent positive pressure ventilation, NIPPV)可作为AOP干预的一种有效的无创通气方式,但其是否优于NCPAP需更多的临床研究证实[3,4]。本研究在应用枸橼酸咖啡因的基础上,通过观察NIPPV序贯NCPAP通气模式相较于传统单一NCPAP通气模式治疗AOP在疗效和不良反应等方面的差异,探讨AOP联合治疗的优选方案。
对象与方法
1.研究对象:收集2019年10月~2022年8月蚌埠医学院第二附属医院NICU收治的胎龄≤34周的早产儿的临床资料,回顾性分析病例资料,最终纳入90例作为研究对象,根据所采取的不同治疗方案分为两组:NCPAP组和NIPPV序贯NCPAP组。所有患儿家属均签署知情同意书,本研究通过笔者医院医学伦理学委员会批准{伦科批字[2020]第245号}。纳入研究的患儿均符合①胎龄≤34周的早产儿;②符合AOP诊断标准[1,2];③枸橼酸咖啡因注射液耐受;④病例资料齐全。排除标准:①需要进行紧急插管治疗的危重患儿;②治疗过程中放弃治疗或死亡患儿;③合并先天性畸形,如气管-食管瘘、后鼻道闭锁、膈疝、先天性心脏病等;④患儿合并严重神经血管及遗传代谢性疾病等。
2.治疗方法:患儿入院后均放置于暖箱中,予以NICU常规呼吸道管理、营养支持、维持基本生命体征稳定等基础治疗。所有患儿均接受枸橼酸咖啡因注射液(规格:1ml∶20mg,成都苑东生物制药有限公司,批准文号:国药准字 H20163401,生产批号:190301、190701、191101、200701、210901),第1次使用负荷剂量20mg/kg,缓慢地静脉注入,24h后以5mg/kg维持,缓慢地静脉滴注给药,每天应用1次。在上述治疗基础上,连接科曼NV8无创呼吸机进行无创通气治疗,同时在入院时及入院后12h、24h查动脉血气分析,具体参数根据患儿呼吸暂停发生及呼吸情况、经皮氧饱和度及血气分析结果进行调节。(1)NCPAP组:通气模式为NCPAP,参数设置:FiO2为21%~30%,气流流量6~8L/min,呼气末正压(positive end expiratory pressure,PEEP)4~6cmH2O。(2)NIPPV序贯NCPAP组:初始通气模式设置为NIPPV模式,参数设置:吸气峰压(peak inspiratory pressure,PIP)15~25cmH2O,PEEP 4~6cmH2O,RR 15~40次/分,FiO2为21%~30%。在NIPPV通气模式治疗24h后,若呼吸暂停症状消失、经皮氧饱和度及心率稳定、无发绀,氧合指数PaO2/FiO2≥300、PaCO2≤45mmHg,则将通气模式调整至NCPAP。若患儿呼吸暂停症状消失达24h、呼吸、心率及血氧饱和度稳定、临床症状好转、血气分析恢复正常、呼吸机参数下调达到撤机标准即可撤机。若治疗中出现以下表现时则进行气管插管有创呼吸支持[5]:患儿呼吸暂停不能缓解,多次出现呼吸暂停(可自行恢复的呼吸暂停发作≥3次/小时,或者是24h出现1次需要使用气囊-面罩正压通气)。
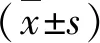
结 果
1.一般临床资料比较:收集所有两组患儿性别、分娩方式、胎龄、出生体重、危重病评分、分娩前应用糖皮质激素及分娩后应用肺表面活性物质(pulmonary surfactant,PS)等一般临床资料进行统计学分析,差异无统计学意义(P>0.05),详见表1。
2.呼吸暂停疗效比较:(1)参考相关文献[6,7],制定疗效评价标准:①显效:治疗24h内呼吸暂停症状消失,呼吸、心率恢复正常,无发绀,PaO2/FiO2≥300,血气分析结果正常;②有效:治疗24~72h呼吸暂停症状消失,呼吸及心率逐渐恢复正常;PaO2/FiO2≥300, 血气分析结果正常;③无效:治疗>72h呼吸暂停不能缓解,仍有发绀、血氧饱和度不稳定、肌张力低下等任何一种表现或治疗过程中改为气管插管有创通气。总有效率(%)=(显效病例数+有效病例数)/病例总数×100%。(2)治疗后12h的血气分析结果比较,NIPPV序贯NCPAP组的PaO2、PaCO2改善情况较NCPAP明显,两组比较差异有统计学意义(P<0.05),详见表2。治疗前、治疗后24h两组的总有效率分别为86.36%和91.30%,NIPPV序贯NCPAP组的总有效率高于NCPAP组,差异有统计学意义(P<0.05),详见表3。
表2 两组患儿动脉血气分析指标比较

表3 两组AOP患儿治疗24h后总有效率比较[n(%)]
3.无创通气失败及相关治疗时间的比较:NCPAP组与NIPPV序贯NCPAP组患儿的撤机失败及氧疗时间、无创辅助通气时间、住院时间等比较,差异有统计学意义(P<0.05),详见表4。
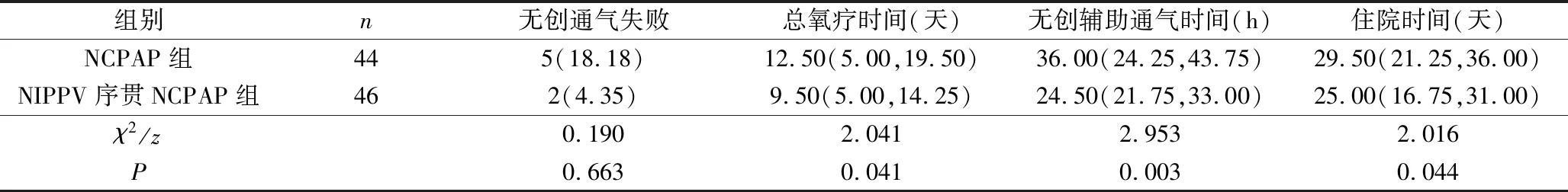
表4 两组患儿无创通气失败率及相关治疗时间比较[n(%),M(Q1,Q3)]
4.治疗后不良反应发生情况比较:治疗7天后比较两组不良反应发生情况,两组喂养不耐受、鼻损伤的发生率比较,差异有统计学意义(P<0.05);医院获得性肺炎、支气管肺发育不良、早产儿视网膜病、颅内出血及神经系统症状发生率比较,差异无统计学意义(P>0.05),详见表5。
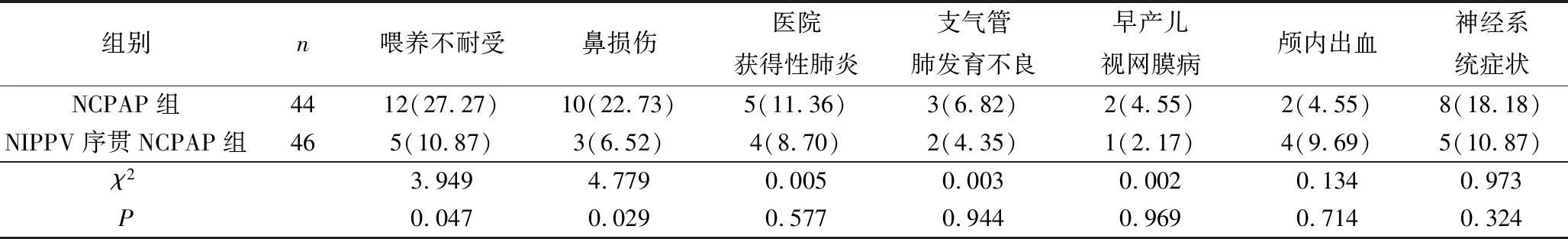
表5 两组AOP患儿治疗后不良反应发生情况比较[n(%)]
讨 论
早产儿出现严重或反复的呼吸暂停,可能会引起大脑的缺氧性损害,导致神经系统发育迟缓,增加呼吸衰竭、认知障碍甚至脑瘫的发生率[8]。因此,早产儿出现呼吸暂停时及时采取措施,对改善早产儿的生存质量至关重要。目前临床上治疗AOP的常见药物如枸橼酸咖啡因和氨茶碱,都是中枢神经系统的兴奋剂,可降低AOP的发生频率及严重程度[9,10]。研究表明,与氨茶碱比较,枸橼酸咖啡因具有生物利用度更高、剂量范围更宽、无剂量依赖性、耐受性及疗效更佳的优点,已成为目前治疗AOP的首选药物[11~13]。但是由于早产儿上呼吸道组织柔软,肺顺应性低,气道阻力大,用力呼吸时胸廓容易塌陷,不利于维持呼气末功能残气量。当出现AOP时,只使用枸橼酸咖啡因治疗往往难以奏效,及时使用无创辅助通气纠正AOP,对改善早产儿的呼吸功能至关重要。本研究显示,在枸橼酸咖啡因治疗基础上联合无创通气治疗,两组都取得了较好的效果。
本研究表明,治疗24h后NIPPV序贯NCPAP组的总有效率为91.30%,高于NCPAP组的86.36%,差异有统计学意义,这与包权等的研究结果一致[14]。分析原因在于,NIPPV是在PEEP的基础上叠加PIP的结合通气模式,相较于NCPAP的单正压通气,NIPPV可产生更高的平均气道压,能增加潮气量、每分钟通气量和肺泡的充盈,减少呼吸做功,防止呼吸肌疲劳[15~17]。NIPPV的双正压通气还可双向调节呼吸进程,减少CO2在体内的潴留,更有效地为早产儿提供呼吸支持并减少插管和重新插管的需要[18]。本研究中血气分析结果显示,治疗后12h NIPPV序贯NCPAP组的PaO2、PaCO2改善情况较NCPAP明显,治疗后24h两组的PaO2改善情况差异无统计学意义,但是治疗后24h NIPPV序贯NCPAP联合枸橼酸咖啡因组个别病例出现过度通气,PaCO2偏低,出现低碳酸血症。有研究表明,新生儿合并低碳酸血症是脑室周围白质软化症发生的高危因素[19]。因此,早期给予NIPPV治疗可以较快控制AOP,在呼吸暂停控制后,及时将无创通气模式从NIPPV转换为NCPAP,能有效减少无创通气给患儿生理功能造成的不良影响,有利于患儿喂养等生理功能的恢复,防止过度通气,减少新生儿低碳酸血症的发生。
研究表明,NCPAP对自主呼吸功能较差的早产儿疗效欠佳,失败率及插管率较高[20,21]。本研究中NIPPV序贯NCPAP组共46例,其中撤机失败后转为有创通气模式有2例,NCPAP组共44例,撤机失败者5例,两组比较差异有统计学意义,这与既往研究结果一致。胡晓艳等[22]回顾性分析了612例早产儿的病例资料,探讨早产儿喂养不耐受的临床特征及危险因素,研究表明生后48h内应用NCPAP是早产儿喂养不耐受的独立危险因素,本研究中NCPAP组喂养不耐受的发生率高于NIPPV序贯NCPAP组,差异有统计学意义,考虑可能与NIPPV序贯NCPAP组能更有效地提供呼吸支持,减少再插管需要,有效减少CO2潴留,从而尽快达到全肠内喂养时间,改善患儿腹胀、呕吐等胃肠道反应有关。
本研究结果显示,NIPPV序贯NCPAP组发生鼻损伤者3例,NCPAP组发生鼻损伤者有10例,两组比较差异有统计学意义,结合陈玲等[23]研究表明NCPAP应用时长是鼻损伤发生的独立危险因素,随着治疗时间的延长,鼻损伤这一不良反应发生率及严重程度逐渐升高。结合本组资料分析原因,考虑可能是NIPPV序贯NCPAP治疗AOP可以缩短无创通气需求时间,有利于减少无创辅助通气造成的鼻损伤。而在医院获得性肺炎、支气管肺发育不良、早产儿视网膜病、颅内出血及神经系统症状发生率比较,差异无统计学意义,这与Kostekci等[24]的研究结果一致。
综上所述,在枸橼酸咖啡因治疗的基础上,NIPPV序贯NCPAP的无创通气模式治疗AOP,可以尽快有效控制AOP的发生,减少有创机械通气需求,减少无创通气使用时间,同时还能缩短患儿住院时间,减少住院费用,值得在临床中应用推广。

