容积旋转调强与调强放疗在宫颈癌放疗中的应用及剂量学、安全性研究
常娟娟,李太平,康婉英,张 飞,王光明
(阜阳市肿瘤医院放疗科,安徽 阜阳 236000)
盆腔肿瘤是妇科常见的肿瘤之一,患者多有疼痛、排便困难、下肢水肿等临床症状[1-2]。宫颈癌是盆腔肿瘤中常见的恶性肿瘤,2015年我国因宫颈癌死亡的病例达3.05万例,如未治疗控制,患者在5年内生存率低于13%,且手术治疗后有复发风险,目前常在手术后予以放疗[3]。通过放射线可消灭或根治局部肿瘤的原发灶或转移灶,但放疗仍会对靶区正常组织器官产生放射损伤,如肠炎、肠道损伤、排尿功能障碍等[4]。因对盆腔部位肿瘤解剖因素(皮肤松弛、膀胱和直肠充盈程度)和固定方法的限制,包括宫颈癌在内的盆腔肿瘤放疗位点精确性要求更高[5]。为了提高放疗位点精确度、增加肿瘤部位的控制率、降低放疗不良反应率,放疗方法不断升级优化,如调强放疗可显著降低小肠、膀胱和直肠等器官的受照剂量[6]。21世纪以来,容积旋转调强放疗(Volumetric modulated arc therapy,VMAT)与调强放疗(Intensity modulated radiation therapy,IMRT)在临床上广泛应用到宫颈癌根治术后放疗中,两者均能根据靶区三维形状进行针对性放射治疗[7]。为了优化患者放疗方案、提高临床治疗精确度,本研究对比并分析VMAT与IMRT在宫颈癌根治术后放疗中的应用及剂量学、安全性差异,现报告如下。
1 资料与方法
1.1 一般资料 选取2019年1月至2022年12月于本院治疗宫颈癌根治术后的患者60例,病例纳入标准:①年龄≥18岁;②均行广泛全子宫、双附件切除和盆腔淋巴结清扫术,无肿瘤残留;③患者及其家属均同意参与本次研究。排除标准:①合并其他恶性肿瘤者;精神疾病患者,或有智力或认知障碍者;②进行过放疗治疗者。根据随机数字表法将患者分为VMAT组和IMRT组,VMAT组30例,年龄35~70岁,平均(49.76±11.53)岁,体重指数(22.35±1.00)kg/m2,肿瘤大小(3.45±0.62)cm;Ⅰ期16例,Ⅱ期8例,Ⅲ期2例,Ⅳ期4例;无宫旁浸润24例,有宫旁浸润6例。IMRT组30例,年龄36~70岁,平均(49.18±11.53)岁;体重指数(21.62±1.18)kg/m2,肿瘤大小(3.53±0.79)cm;Ⅰ期15例,Ⅱ期9例,Ⅲ期1例,Ⅳ期5例;无宫旁浸润25例,有宫旁浸润5例。两组患者一般资料比较差异无统计学意义(P>0.05),本研究通过院医学伦理委员会批准。
1.2 放疗方法
1.2.1 CT模拟定位:CT扫描前患者需将肠胃排空,保持空腹、膀胱充盈的状态,并在定位前1~1.5 h内口服肠道对比剂(20%泛影葡胺20 ml+800~1000 ml清水),CT扫描时呈仰卧位,双手抱肘置于额头处,使用热塑膜固定体位,参考三维激光灯标志与治疗床的相应位置,使用Philips Briliance CT Big Bore扫描定位,扫描层间距5 mm,从腰3椎体上缘到坐骨结节下2 cm进行扫描,定位CT图像传至 Eclipse放疗计划设计系统。
1.2.2 靶区勾画:参照国际辐射单位与测量委员会62号报告中勾画靶区的标准,由同一专业放疗医师在Eclipse放疗计划系统上对患者靶区及危及器官进行勾画,区域包括临床靶区包括阴道残端、阴道旁软组织、盆腔淋巴引流区域和计划靶区,并在三维水平各方向上均匀外扩5~10 mm,获得计划靶区体积;另外勾画危及器官包括骨盆、直肠、膀胱等。
1.2.3 放疗实施:对照组予以IMRT治疗:采用6 MV X射线,机架角度为0°、52°、105°、157°、208°、260°、310°,全程在Eclipse放疗计划系统完成。观察组予以VMAT治疗:采用6 MV X射线,VMAT设置为共面双弧,旋转角度为逆时针从179°~181°,然后再顺时针181°~179°,小机头角度为10°和350°,床角为0°,全程在Eclipse放疗计划系统完成。
1.2.4 处方剂量及危及器官限量:处方剂量95%计划肿瘤靶区(PTV) 50 Gy/25次(2 Gy/次)。危及器官耐受剂量的限定要求:骨盆接受40 Gy照射体积占总体积的百分比V40<40%,直肠V40<50%,膀胱V40<50%。
1.3 观察指标 ①剂量验证评估:跟踪并记录所有计划的机器总跳数和治疗时间,同时使用三维剂量验证设备对所有计划进行剂量验证,包括3%/3 mm和4%/4 mm γ通过率。②靶区剂量比较:比较两种放疗计划靶区的适形指数(CI)和均匀性指数(HI),CI=Vtret/Vt×Vtret/Vret,其中Vtret 为95%等剂量线面包绕的靶区体积,Vret为95%等剂量线面包绕的所有区域的体积,Vt为靶区体积。CI取值在0~1,越接近1说明靶区适形度越好。HI=D5/D95,其中D5和D95分别为5%和95%靶区体积所受到的照射剂量,HI越接近1,靶区剂量分布越均匀。③危及器官剂量:比较直肠、膀胱、骨盆10、20、30、40、50 Gy的受照体积V10、V20、V30、V40以及V50。④不良反应:根据肿瘤放射治疗协作组放射不良反应评价标准,比较两组患者治疗过程中胃肠道、膀胱及骨髓的不良反应发生率。⑤疗效及预后:放疗结束后3周结合CT及MRI结果评估疗效,参考实体瘤疗效评价标准[8]评价近期疗效,并分为完全缓解、部分缓解、病情稳定、无疾病进展;同时采用电话、门诊复查方式保持随访,统计盆腔内复发、盆腔外转移及死亡情况。
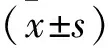
2 结 果
2.1 两组患者剂量验证评估结果对比 VMAT组在总跳数多于IMRT组的情况下,其治疗时间短于IMRT组,通过Delta验证,VMAT组患者的3%/3 mm和4%/4 mm γ通过率低于IMRT组(P<0.05),见表1。
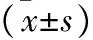
表1 两组患者剂量验证评估结果对比
2.2 两组患者靶区剂量对比 VMAT计划的CI记录与IMRT比较无统计学差异(P>0.05),但与IMRT相比,VMAT的HI更接近于1,差异有统计学意义(P<0.05),见表2。
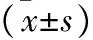
表2 两组患者靶区剂量对比
2.3 两组患者危及器官比较 VMAT组直肠的V30、V40、V50低于IMRT组,VMAT组骨盆、膀胱的V20、V30、V40明显低于IMRT组(均P<0.05),见表3~5。

表3 两组患者骨盆剂量参数对比(%)

表4 两组患者直肠剂量参数对比(%)

表5 两组患者膀胱剂量参数对比(%)
2.4 两组患者放疗后不良反应发生情况对比 VMAT组和IMRT组发生胃肠道反应患者分别有9例(30.00%)、14例(46.67%),VMAT组和IMRT组发生膀胱反应的患者分别有3例(10.00%)、5例(16.67%),两组比较均无统计学差异(均P>0.05),见表6。
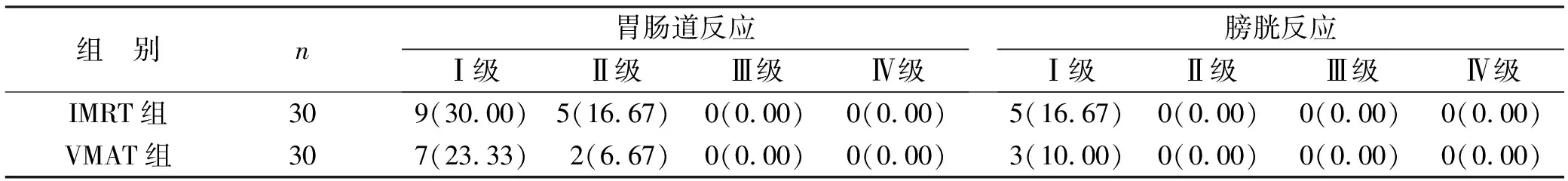
表6 两组患者放疗后不良反应发生情况对比[例(%)]
2.5 两组患者疗效及随访对比 VMAT组中完全缓解、部分缓解、病情稳定分别为18、11、1例,无疾病进展病例;IMRT组分别为16、12、2例,无疾病进展病例,两组疗效经秩和检验分析无统计学差异(Z=0.495,P>0.05)。随访截至2023年6月,VMAT组和IMRT组中盆腔内复发或转移分别有1例(3.33%)、2例(6.67%),两组比较无统计学差异(χ2=0.351,P>0.05)。
3 讨 论
宫颈癌术后放疗可显著提高治疗效果,降低复发率[9]。因宫颈癌术后放疗时,放疗靶区为凹形结构,易出现肠管下移、肠粘连等,造成危及器官的现象。为了避免治疗靶区周围的小肠、膀胱等脏器受影响,提高放疗靶区精度、减少周围脏器放疗剂量、确保放疗安全性对治疗效果及患者身体健康尤为重要[10]。现今放射治疗经过常规放疗、适形放疗、调强放疗的演变,可根据放疗部位、入射范围、剂量分布范围等不同选择不同的放疗方式[11]。VMAT是调强方式的新技术之一,其使用过程中,可在机架360°旋转过程中连续出束,研究[12]表明,VMAT可在缩短治疗时间的同时,获得较高的肿瘤放疗增益比。目前,调强放疗作为一项成熟的放疗技术,是妇科手术后放疗的首选手段。王玮等[13]临床研究发现VMAT可获得更好CI,在减少机器跳数的前提下,显著缩短治疗时间,并且可以实现更优剂量的传输,从而保护危及器官。另外,VMAT是IMRT计划的延伸,其可通过优化机架旋转角度、调整多叶光栅的性状等,达到更加均匀和高度适形的剂量要求,提高设备使用效率,且节约了治疗时间[14-15]。计划控制点数量与治疗时间、治疗效率紧密相关,一般的计划控制点越多,治疗时间越长、治疗效率降低[16-17]。
本研究以宫颈癌术后放疗患者为对象进一步观察VMAT与IMRT的差异发现,VMAT在计划控制点多于IMRT的情况下,其治疗时间短于IMRT。通过Delta验证,VMAT组患者的3%/3 mm和4%/4 mm γ通过率低于IMRT组。说明VMAT治疗效率高于IMRT,这是因为VMAT技术可以全动态出束,在任何方向上根据肿瘤形状的复杂程度给予不同剂量率、强度的射线,其可通过优化机架旋转角度、调整多叶光栅的性状等,达到更加均匀和高度适形的剂量要求,提高设备使用效率,且节约了治疗时间,而IMRT技术只能在固定方向上给予射线,所以VMAT可以更好地给予剂量补偿,实现更优效率[18-19]。许新明等[20]研究发现相比于IMRT,VMAT计划用于宫颈癌根治术后患者具有更佳的靶区HI和CI,实际剂量更贴近于处方剂量。本研究发现,VMAT计划的CI记录与IMRT无统计学差异,但与IMRT相比,VMAT的HI更接近于1,差异有统计学意义。说明对于宫颈癌根治术后放疗患者,VMAT计划剂量分布的均匀性优于IMRT计划,可以很好地满足临床需求,这与国内外的研究相类似[21]。两种放疗计划均满足所有危及器官的限量要求。VMAT组直肠的V30、V40、V50低于IMRT组,VMAT组对骨盆、膀胱的V20、V30、V40明显低于IMRT组,说明VMAT在保护直肠、膀胱上有明显优势,这与JODDA等[22]的研究结果相近。这是因为VMAT射线可以更好地做到局部控制,可形成高度适形的放疗计划,并通过调整机架旋转速度、投射剂量率和多叶准直器,降低对危机器官的伤害[23-25]。宫颈癌根治术后放疗过程中,患者常在肠道、膀胱处有不良反应,本研究发现VMAT组和IMRT组发生胃肠道反应患者分别有9例(30%)、14例(46.67%);VMAT组和IMRT组发生膀胱反应的患者分别有3例(10%)、5例(16.67%),两组发生率比较未见统计学差异,可能是本研究样本量较少所致。两组疗效及随访期内复发或转移情况对比均无统计学差异,证实两者对宫颈癌根治术后放疗疗效及预后的影响不大,但由于本研究多数患者仍在随访中,两者对患者预后的远期影响有待后期随访结束后补充论证。
综上所述,在宫颈癌根治术后放疗采用VMAT及IMRT疗效及预后相当,但VMAT的计划控制点比IMRT更多,且治疗时间缩短,有利于提高患者治疗舒适度,并且能有效保护盆骨、直肠和膀胱,有助于提升放疗安全性。

