两种入路全髋关节置换术治疗股骨颈骨折的疗效比较
孙 伟
股骨颈骨折是临床上常见的骨折类型,可导致髋关节疼痛、肿胀、功能障碍等症状,严重影响患者的身体健康。目前,全髋关节置换术(THA)是治疗股骨颈骨折的主要方法,可有效恢复患者的髋关节结构和功能,其常用的入路方式有Hardinge、SuperPATH入路等[1-2]。2016年1月~2018年1月,我科采用Hardinge、SuperPATH入路THA治疗100例股骨颈骨折患者,本研究比较两种入路的疗效,报道如下。
1 材料与方法
1.1 病例资料本研究100例,根据随机数字表法将患者分为SuperPATH组和Hardinge组,每组50例。① Hardinge组:采用Hardinge入路THA治疗。男26例,女24例,年龄39~76(68.03±5.22)岁。体重指数19~31(25.22±4.36)kg/m2。左侧28例,右侧22例。骨折Garden分型:Ⅲ型20例,Ⅳ型30例。受伤原因:跌倒伤24例,交通伤20例,坠落伤6例。伤后至手术时间1~7 d。② SuperPATH组:采用SuperPATH入路THA治疗。男28例,女22例,年龄40~75(68.52±5.35)岁。体重指数18~33(25.11±4.32)kg/m2。左侧24例,右侧26例。骨折Garden分型:Ⅲ型22例,Ⅳ型28例。受伤原因:跌倒伤26例,交通伤19例,坠落伤5例。伤后至手术时间1~7 d。两组术前一般资料比较差异无统计学意义(P>0.05)。本研究经医院伦理委员会批准。两组手术均由同一组医师完成。
1.2 手术方法全身麻醉。患者仰卧位。① SuperPATH组:从大转子顶点远端1 cm向近端延伸做长约6 cm切口,沿切口方向切开臀大肌,从臀中肌后缘进入并暴露梨状肌及臀小肌,钝性分离臀小肌和梨状肌,切开后侧关节囊,暴露髋关节。于大转子顶点前内侧梨状窝处靠近大转子沿髓腔方向开口,行股骨头开槽,去除髋臼多余骨赘,髓腔锉处理髓腔后,注意保护肌群、神经、血管等组织。选择合适大小的股骨假体,充分内旋下肢,将大转子从侧后方转至外侧,二次股骨截骨,锉磨髋臼后置入髋臼杯,确定髋关节在位后安装髋臼假体及内衬,选择合适的股骨颈假体及股骨头假体试模并复位,活动髋关节良好后安装合适的假体。止血,放置1根引流管,逐层缝合切口。② Hardinge组:以股骨大转子顶点偏前为中点做13~15 cm纵行切口,沿股骨切开臀中肌前1/3肌纤维,顺行切开臀大肌纤维,切开前关节囊并暴露髋关节,屈曲、外旋、内收患肢行髋关节脱位,于小转子1.0~1.5 cm上方截断股骨颈,取出股骨头后,置入髋臼假体和内衬并内旋、屈曲、内收髋关节。暴露股骨近端,扩髓,C臂机透视下判断股骨假体大小,选择合适股骨假体并置入。其余操作同SuperPATH组。
1.3 术后处理两组术后处理方式相同,根据CT或X线检查评估患者康复情况并制定相应的功能锻炼方案。术后1~3 d根据引流情况拔除引流管。术后第1天实施股四头肌等长收缩训练、踝泵训练。术后第2天实施臀肌等长收缩训练,视患者恢复情况开始逐步拄双拐不负重在床边站立。术后第3天行髋关节外展、后伸训练。术后第4天指导患者站立位屈曲膝关节,并在助步器辅助下实施行走训练。术后第5天实施非交替性上下台阶训练、交替步态训练和双下肢对称性负重训练。术后第8天实施步态训练、肌力强化训练。
1.4 观察指标及疗效评价① 切口长度,术中出血量,手术时间,术后不负重下地时间,住院时间。② 术后6个月检查髋臼外展角及前倾角、外展角及前倾角位于安全区的比例(前倾角安全区为15°±10°、外展角安全区为40°±10°),偏心距及其恢复率(假体偏心距与健侧偏心距相差≤4 mm)、双下肢长度差等。③ 采用Harris评分评价髋关节功能。④ 术后神经损伤、切口感染、髋臼或股骨骨折、褥疮、深静脉血栓形成、假体松动、髋关节脱位等并发症发生情况。
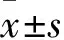
2 结果
患者均获得随访,时间12~16个月。
2.1 两组手术情况比较见表1。切口长度、术中出血量、术后不负重下地时间、住院时间SuperPATH 组均短(少)于Hardinge组(P<0.05)。手术时间SuperPATH组长于Hardinge组(P<0.05)。
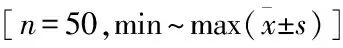
表1 两组手术情况比较
2.2 两组假体安装情况比较见表2。术后6个月,髋臼外展角及其安全区占比、髋臼前倾角及其安全区占比、偏心距及其恢复率、双下肢长度差两组比较差异均无统计学意义(P>0.05)。
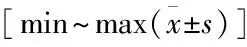
表2 术后6个月两组假体安装情况比较
2.3 两组髋关节功能比较采用Harris评分评价髋关节功能:术后6个月,SuperPATH组优14例,良24例,可10例,差2例,优良率76%;Hardinge组优16例,良30例,可4例,优良率92%;Harris评分优良率SuperPATH组高于Hardinge组,差异有统计学意义(P<0.05)。术后12个月,SuperPATH组优20例,良26例,可3例,差1例,优良率92%;Hardinge组优26例,良22例,可2例,优良率96%;Harris评分优良率两组比较差异无统计学意义(P>0.05)。
2.4 两组并发症发生率比较两组均无深静脉血栓形成、假体松动、髋关节脱位等严重并发症发生。SuperPATH组3例(6%)发生术后并发症:切口感染1例,髋臼骨折1例,褥疮1例;Hardinge组9例(18%)发生术后并发症:切口感染3例,神经损伤2例,股骨骨折1例,褥疮3例;术后并发症发生率SuperPATH组低于Hardinge组(χ2=4.332,P<0.05)。
2.5 两组典型病例见图1~6。
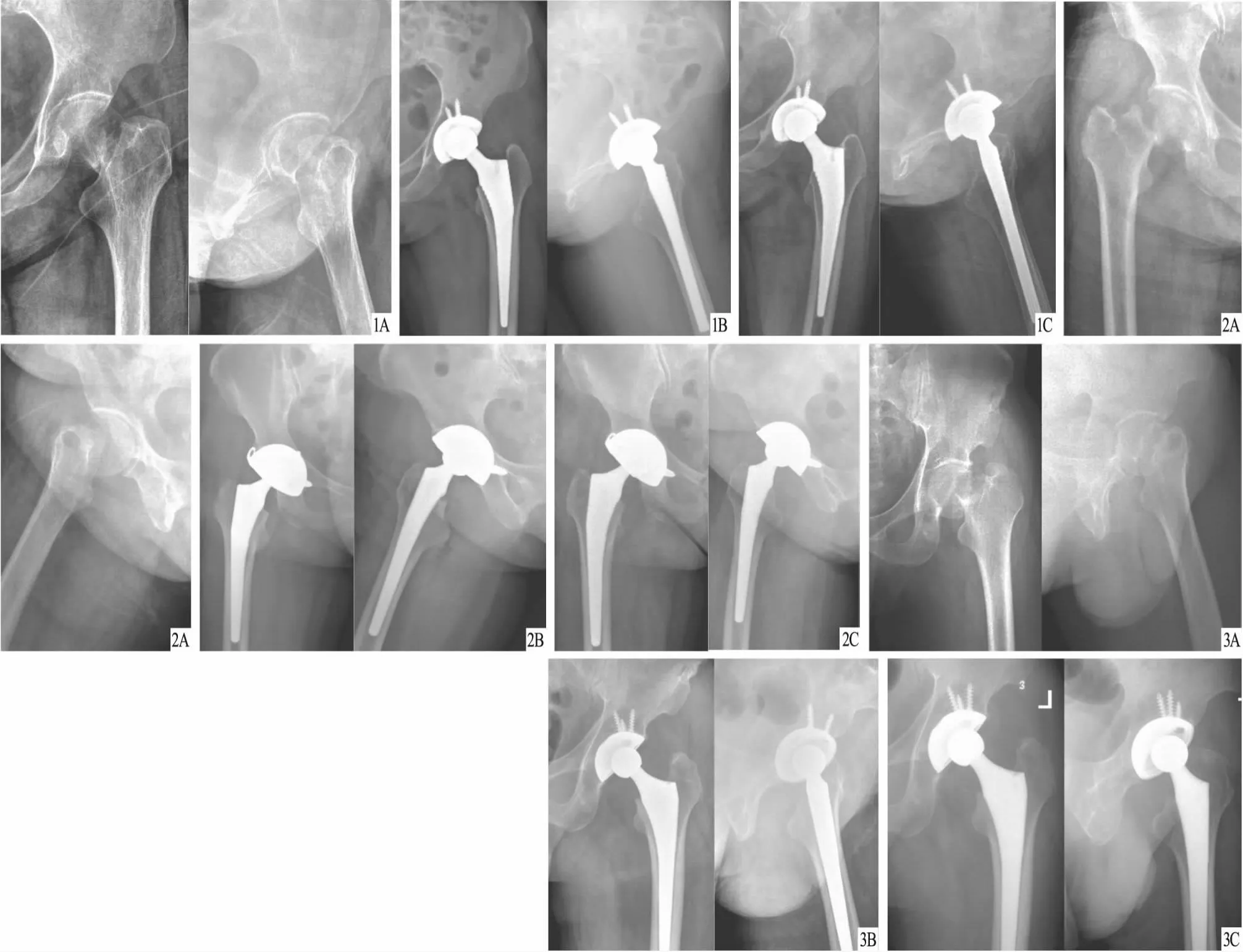
图1 患者,女,64岁,左侧股骨颈骨折,GardenⅣ型,采用Hardinge入路THA治疗 A.术前X线片,显示左侧股骨颈骨折;B.术后X线片,显示假体位置良好,髋臼外展角43°,髋臼前倾角18°,偏心距36.18 mm;C.术后12个月X线片,显示假体位置良好,髋臼外展角43°,髋臼前倾角18°,偏心距36.18 mm 图2 患者,女,72岁,右侧股骨颈骨折,GardenⅣ型,采用Hardinge入路THA治疗 A.术前X线片,显示右侧股骨颈骨折;B.术后X线片,显示假体位置良好,髋臼外展角44°,髋臼前倾角19°,偏心距36.44 mm;C.术后12个月X线片,显示假体位置良好,髋臼外展角44°,髋臼前倾角19°,偏心距36.44 mm 图3 患者,男,42岁,左侧股骨颈骨折,GardenⅣ型,采用Hardinge入路THA治疗 A.术前X线片,显示左侧股骨颈骨折;B.术后X线片,显示假体位置良好,髋臼外展角44°,髋臼前倾角19°,偏心距36.28 mm;C.术后12个月X线片,显示假体位置良好,髋臼外展角44°,髋臼前倾角19°,偏心距36.28 mm
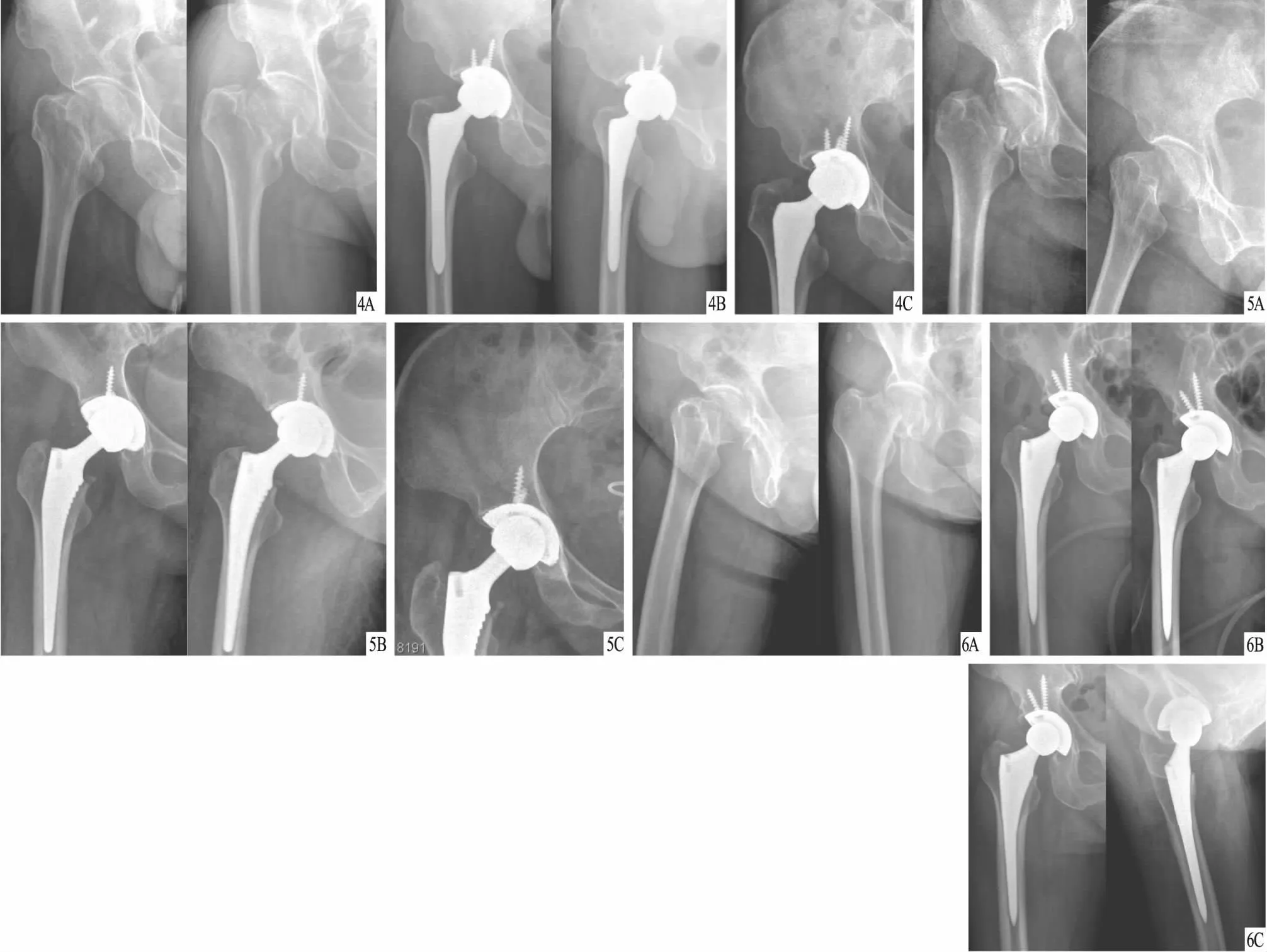
图4 患者,男,53岁,右侧股骨颈骨折,GardenⅣ型,采用SuperPATH入路THA治疗 A.术前X线片,显示右侧股骨颈骨折;B.术后X线片,显示假体位置良好,髋臼外展角45°,髋臼前倾角19°,偏心距36.22 mm;C.术后12个月X线片,显示假体位置良好,髋臼外展角45°,髋臼前倾角19°,偏心距36.22 mm 图5 患者,女,62岁,右侧股骨颈骨折,GardenⅣ型,采用SuperPATH入路THA治疗 A.术前X线片,显示右侧股骨颈骨折;B.术后X线片,显示假体位置良好,髋臼外展角44°,髋臼前倾角17°,偏心距36.51 mm;C.术后12个月X线片,显示假体位置良好,髋臼外展角44°,髋臼前倾角17°,偏心距36.51 mm 图6 患者,女,68岁,右侧股骨颈骨折,GardenⅣ型,采用SuperPATH入路THA治疗 A.术前X线片,显示右侧股骨颈骨折;B.术后X线片,显示假体位置良好,髋臼外展角42°,髋臼前倾角19°,偏心距36.28 mm;C.术后12个月X线片,显示假体位置良好,髋臼外展角42°,髋臼前倾角19°,偏心距36.28 mm
3 讨论
3.1 THA的手术入路方式探讨THA是治疗股骨颈骨折常用的术式,现已成为一种成功、成熟、标准的治疗技术。THA通过置换关节假体,可有效协助患肢建立和恢复关节结构及功能,临床疗效显著[3-4]。THA的入路方式有多种,其中Hardinge入路是较常用的方式之一,它通过切开臀中肌、臀小肌、关节囊和显露关节等,可有效了解髋关节内情况,具有操作简单、直观等优点[5-6]。但近年来,相关研究[7-8]显示,Hardinge入路THA由于需大范围切开髋关节内组织,易对患者造成严重的损伤,增加创伤性并发症发生的风险,且不利于患者术后康复。SuperPATH入路是近年来一种结合微创理念的入路方式,通过从臀小肌与梨状肌肌间隙纵行切开髋关节囊显露髋关节,并在近端股骨后方行经皮辅助小切口处理髋臼,可尽量减少对臀中肌、臀小肌等髋关节内组织的损伤,具有损伤小、疼痛反应轻、术后康复快等优点[9-10]。但也有研究[11]报道,SuperPATH入路THA由于需切开髋关节囊并在小切口下处理髋臼,存在操作难度大、手术时间长等不足,若操作不当,易导致髋臼或股骨骨折,甚至手术失败。
3.2 两种入路的比较本研究结果显示,切口长度、术中出血量、术后不负重下地时间、住院时间SuperPATH 组均短(少)于Hardinge组(P<0.05),术后6个月Harris评分SuperPATH组明显高于Hardinge组,与相关研究[11]结果相似。表明与Hardinge入路比较,SuperPATH入路THA具有创伤小、并发症少、康复快、短期疗效好等优点。这可能是因为:在Hardinge入路下行THA虽能够简单、直观地显露髋关节,使术者能够有效地置入假体而建立和恢复髋关节结构及功能,但由于术中需切开臀中肌、臀小肌等髋关节内组织,切口较长,会损伤髋关节及其周围组织,导致神经损伤、切口感染、髋臼或股骨骨折等并发症的发生,不利于患者术后康复,且患者术后下地迟、住院时间较长,也易导致褥疮等并发症发生。而SuperPATH入路THA治疗不仅能够有效显露髋关节并置入假体,恢复患者的髋关节结构及功能,还能够通过从臀小肌与梨状肌间隙纵行切开髋关节囊显露髋关节,并在股骨近端后方行经皮辅助小切口处理髋臼等操作,且其切口较短,有效减少了对髋关节及其周围组织的损伤、神经损伤、切口感染、髋臼或股骨骨折等并发症的发生,为患者术后康复提供了良好的条件。本研究中,术后6个月髋臼外展角及其安全区占比、髋臼前倾角及其安全区占比、偏心距及其恢复率、双下肢长度差以及术后12个月Harris评分优良率两组比较差异均无统计学意义(P>0.05),表明两种入路均可准确置入假体,远期疗效满意。这可能是由于SuperPATH入路THA也能够有效显露髋关节并处理髋臼,且均是在C臂机透视下判断股骨假体大小、选择合适股骨假体并置入,有助于确保假体有效置入至合适的位置,同时置入后再次经C臂机透视确认复位满意,进一步保证了假体置入的准确性。手术时间SuperPATH组长于Hardinge组,可能因为SuperPATH入路的手术操作难度较高,且存在一定的学习曲线。本研究术中因尽量在避免切开髋关节内组织下显露髋关节,加之可能术者对该术式尚未完全熟悉掌握,导致该术式的手术时间较长,但我们认为,术者通过技能学习及临床经验的积累,应能够有效缩短SuperPATH入路THA治疗的手术时间。
综上所述,与Hardinge入路比较,SuperPATH入路THA治疗股骨颈骨折虽存在一定的学习曲线,但也可准确置入假体,且具有创伤小、康复快、短期疗效好等优点。

