河南省育龄人群中4种常见遗传代谢病孕前携带者筛查
王艳丽,王 强,孔祥东,刘莉娜,刘国涛,张超楠,孔明月,祁少可,位婷婷
1)国家卫生健康委员会出生缺陷预防重点实验室;河南省人口缺陷干预技术研究重点实验室;河南省生殖健康科学技术研究院优生遗传研究实验室 郑州 450002 2)郑州大学第一附属医院遗传与产前诊断中心 郑州 450052
遗传代谢病是因编码体内某些酶的基因发生突变造成遗传缺陷,导致机体生化代谢紊乱,引发一系列临床症状的一组疾病[1],常见的有500~600种,总体患病率高达1/3 000[2],大多数无有效治疗手段。我国妇幼机构虽然已经开展了新生儿的遗传代谢病筛查,但属于三级预防。绝大多数遗传代谢病为常染色体隐性遗传,患儿父母多表型正常。对育龄夫妇进行遗传代谢病携带者筛查,可以判别出可将遗传代谢病传递给后代的高风险夫妇,提前评估生育风险,做好改善预后和提高患儿生活质量的充分准备。
本研究选择我国北方地区较常见的4种遗传代谢病高苯丙氨酸血症(PAH、PTPS基因),肝豆状核变性(ATP7B基因),甲基丙二酸血症(MMACHC、MUT基因),眼皮肤白化病(TYR、OCA2基因),采用高通量测序技术对河南省612对育龄夫妇进行7个致病基因携带者筛查,探讨育龄人群中遗传代谢病致病基因的携带情况,同时为其遗传咨询和生育指导提供理论依据。
1 对象与方法
1.1 研究对象以2022年7月至12月参加河南省孕前优生健康检查项目的育龄夫妇为研究对象。为保证样本的全省代表性,考虑到不同基因在不同地区、不同性别人群中分布的特点,兼顾流行病学调查的需求,充分考虑分层因素、失访等因素的影响,根据样本量计算公式[3],计算样本量。设计效率取1.30,α=0.05。为满足各个基因疾病所需的样本量,文献报道4种遗传代谢病最低携带率为2.5%[4],最大容许误差取1%时,所需样本量约为1 217人。最终选取河南省17个地市作为项目地区,每个地区选取1个县,每个县选取4个乡,每个乡随机抽取9对夫妇,共调查612对夫妇。纳入标准:夫妻双方均无已知的单基因疾病家族史,自愿参与本研究并签署知情同意书,接受并能够配合研究工作。排除标准:患有严重心、肝、肾等疾病,不适合怀孕或不孕者;近期计划长期外出者;参加其他临床遗传学观察者。本研究获河南省生殖健康科技学院伦理委员会批准(批准号HIRHST-IRB-2022-10)。
1.2 致病基因测序采集育龄夫妇静脉血2~3 mL,EDTA抗凝,-20 ℃冰箱中保存备用。使用全血DNA磁珠法提取试剂盒(中国志昂生物)抽提外周血白细胞基因组DNA,采用QubitTMdsDNA HS试剂盒(美国生命技术公司)测定DNA浓度。采用二代测序技术对7个致病基因进行筛查。基因序列来自http://www.ensembl.org.和http://genome.ucsc.edu,针对外显子、外显子-内含子交界处设计双向探针。使用Ion AmpliSeqTMLibrary 2.0试剂盒进行文库构建,基于Dynabeads MyOne Streptavidin C1珠粒试剂盒和Ion OneTouch ES仪进行模板富集和分离,在Ion PGM测序平台上使用Ion PGMTMSequencing 200 v2试剂盒进行测序。
1.3 测序数据的分析采用Ion Torrent Suite 5.18软件处理测序数据,并应用序列比对插件、coverage插件、varrentcaller插件分析及注释变异,并与NCBI dbSNP数据库、Hapmap数据库和千人基因组计划数据库进行比对。通过检索ClinVar数据库(https://www.ncbi.nlm.gov/clinvar/)、人类基因突变数据库(Human Gene Mutation Database,HGMD,http://www.hgmd.org/)、VarCard数据库(http://varcards.biols.ac.cn/)及ACMG指南来评估变异的致病性。
1.4 统计学处理根据测序结果统计4种常见遗传代谢病杂合子的携带率,根据杂合子携带率,应用Hardy-Weinberg定律估算河南省4种遗传代谢病的患病率。
2 结果
2.1 河南省4种遗传代谢病致病基因携带情况612对夫妻共1 224人中,致病基因携带者107人,总体携带率为8.74%;其中1种遗传代谢病致病基因携带者102人,2种遗传代谢病致病基因携带者5人;PAH、PTPS、ATP7B、MMACHC、MUT、TYR、OCA2基因携带率分别为2.53%、0.33%、2.04%、1.72%、0.74%、1.63%、0.16%。
1 224人中各致病基因携带率的地域分布情况见表1。致病基因总携带率豫北地区最高,豫中地区最低。其中PAH、ATP7B、MUT和TYR基因携带率最高的均是豫北地区(0.98%、0.82%、0.33%和0.57%,PTPS基因携带率最高的是豫南地区(0.25%),MMACHC基因携带率最高的是豫东地区(0.65%)。

表1 1 224人各致病基因携带率的地域分布情况 人(%)
2.2 河南省4种遗传代谢病致病变异检出情况共检出的致病变异112个,每个个体携带0~2个,平均每人携带0.092个致病变异。高苯丙氨酸血症致病变异检出最多,PAH基因致病变异检出19种,其中c.721C>T检出率最高(0.41%,5/1 224);PTPS基因致病变异检出2种,分别是c.166G>A和c.259C>T,检出数均为2人。肝豆状核变性ATP7B基因致病变异检出9种,其中c.2333G>T检出率最高(0.49%,6/1 224)。甲基丙二酸血症MMACHC基因致病变异检出10种,其中c.609G>A检出率最高(0.41%,5/1 224);MUT基因致病变异检出6种,其中c.1663G>A检出率最高(0.33%,4/1 224)。眼皮肤白化病TYR基因致病变异检出9种,其中c.929_930insC9检出率最高(0.57%,7/1 224);OCA2基因仅检出1种变异c.1182+1G>A。详见表2。
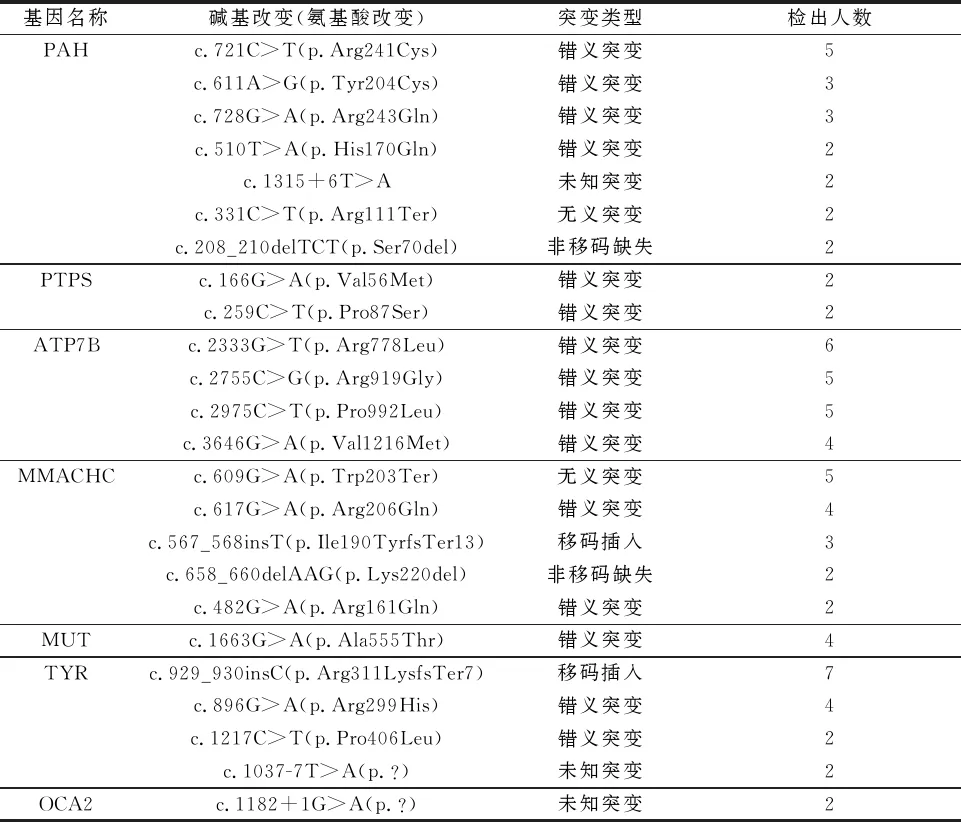
表2 检出数≥2的变异检出情况
2.3 河南省4种遗传代谢病患病率估计根据Hardy-Weinberg定律计算,河南省4种遗传代谢病的总体患病率约为1/2 018,高苯丙氨酸血症患病率约为1/6 236,肝豆状核变性患病率约为1/9 588,甲基丙二酸血症患病率约为1/6 659,眼皮肤白化病患病率约为1/12 382。未发现有夫妇同时携带同种致病变异。
3 讨论
近年来,高通量测序技术的出现极大地提高了基因检测效率并降低了检测成本,使得携带者筛查从单一疾病(或特定种族)的筛查发展到多种疾病的扩展性筛查。本研究通过高通量测序技术在河南省612对孕前夫妇中对4种遗传代谢病7个基因进行携带者筛查。
高苯丙氨酸血症根据病因分为苯丙氨酸羟化酶缺乏症和四氢生物蝶呤缺乏症两种类型,对应的基因为PAH和PTPS。本研究结果显示,河南省育龄夫妇PAH基因携带率为2.53%,PTPS基因携带率仅有0.33%;PAH基因携带率高于已报道的白种人(1.75%)及中国全国人群(1.89%)[5];豫北地区致病变异携带率最高,且多为错义突变,其中c.721C>T(p.Arg241Cys)突变频率最高。研究[6-7]显示,1985~2018年中国大陆PAH缺乏症的发病率为1/(11 144~11 614),且呈现“北高南低”的趋势。文献[8]报道吉林辽宁地区c.728G>A(p.Arg243Gln)突变频率高达15.75%。以上研究结果提示PAH基因存在高度异质性,突变种类和频率存在明显地域和种族差异,因此有必要针对不同地域进行PAH基因突变检测。
肝豆状核变性是一种由ATP7B基因突变引起的铜代谢障碍的常染色体隐性遗传疾病,在世界范围的患病率为1/(2 600~30 000),ATP7B基因携带率约为1/90[9]。本研究中ATP7B基因携带率为2.04%,高于世界水平,与Zhang等[10]的报道(约1/50)相近。目前已报道的ATP7B基因致病变异多达900余种,但我国主要为c.2333G>T、c.2975C>T和c.2804C>T这3个高频变异,占所有致病变异的50%~60%[11]。本研究中c.2333G>T变异携带率0.49%,与全国筛查结果相似,且豫北地区携带率最高,多为错义突变。我国的一项研究[12]表明一些致病变异与肝豆状核变性亚型和临床特征有一定关系,c.2755C>G(p.Arg919Gly)与神经亚型有关,c.2333G>T(p.Arg778Leu)与发病年龄小、铜蓝蛋白和血清铜水平低有关。
甲基丙二酸血症是我国先天性有机酸代谢异常中最常见的疾病,单纯型甲基丙二酸血症多由MUT(OMIM,609058)基因突变引起,合并型最常由MMACHC(OMIM,611935)基因突变引起。我国甲基丙二酸血症患病率约为1/3.7万,河南省患病率为1/6 032[13],远高于全国水平,所以有必要在河南省行孕前携带者筛查。本研究中MMACHC基因携带率为1.72%。目前全世界范围内报道的甲基丙二酸血症致病突变大约有一百余种,在白种人群中,c.271dupA最为常见[14]。Wang等[15]报道,在中国人群中c.609G>A约占MMACHC基因所有突变的47.63%。本研究结果显示,c.609G>A是河南省育龄人群最常见的致病变异。有报道[16],在我国较常见的MUT基因致病突变是c.729_730insTT、c.323G>A以及c.1106G>A。然而本研究结果显示,在河南省育龄人群中c.1663G>A携带率最高。
中国人群中眼皮肤白化病的患病率约为1/18 000,OCA-1型是主要类型,约占64.3%,OCA2型占11.7%[17]。OCA-1型由TYR基因突变所致。本研究结果显示,河南省育龄人群中TYR+OCA2基因携带率为1.80%,略高于温佶俐等[18]报道的1.55%;TYR基因携带率为1.63%,以c.929_930insC、c.896G>A为主;携带OCA2基因致病变异2人,均为c.1182+1G>A,主要集中在豫北地区。OCA具有危害性、可遗传性和无法医治性,目前所能采取的唯一应对措施就是婚前、孕前、产前早诊断早发现。
如上所述,4种遗传代谢病致病基因的携带率及其常见变异在国内外不同种族人群中存在较大差异。目前,除美国外的其他地区关于携带者筛查的指南或共识非常有限,国外的行业指南对携带者筛查疾病种类及变异位点的纳入标准也可能不适用于我国,所以有必要在我国扩大遗传代谢病携带者筛查,出版适合我国的携带者筛查指南或共识。