1658 例生殖健康门诊男性HPV 感染情况及基因型分布特征分析
娜扎凯提·阿不都克里木 李建辉 张天成 王 鑫 徐志明 朱虔兮△
(1上海市生物医药技术研究院,上海市疾病与健康基因组学重点实验室,国家卫健委计划生育药具重点实验室 上海 200237;2复旦大学公共卫生学院 上海 200032)
人乳头瘤病毒(human papillomavirus,HPV)是一种常见的生殖道感染病毒,主要通过性接触传播。目前已发现200 多种HPV 基因型,根据致癌性可分为高危型HPV(high risk HPV,HR-HPV)和低危型HPV(low risk HPV,LR-HPV)[1]。HR-HPV感染后可引起皮肤黏膜恶性病变;LR-HPV 感染后可引起皮肤黏膜良性病变[2]。
HPV 持续感染与女性宫颈癌的密切关联已得到证实[3]。目前我国学术界和医疗界对女性HPV感染的流行情况、危险因素研究及预防策略等均较为重视。对成年女性进行HPV 检测已成为子宫颈癌筛查的常规检查项目,女性群体HPV 疫苗的知晓率和接种率也显著增加。然而,我国男性HPV 感染的受重视程度较低,感染率、基因型特征等方面的数据有限。国内外研究发现,男性HPV 感染率也很普遍[4-9]。虽然大多数男性感染HPV 是无症状且可能是一过性的,但持续感染HPV 可能引起外生殖器疣、阴茎癌、阴囊癌等[10],且可能是男性不育的危险因素[11]。此外,异性性伴侣感染HPV 基因型一致率较高[12],男性感染HPV 可能是女性性伴侣感染和反复感染HPV 的诱因[10],性伴侣间传播将对治疗和清除HPV 感染带来更多困难。但我国男性HPV 感染的预防和治疗至今尚未引起足够的重视,缺乏针对性策略。
为了解男性HPV 感染情况,并为后续干预策略提供建议,本研究对上海计生所医院门诊男性就诊者的HPV 感染情况及基因型特征进行检测和分析。
对 象 和 方 法
研究对象纳入2018 年1 月—2022 年12 月在上海计生所医院门诊就诊并进行HPV 检测的成年男性共计1 658 例作为研究对象,就诊原因包括前列腺炎、包皮过长和孕前检查等。重复检测者仅纳入第1 次就诊采样结果。本研究获得原上海市计划生育科学研究所伦理委员会批准(PJ2020-22)。所有研究对象在就诊检查时取得知情同意。
研究方法 样本采集方法:用预先湿润的棉签从阴茎背部和腹侧、冠状沟的内外表面、龟头和尿道远端收集脱落的阴茎细胞,置于样本保存液中,4 ℃保存,直至进一步处理。基因型检测方法:上海金域医学检验所有限公司应用PCR-反向点杂交法(亚能全自动核酸分子杂交仪)对样本进行HPV 基因分型检测。HPV 有二百余种,考虑病毒对人体的致癌性和致病性,目前临床仅检测二十余种基因型。本研究检测23 种基因型,是目前国内最常见的检测组合之一。 包括17 种HR-HPV 基因型(HPV16、18、31、33、35、39、45、51、52、53、56、58、59、66、68、73 和82)和6 种LR-HPV 基因型(HPV6、11、42、43、81 和83)。采样和检测均由专业人员进行,样本均为有效样本。
感染类型定义23 种HPV 基因型中,任意1 种呈阳性即判定为HPV 感染。仅1 种基因型阳性判定为单一感染,2 种及以上基因型阳性判定为多重感染。多重感染根据感染基因型的数量分为二重感染、三重感染和四重及以上感染。感染≥1 种LRHPV 且没有HR-HPV 为单纯低危型感染;感染≥1 种HR-HPV 且没有LR-HPV 为单纯高危型感染;至少有1 种HR-HPV 和至少1 种LR-HPV 合并感染为高-低危混合型感染。
统计学方法所有统计分析均使用SAS 9.4 完成。计量资料以表示,计数资料采用χ2检验进行统计学分析,均为双侧检验。P<0.05 为差异有统计学意义。
结 果
HPV 感染率与基因型分布2018—2022 年进行HPV 检测的男性共1 658 例,年龄18~71 岁,平均年龄为(34.35±8.53)岁。研究对象中感染者373例,总感染率为22.50%(373/1658)。各年度HPV感染率由高到低为2020 年(31.34%)、2018 年(28.03%)、2019 年(24.37%)、2021 年(19.39%)、2022 年(16.81%)。不同年度间受检男性HPV 感染率差异有统计学意义(χ2=29.055,P<0.001)(表1)。23 种HPV 基因型均有检出,HR-HPV 感染居前5 位的基因型是HPV52(3.56%)、HPV16(3.26%)、HPV39 (2.41%) 、HPV51 (2.17%) 、HPV58(2.17%),LR-HPV 感染率最高的基因型是HPV81(2.90%)(图1)。2018 年感染率前3 位的基因型为HPV43 (6.06%) 、HPV53 (4.55%) 、HPV39(3.79%),2019 年为 HPV6(3.36%)、HPV16(3.36%)、HPV58(2.94%),2020 年为 HPV52(6.57%)、HPV81(4.18%)、HPV39(3.28%),2021年为HPV52(3.84%)、HPV16(3.03%)、HPV51(3.03%),2022 年为 HPV16(4.15%)、HPV81(2.40%)、HPV39(2.18%)、HPV52(2.18%)。各年度优势基因型并不完全相同,但HPV16、39、52 这3 种基因型5 年中均各有3 年位居感染率前3 位。对2018—2022 年各基因型感染率进行分析,未见任何基因型感染率有逐年上升或下降趋势。
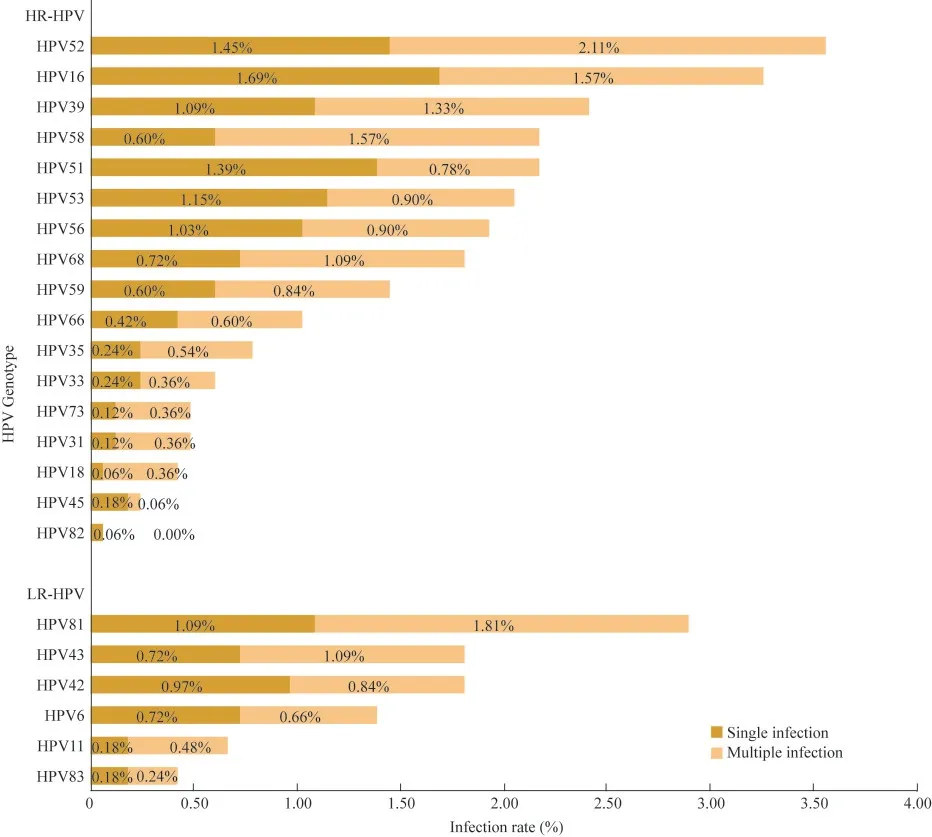
图1 单一和多重感染的 HPV 基因型分布Fig 1 HPV genotype distribution of single and multiple infection
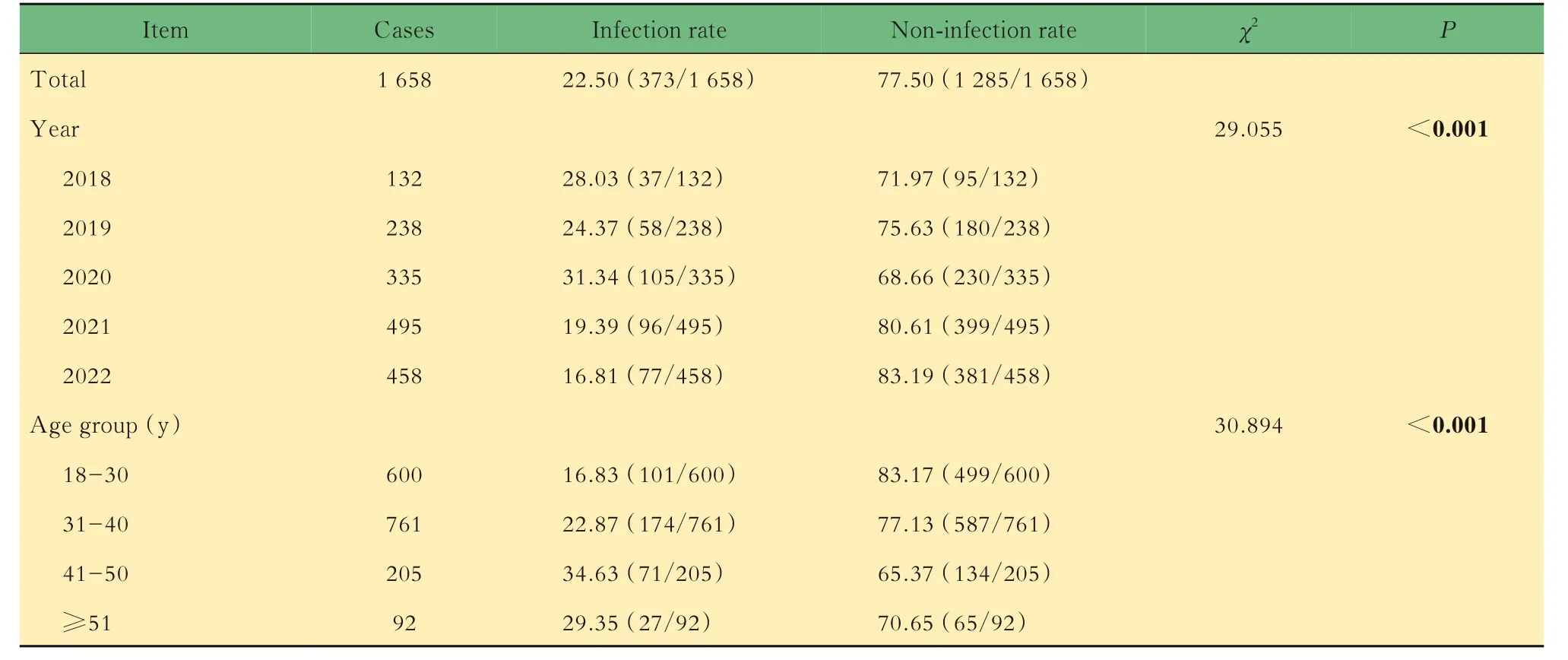
表1 受检者不同检查年份及年龄组的HPV 感染率比较Tab 1 Comparison of HPV infection rates among different test years and age groups(%)
不同年龄组HPV 感染率1 658 例男性的平均年龄为(34.35±8.53)岁。各年龄组感染率高到低为41~50 岁(34.63%)、51 岁及以上(29.35%)、31~40 岁(22.87%)、18~30 岁(16.83%),各年龄组间感染率差异有统计学意义(χ2=30.894,P<0.001)(表1)。不同年龄组间感染率差异有统计学意义的基因型有HPV6(χ2=11.183,P=0.007)、HPV39(χ2=8.210,P=0.034)、HPV42(χ2=9.705,P=0.016)、HPV53(χ2=15.100,P=0.001)、HPV56(χ2=9.234,P=0.020)、HPV68(χ2=9.526,P=0.017)、HPV81(χ2=16.879,P<0.001)。HPV81 在31~40 岁受检者中感染率最高(3.29%),HPV42、56、68 基因型在41~50 岁受检者中感染率最高(均为4.88%),HPV6、39、53 基因型在51 岁及以上受检者中感染率最高(5.43%、4.35%、7.61%)。HPV6、39、53 基因型感染率有随年龄增长而上升的趋势,而HPV42、56、68、81 基因型未见持续上升或下降趋势(图2)。其他基因型感染率在各年龄组间差异无统计学意义。
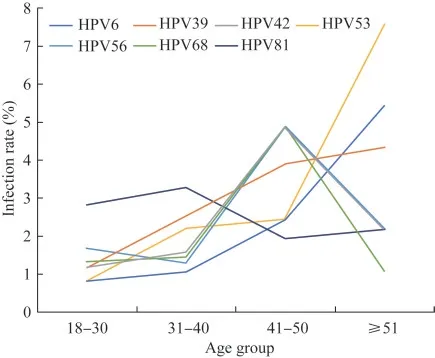
图2 各基因型在不同年龄组的感染率差异Fig 2 Infection rate among different age groups
感染模式分布全部HPV 感染者中,单一感染占66.76%,多重感染占33.24%。多重感染中,二重感染占21.18%,三重感染占8.31%,四重及以上感染占3.75%。单一感染和各类多重感染在各年龄组间分布差异无统计学意义(χ2=7.119,P=0.625)。单纯低危感染占18.50%,单纯高危感染占64.07%,高-低危混合感染占17.43%。单纯低危感染、单纯高危感染和高-低危混合感染在各年龄组间分布差异无统计学意义(χ2=3.558,P=0.736),各年龄组均以HR-HPV 感染为主(表2)。
HPV 疫苗覆盖率假设目前中国大陆地区可以接种的疫苗有二价HPV(可预防HPV16、18 型)、四价HPV(可预防HPV6、11、16、18 型)和九价HPV 疫苗(可预防HPV6、11、16、18、31、33、45、52、58 型)。假设本研究全部感染者能在感染前接种疫苗,计算对其已感染基因型的覆盖情况。二价、四价和九价HPV 疫苗能覆盖感染者的全部已感染基因型的比例分别为7.77%、12.33%和26.27%,至少能覆盖一种已感染基因型的比例分别为16.09%、23.86%和46.65%。二价、四价、九价HPV 疫苗不同年度间分别覆盖感染者的全部已感染基因型比例的差异无统计学意义(二价χ2=6.581,P=0.160;四价χ2=6.714,P=0.152;九价χ2=4.449,P=0.349),分别覆盖至少一种已感染基因型比例的差异也无统计学意义(二价χ2=7.589,P=0.108;四价χ2=6.405,P=0.171;九价χ2=4.232,P=0.375)。
讨 论
本研究分析了2018—2022 年5 年间在上海计生所医院门诊就诊的1 658 例男性的HPV 感染情况。上海计生所医院是一家生殖健康专科医院。研究对象HPV 总感染率为22.50%,低于电子科技大学附属医院皮肤性病门诊感染率(53.26%)[4]、北京大学第三医院皮肤科门诊感染率(52.5%)[5]、温州医科大学附属第一医院门诊感染率(40.59%)[6],与河北省人民医院皮肤科门诊男性患者HPV 感染率(24.32%)[7]基本持平。以上研究均以医院门诊患者作为研究对象,且以皮肤病、性病科门诊为主,北京大学第三医院研究[5]中研究对象为临床疑为男性外生殖器HPV 感染患者。在一项广西柳州的自然人群研究中,基线调查时男性HPV 感染率为10.5%[8]。另一项欧洲男性HPV 流行情况的Meta分析中9 项自然人群研究的合并感染率为12.4%[9]。与自然人群研究相比,以医院为基础的研究显示HPV 感染率均偏高。本研究纳入的人群除因包皮过长、前列腺炎就诊的患者外,还有一部分因孕前检查就诊的健康受检者,这可能是感染率低于其他以医院皮肤病、性病门诊来源的研究的原因之一。同时,包皮过长为HPV 感染的危险因素之一[13],高危型HPV 感染也可导致前列腺炎症长期反复存在[14]。这可能是本研究感染率高于自然人群的感染率的原因之一。此外,不同年度感染率差异有统计学意义(16.81%~31.34%),未见逐年上升或下降趋势,但2021 年和2022 年的感染率明显低于2018—2020 年。各年度受检者的年龄和就诊科室分布类似,不能解释年度间感染率的差异。我们推测,近年医生和大众对HPV 的了解和重视不断加深,男性主动检测HPV 的意愿上升,参与检测的人数增加,即分母增加,导致2021 年和2022 年的HPV 感染率降低。
本研究对23 种HPV 基因型进行了检测,HRHPV 感染率居前5 位的分别为HPV52、16、39、51、58,与其他文献报道存在一些区别。电子科技大学附属医院皮肤性病门诊感染率前5 位为HPV16、52、58、39、51[4],北京大学第三医院皮肤科门诊感染率前5 位为HPV16、51、52、58、31[5],河北省人民医院皮肤科门诊感染率前5 位为HPV16、18、52、39、51[7],温州医科大学附属第一医院门诊感染率前3位为HPV16、18、52[6],广西柳州自然人群感染率前3 位为HPV16、18、58[8]。这可能与研究人群纳入标准及地区差异有关。LR-HPV 感染率最高为HPV81,其他文献报道中LR-HPV 感染首位普遍为HPV6[15-17]。与前述部分研究[4-5,7]相比,我们增加了HPV81 等基因型的检测,这可能是LR-HPV 感染分布情况不同的原因之一。HPV16、39、52 基因型5年中感染率均居高位,证明预防这3 个基因型感染的重要性。而作为一种HR-HPV,HPV39 目前尚未包含在市面常见的任何疫苗保护范围内。
本研究中,感染率高峰为41~50 岁(34.63%),51 岁以上(29.35%)次之,18~30 岁(16.83%)及31~40 岁(22.87%)两组感染率相对较低,这可能是由于中老年男性免疫功能和病毒清除功能下降,导致HPV 感染率增加。这符合Smith 等[18]的研究结果,即男性HPV 感染高峰不集中在较年轻的年龄组中,感染率曲线随年龄增长相对平坦,或仅随高峰后略有下降,这表明男性也具有长期持续HPV 感染的可能。对各基因型在不同年龄组的阳性率进行比较,发现共计7 种基因型的阳性率在年龄分布上有统计学差异,其中HPV6、39、53 基因型阳性率随年龄增加呈升高的趋势,且在51 岁以上受检者中最高。HPV39、53 属于HR-HPV,而老年男性是阴茎癌的高发人群[14],这提醒我们有必要对老年男性定期进行全面的检测。
本研究中HPV 多重感染占33.24%,高于电子科技大学附属医院皮肤性病门诊男性患者的多重感染率(19.99%)[4]。单纯低危感染占总感染的18.50%、单纯高危感染占64.07%、高-低危混合感染占17.43%,与温州医科大学附属第一医院门诊单纯低危占44.51%、单纯高危34.41%、高-低危混合感染占17.07%[6]有较大差别。与前述其他研究[4-5,7]相比,本研究检测基因型数量较多,这可能是多重感染高于其他研究的原因之一。LR-HPV 会引起皮肤黏膜良性病变如生殖器尖锐湿疣[2],上述部分研究[4,6]的研究对象来自皮肤病、性病门诊,前来就诊的患者可能已有相关症状,有较高感染LR-HPV的可能,这可能是本研究单纯低危感染低于其他研究的原因之一。除上述原因,地区经济条件、生活方式、对HPV 的认知及重视程度和女性疫苗接种情况的差异等均可能与感染模式的差异有关。
目前全球对女性高危型HPV 感染与宫颈癌筛查已非常重视,中国大陆正逐步在各省份推行适龄女性接种HPV 疫苗,也取得了一定成效[19]。与此同时,国内对男性HPV 感染的重视程度、人群知晓率均不高。美国、加拿大、澳大利亚、奥地利等国家男性和女性均可接种HPV 疫苗[20],但我国大陆地区尚未开放男性HPV 疫苗接种。男性接种HPV 疫苗将减少自身HPV 感染,有助于降低自身患HPV 相关疾病的风险,也有助于减少女性HPV 感染的发生[21]。
本研究进行了3 类HPV 疫苗覆盖假设。若研究对象在感染前预先接种HPV 疫苗,则本研究中检出阳性者已感染基因型能被二价、四价、九价疫苗完全覆盖的比例分别为7.77%、12.33%、26.27%,覆盖比例仍偏低。HPV51、53、56、81、83 等未被疫苗覆盖的基因型感染占比也较高,这应该引起新型HPV 疫苗研发者的关注,有必要研发适于中国国情的广谱HPV 疫苗。
男性HPV 感染监测与生殖器采样部位有关,目前并无采样金标准,各研究可能采取不同采样方法,导致感染率有差异。本研究的优势是对检测者阴茎、冠状沟、龟头、尿道进行全面采样,尽量避免遗漏。本研究也存在不足之处:首先,我们的研究对象不代表自然人群,感染风险更高,存在选择性偏倚,因此HPV 基因型阳性检出结果外推性受到影响。今后应开展更大规模的多中心社区研究获得本区域的男性HPV 感染率。其次,未研究感染者的临床症状,也未研究性行为习惯等对感染的潜在影响。将HPV 感染与临床症状、疾病自然史相结合有助于更清晰地了解HPV 病毒感染对男性健康的影响。
综上所述,本研究显示上海生殖健康门诊男性HPV 感染以单一感染为主,且提示高年龄组可能存在持续感染风险。在男性人群中广泛开展HPV 相关健康促进行动,提升男性对HPV 的认知,加强卫生意识,减少危险性行为,有效降低、阻断HPV 传播,具有重要的公共卫生意义。
作者贡献声明娜扎凯提·阿不都克里木 数据分析,论文撰写和修订。李建辉,张天成,王鑫,徐志明 数据采集和整理。朱虔兮 研究设计,论文修订。
利益冲突声明所有作者均声明不存在利益冲突。

