颈部无痕的舌癌颈淋巴清扫与游离皮瓣修复技术
杨帆 曹昶 孟莎莎 夏辉 王晓毅 张壮 李春洁 门乙 朱桂全
全身肿瘤中有5%发生在头部和颈部,头颈部肿瘤大约一半发生在口腔中[1]。其中口腔癌是最常见的恶性肿瘤之一[2],鳞状细胞癌是最常见的组织学类型[3]。手术治疗是口腔鳞癌的首选治疗方法,由于口腔鳞状细胞癌易于发生颈部淋巴结转移的性质,颈淋巴清扫是治疗的重要一环[4-5]。颈淋巴清扫常常采用改良T形、类矩形、平行以及围裙式切口[6],这些常规开放手术不可避免地在颈部留下明显瘢痕。近年来,由于腔镜技术的发展,腔镜已经被广泛应用于胃肠道肿瘤及甲状腺肿瘤的淋巴结清扫[7-10],但在口腔鳞癌的颈淋巴清扫中使用较少。同时由于口腔癌根治切除形成的缺损常需使用血管化游离皮瓣的修复[11-12],不可避免地在侧颈部开辟术区以行血管吻合,这一要求也限制了在腔镜在口腔鳞癌中的应用。本报道包括2例患者,接受了经耳后发际入路完全腔镜下的颈淋巴清扫术;同期完成了口内肿瘤根治性切除和经口原位血管吻合的旋髂浅动脉穿支皮瓣修复。颈淋巴清扫切口位于发际内,隐匿不可见,术后颈部无暴露性手术疤痕。
1 技术内容
术中先在耳后发际线处作约7 cm切口(图1A),切开皮肤及皮下组织,在腔镜下沿胸锁乳突肌表面、颈阔肌深面向前、向下翻开皮瓣。建腔范围向上达下颌骨表面;向下越过肩胛舌骨肌与颈鞘交界水平;前至颏部;后至胸锁乳突肌后缘。建腔完成后解剖胸锁乳突肌前、后缘,将胸锁乳突肌自乳突向下解剖越过肩胛舌骨肌水平(图1B)。解剖胸锁乳突肌时需要保留副神经总干及胸锁乳突肌支和斜方肌支(图1C)。解剖胸锁乳突肌深面时,需要切除其深部的部分腮腺下极(图1D),以保证IIb区的显露和清扫的彻底性。用建腔拉钩将胸锁乳头肌牵拉后随即可暴露肩胛舌骨上淋巴清扫的范围(图1E)。
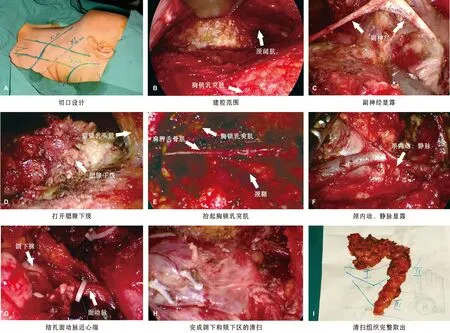
图1 颈淋巴清扫及肿瘤切除
首先解剖并显露肩胛舌骨肌,以肩胛舌骨肌与颈内静脉交点为下界向上进行清扫。以胸锁乳突肌后缘为后界向前进行清扫。使用超声刀进行切割,接近颈鞘时,超声刀的分离、切割操作需要保证其产热的工作头远离颈内静脉、迷走神经、颈动脉等重要结构(图1F)。将颈淋巴组织从颈鞘表面向前、上解剖牵拉到达颌下区,血管结扎夹结扎面动脉近心端(图1G)。随后将胸锁乳突肌复位,用建腔拉钩将颈阔肌瓣牵拉维持操作腔,继续完成颌下和颏下区的淋巴清扫(图1H)。清扫组织整块切除后用标本袋经耳后发际切口处取出(图1I), 颈部安置负压管一根, 经耳后发际切口下缘引出。
在口内扩大切除肿瘤,在肿瘤切除边界处解剖舌动脉和舌静脉以用于血管吻合(图2A)。根据舌缺损大小,制取血管化旋髂浅动脉穿支皮瓣(图2B)。经口行血管吻合,采用9-0血管缝合线将旋髂浅动脉与舌动脉进行手工缝合;利用1.5 mm血管吻合环将旋髂浅静脉与舌静脉进行吻合(图2C)。皮瓣边缘可见新鲜出血点、并确保血管蒂无扭转后,将皮瓣边缘与舌体缺损缝合修复缺损(图2D)。
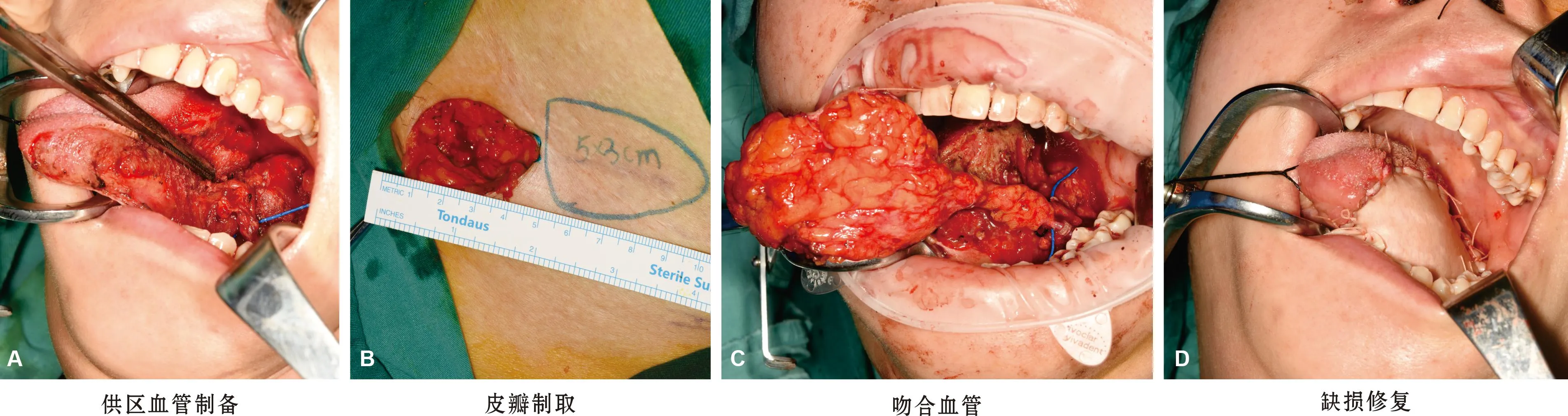
图2 游离皮瓣修复口腔内缺损
该技术在两例患者中得到了成功应用,验证了这一技术的安全性和可行性。两例患者均为左侧舌缘鳞状细胞患者,青年女性,肿瘤术前临床分期均为cT2N0M0。完善术前检查,告知可选治疗方案,两例患者均要求颈部无疤痕的手术方式。两例患者术后均未发生出血、感染、皮瓣危象、乳糜漏、积液等并发症。术后皮瓣存活,未发生动静脉危象(图3A~3B)。术后切缘病理均为阴性, Ⅰ~Ⅲ区淋巴结未见肿瘤转移。术后病理分期均为pT2N0M0,未行术后放化疗。术后3 月内口角轻度偏斜, 6 月左右口角偏斜恢复。术后1 周经口进食,并开始语音功能和肩颈功能锻炼,术后6 月后语音、吞咽功能、抬肩无显著障碍。术后瘢痕隐蔽,美观效果较好(图3C~3D)。术后分别随访10 月、6 月,未发生肿瘤局部复发或转移。患者仍在继续随访当中。

图3 病例展示
2 讨 论
口腔鳞癌发生颈部淋巴转移的风险较高,对T1、T2期的肿瘤指南推荐可行前哨淋巴结活检或直接行预防性颈淋巴清扫[13]。传统的颈淋巴清扫术均使用开放的切口,即使对切口进行多种改良,对年轻患者来说仍不能达到良好的美学效果。腔镜技术近30年在肿瘤外科中得到了越来越广泛的使用,腔镜下的颈淋巴清扫在甲状腺外科中开展较早,最常见的是经胸壁入路、经腋窝入路、经口腔前庭入路等[14-17]。甲状腺外科的清扫范围与口腔癌不同[18-19],不需进行颈部I区淋巴结的清扫,对IIb区淋巴结的清扫仍存一定的争议,因此甲状腺外科的腔镜颈清扫术式不适用于口腔癌。于是,有研究尝试颌下及耳后多个切口入路行口腔鳞癌的颈淋巴清扫[20-21],但颌下及包绕耳垂的疤痕仍比较明显。
基于本中心近200 例经耳后发际入路完全腔镜下腮腺、颌下腺切除的积累[22-23],本研究提出经耳后发际线单切口入路的完全腔镜下肩胛舌骨上淋巴结清扫的手术方法。在腔镜的辅助下可以清晰的分辨需要保护的神经、血管及需要清除的淋巴组织,实现Ⅰ~Ⅲ区的淋巴清扫是可行且安全的,并且这一入路有扩大至Ⅰ~Ⅴ区清扫的潜能。T2期舌癌扩大切除后的创面需要进行修复,游离皮瓣是目前最常用的修复手段之一。由于颈部没有皮肤切口,增加了游离皮瓣的血管吻合的难度。解决的方案是可以在颈部做一2 cm切口以完成血管吻合,但会带来额外的手术疤痕。另外一个解决方案是经口血管吻合,即本文报道的两例患者所采用的方式。在切缘原位寻找受区血管并与皮瓣血管进行吻合,避免了新的切口带来的颈部疤痕。腔镜技术和经口原位血管吻合技术的联合运用,使口腔癌的治疗达到修复功能和美学效果的统一。
完全腔镜下的颈淋巴清扫手术尚处探索阶段,耳后单切口的入路Ⅰ~Ⅲ区颈淋巴清扫是可行且安全的,但清扫Ⅳ区和Ⅴ区淋巴结时困难度增加。这一入路在对颏下区清扫时稍有困难,而口腔癌Ⅰ区淋巴结隐匿性转移不可忽视,因此术中需要关注颏下区清扫的彻底性。因此,作者纳入的患者都是cN0行预防性颈Ⅰ-Ⅲ区淋巴清扫的患者。N+的口腔癌腔镜下的颈清扫是否能够达到与开放手术非劣性的局控率仍需高级别临床证据支持。另外一个值得注意的重要问题是,如果腔镜手术中出现难以控制的出血、淋巴结粘连血管等情形,须立即转为开放手术下完成,开放切口可沿颈横纹作常规横切口进行,横切口后方可与耳后发际切口相连,此时颈部可获得较好的显露。
游离皮瓣作为目前口腔肿瘤缺损的主要修复手段[24],这两例患者我们采用了旋髂浅动脉穿支皮瓣进行了舌缺损的修复。旋髂浅动脉穿支皮瓣是最早应用的游离皮瓣之一[25],后因血管管径细小、变异较大而一度被其它更为“友好”的皮瓣所取代。但旋髂浅动脉穿支皮瓣供区隐蔽,创伤小,对青年女性来说尤其适用,近年来得到了越来越多的关注。随着显微外科技术的成熟,颈部开放手术野下完成0.5~0.8 mm管径的旋髂浅动脉吻合已非常成熟[26]。而经口入路在舌根处完成这类小管径的血管具有一定的挑战,只容一人双手操作的空间,缝合口位置深、有下颌牙的阻挡等是形成挑战的客观原因。但对有丰富开放显微外科经验的操作者而言可以胜任。但在进行这一操作前,建议在开放术野下的显微缝合时加强单人吻合的训练。经口入路完成游离皮瓣修复的难点在于受区血管的良好保存,因为大多情况下只有唯一的动、静脉可用,对术者精细操作有着很高的要求和心理素质。如果吻合不顺利,可考虑在颌下区做皮肤切口,在颈部完成常规血管吻合。
本报道首次阐述了完全腔镜下的颈淋巴清扫同时经口原位吻合的旋髂浅动脉穿支皮瓣舌重建的新技术,在颈部暴露区域无可见疤痕,实现了功能与美观的融合。完全腔镜技术联合经口入路的游离皮瓣重建可以为年轻患者提供了一种微创而美观的可选策略,但临床应用需要谨慎地评估适应症,与患者进行充分的术前沟通。

