支气管扩张合并NTM病患者外周血免疫指标谱水平分析
梅益枝, 姚 超, 张毕玲
(安徽省胸科医院结核六科, 安徽 合肥 230022)
支气管扩张症(Bronchiectasis,BCS)是一种临床上较为常见的呼吸系统疾病,其特点是气道持续扩张并伴有支气管壁的纤维化和破坏[1]。该疾病通常伴随气道上皮纤毛运动功能障碍、黏液聚集等病理改变,使得气道内容易滞留病原菌[2]。其中非结核分枝杆菌(Non-Tuberculous Mycobacteria,NTM)感染是BCS患者最常见的并发症之一,尤其在尘肺病、肺结核病等结构性肺病患者中更为普遍[3]。NTM是一类细菌,与结核分枝杆菌(Mycobacterium tuberculosis,MTB)复合群及麻风分枝杆菌并列为分枝杆菌的三大类别。NTM可通过皮肤、胃肠道及呼吸道等途径侵入人体,而气道扩张后的BCS患者因其气道结构的改变,更易受到NTM的侵袭,进而引发气道炎症和结构破坏[4]。因此,BCS合并NTM感染成为临床医生面临的重要问题之一。然而,目前关于支气管扩张合并NTM感染的免疫学机制尚不完全清楚,外周血免疫指标谱水平的改变及其与疾病严重性之间的联系也尚未充分探讨。因此,本研究旨在分析支气管扩张合并NTM病患者的外周血免疫指标谱水平,以期深入了解这一特殊人群的免疫状态,为临床诊断和治疗提供更有针对性的依据。
1 资料与方法
1.1一般资料:选取2021年5月至2023年5月我院收治的96例经高分辨率计算机断层扫描(HRCT)诊断为支气管扩张患者,根据患者是否合并NTM感染分为感染组(33例)和未感染组(63例)。两组性别、吸烟史、冠心病等一般资料进行比较,差异无统计学意义(P>0.05),见表1。
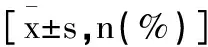
表1 两组一般资料比较
纳入标准:①患者年龄>18岁;②患者符合《成人支气管扩张症诊治专家共识》[5]支气管扩张诊断标准,经胸部高分辨CT检查及临床症状确诊;③感染组患者符合《非结核分枝杆菌病诊断与治疗专家共识》[6]NTM病诊断标准,临床表现为:持续的咳嗽、痰产量增加、体重下降、发热、夜汗等。经诱导痰NTM培养液、影像学检查、支气管肺泡灌洗液培养确诊;④患者无血液疾病;⑤患者临床资料完整。排除标准:①自身免疫疾病者、近期服用过免疫抑制剂患者;②合并恶性肿瘤者、严重精神疾病患者;③妊娠期及哺乳期妇女、急性脑血管疾病患者;④伴有消化系统感染、泌尿系统感染等其他急性感染患者。
1.2方法:在入院次日晨,抽取患者静脉血液4.0mL,将血液缓慢注入标记的离心管中进行离心,离心机速度为3000 r/min,离心时间为10min,离心完成后收集血清标本,使用酶联免疫吸附(ELISA)法检测高敏C反应蛋白(high-sensitivity C-reactive protein,hs-CRP)、胱抑素C(cystatin ,CysC)、同型半胱氨酸(homocysteine,Hcy),试剂盒选自R&D Systems公司。使用赛默飞世尔科技公司生产的At- tuneNxT流式细胞仪检测T淋巴细胞亚群(CD3+、CD4+、CD8+)水平。使用Abbott Architect系列的Abbott Architect i2000SR全自动生化分析检测免疫球蛋白(IgA、IgM、IgG)水平。

2 结 果
2.1两组外周血免疫球蛋白与T淋巴细胞亚群比较:两组外周血免疫球蛋白水平比较,差异无统计学意义(P>0.05),感染组CD3+、CD4+低于未感染组(P<0.05),感染组CD8+高于未感染组(P<0.05) ,见表2。
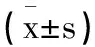
表2 两组外周血免疫球蛋白与T淋巴细胞亚群比较
2.2两组外周血 hs-CRP、CysC、Hcy水平比较:两组外周血Hcy比较,差异无统计学意义(P>0.05),感染组外周血hs-CRP、CysC高于未感染组(P<0.05),见表3。
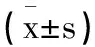
表3 两组外周血hs-CRP CysC Hcy水平比较
2.3支气管扩张合并NTM病不同受累肺叶数目组患者外周血免疫球蛋白与T淋巴细胞亚群比较:三组外周血IgA、IgM、IgG、CD8+比较,差异无统计学意义(P>0.05),三组CD3+、CD4+比较,1~2肺叶组>3~4肺叶组>5~6肺叶组(P<0.05),见表4。
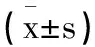
表4 支气管扩张合并NTM病不同受累肺叶数目组患者外周血免疫球蛋白与T淋巴细胞亚群比较
2.4支气管扩张合并NTM病不同受累肺叶数目组患者外周血hs-CRP、CysC、Hcy水平比较::三组外周血hs-CRP、CysC及Hcy对比,差异无统计学意义(P>0.05),见表5。
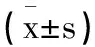
表5 支气管扩张合并NTM病不同受累肺叶数目组患者外周血hs-CRP CysC Hcy水平比较
3 讨 论
BCS的主要特征是支气管的持续扩张,不仅会导致患者气道通畅性下降,还会造成气流动力学异常,影响肺部的正常功能[7]。同时,由于持续扩张,支气管的壁会逐渐变薄,甚至可能出现破裂,导致气胸等严重并发症,而正是由于支气管的结构性改变,为细菌和病毒提供了入侵的机会,导致气道感染的发生率增加。其中,NTM感染最为常见,其在肺部定植后,通过一些列生产繁殖后引起肺部感染,进而损伤气道的结构,导致支气管管壁进一步薄弱和破损,最终使得肺功能下降,严重影响BCS患者的生活质量和临床预后[8]。此外,气道持续性的扩张和破坏以及气道内细菌的长期滞留所引发的炎症,会导致免疫系统的激活和调节异常,进而引起免疫指标谱的改变[9-10]。因此,免疫指标的变化可反映其炎症程度、免疫功能状态以及治疗效果等方面的信息,对其水平进行检测,有助于深入了解BCS合并NTM感染的免疫学特征,为临床诊治提供更为准确的参考依据。
感染和气道炎症是BCS发展的常见原因,二者之间形成恶性循环,导致病情进一步恶化。细胞免疫是机体对抗感染等病理状态的主要防御机制之一。本研究结果中提示,感染组CD3+、CD4+低于未感染组(P<0.05),感染组CD8+高于未感染组(P<0.05),同时感染组外周血hs-CRP、CysC、高于未感染组(P<0.05),这说明NTM感染可对患者的免疫系统和炎症状态产生一定影响。分析原因为,CD3+是T细胞受体复合体的一部分,出现在所有成熟T细胞的表面,T细胞受体与抗原结合时,CD3+复合体发出信号,激活T细胞。而T细胞是免疫系统的中心细胞,对许多感染具有保护作用,NTM感染会引起T细胞的大量活化和扩增,但随后会出现所谓的“耗竭”现象,导致T细胞数量和功能下降,进而CD3+水平随之下降。CD4+T淋巴细胞在免疫应答中发挥着重要的主导作用,CD4+T淋巴细胞的活化和分泌的干扰素(IFN-γ)是对抗NTM的主要力量,当NTM进入人体后,CD4+可识别抗原,并通过分泌细胞因子来协调其他免疫细胞,对NTM进行捕获、吞噬和杀灭,但慢性感染和持续免疫激活可导致CD4+T细胞的功能耗竭,且HIV也可直接感染并消灭CD4+T细胞,最终导致其数量下降[11]。而CD8+T淋巴细胞是免疫系统中的另一类重要的T淋巴细胞,其主要功能是识别并消灭感染的细胞,其数量增多则是为了应对感染状态,以增强对病原菌的抵抗能力,但若感染持续存在,CD8+也可能逐渐陷入所谓的“耗竭”状态,表现出一些抑制性受体,并且效能减弱[12-13]。CysC是一种由细胞产生的蛋白质,在正常情况下主要由肾脏清除,并被认为是肾脏功能的敏感指标,而在炎症反应中,炎性细胞释放多种炎性因子,如细胞因子和趋化因子,这些炎性因子可影响肾小球滤过率,导致CysC的血液水平升高。另外,hs-CRP是一种C-反应蛋白的敏感性指标,是炎症的标志物之一。当机体面临感染或其他炎症刺激时,肝脏会合成C-反应蛋白,并释放到血液中,且hs-CRP的浓度通常在炎症反应后的6~8h内开始上升,并且可以持续较长时间。因此,hs-CRP常被用作评估炎症状态和感染程度的指标。
本研究进一步将感染组依据支气管扩张受累肺叶数分为3组进行对比分析,结果显示,三组CD3+、CD4+比较,1~2肺叶组>3~4肺叶组>5~6肺叶组(P<0.05)。这说明,CD3+、CD4+水平与受累肺叶数存在相关性,即受累肺叶数越多,免疫细胞数量和炎性因子水平的变化越明显。这也进一步提示了支气管扩张合并NTM感染的严重性和复杂性,受累肺叶数较多的患者往往伴随着更显著的免疫功能异常和炎症反应,需要更加积极和个体化的治疗策略。因此,在治疗支气管扩张患者时,尤其是合并NTM感染的患者,需要重视其免疫功能状态和炎症水平的监测,并及时采取相应的治疗措施,以避免病情进展和并发症的发生。
综上所述,支气管扩张合并NTM病患者外周血CD3+、CD4+降低,CD8+、hs-CRP、CysC升高,且CD3+、CD4+水平与受累肺叶数相关。提示支气管扩张合并NTM感染的患者免疫功能受损、炎症反应增强与病变程度有关,充分了解这些异常的免疫指标对于指导临床治疗和改善患者预后具有重要意义。

