ⅢC期宫颈癌根治性放疗后预后相关因素分析
张雯婷,修雨婷,王 琢,王蕴龙,陈 杰,孙宝胜*
(1.长春中医药大学,吉林 长春130117;2.吉林省肿瘤医院放疗科,吉林 长春130012)
早期宫颈癌患者的治疗可以行根治性手术联合术后放疗,但对于中晚期宫颈癌患者,国际公认的、标准的治疗方案是根治性同步放化疗,目前已经广泛应用于临床。然而,发生淋巴结转移的宫颈癌患者预后仍不理想。国际妇产科联盟(FIGO)在2018年对宫颈癌的分期进行了修订,将初始治疗前影像学上发生盆腔淋巴结转移的宫颈癌患者定义为ⅢC1r期,发生腹主动脉旁淋巴结转移定义为ⅢC2r期。本研究回顾性分析吉林省肿瘤医院行根治性放疗的117例宫颈癌淋巴结转移患者的临床资料,观察近、远期疗效和相关预后因素,以及观察宫颈癌患者发生腹主动脉旁淋巴结转移的风险因素,为宫颈癌个体化治疗提供思路。
1 资料与方法
1.1 临床资料回顾性分析吉林省肿瘤医院2017年1月-2021年1月收治的117例ⅢC期宫颈癌患者的病历资料,既往未手术治疗且无其他部位放疗史。年龄30~73岁,中位年龄54岁。具体纳入标准包括:(1)病理学诊断的宫颈癌;(2)影像学证实盆腔、或腹主动脉旁淋巴结转移的ⅢC1r或ⅢC2r期(FIGO 2018分期),诊断标准[1-2]如下:①CT或MRI检查显示淋巴结最大短径大于1 cm,或强化明显;②短径<1 cm的淋巴结,增强扫描后明显强化、形状不规则或中心有坏死;③PET-CT检查提示淋巴结阳性。(3)有完整的治疗前影像资料及完善的随访资料;(4)接受根治性放疗。临床详细资料详见表1。

表1 117例宫颈癌患者临床资料
1.2 治疗方法治疗采用体外放疗和腔内放疗相结合的方式。盆腔外照射采用三维适形或调强放疗,总剂量:45.0~50.4Gy,1.8~2.0Gy/次;转移或肿大淋巴结同步加量至DT60~64Gy。内照射:三维后装近距离照射采用铱192作为照射源,每次6Gy,共4~6次。化疗:97例患者接受了辅助或者序贯化疗,新辅助在我们中心没有常规使用。每周顺铂(30~40 mg/m2)是同期化疗的一线方案,而每周紫杉醇(60~80 mg/m2)是肾功能不全患者的替代方案。
1.3 随访采用电话和门诊复查相结合的方式,出院后第1~2年每3个月复查1次,第3~5年每6个月复查1次。所有患者治疗后均定期随访至2023年3月或死亡截止,中位随访时间48个月。总生存时间(overall survival,OS)定义为从治疗开始至任何原因引起死亡或者末次随访的时间,无病生存时间(disease-free survival,DFS)定义为从治疗开始至发生复发、转移以及任何原因引起死亡或末次随访的时间。
1.4 统计学处理使用SPSS26.0软件进行统计分析,生存分析采用Kaplan-Meier法,单因素分析采用Log-rank检验,多因素分析采用COX比例风险回归模型进行。腹主动脉旁淋巴结转移风险分析采用χ2检验及Logistics回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 淋巴结分布情况117例宫颈癌患者初治时均发生了盆腔淋巴结转移,其中,仅发生盆腔淋巴结转移的ⅢC1r期98例,伴发生腹主动脉旁淋巴结转移的ⅢC2r期19例(分布情况见表2)。将盆腔转移淋巴结分为4组:髂总淋巴结组、髂内及闭孔组、髂外淋巴结组、骶前组;将腹主动脉旁转移淋巴结按血管划分区域分为3组:腹主动脉左侧区域(LPA)、腹主动脉与下腔静脉之间区域(AC)、下腔静脉右侧区域(RPC);按椎体划分区域分为2组:腰2椎体以上组、腰2-腰3椎间盘水平组及腰3椎体以下组。盆腔转移淋巴结分布以髂内及闭孔组淋巴结最多,其次为髂外组,骶前组最少;腹主动脉旁淋巴结转移主要发生在腰2-腰3椎间盘水平组及腰3椎体以下组,以腹主动脉左侧区域最多,其次为腹主动脉与下腔静脉之间的区域,下腔静脉右侧区域最少。
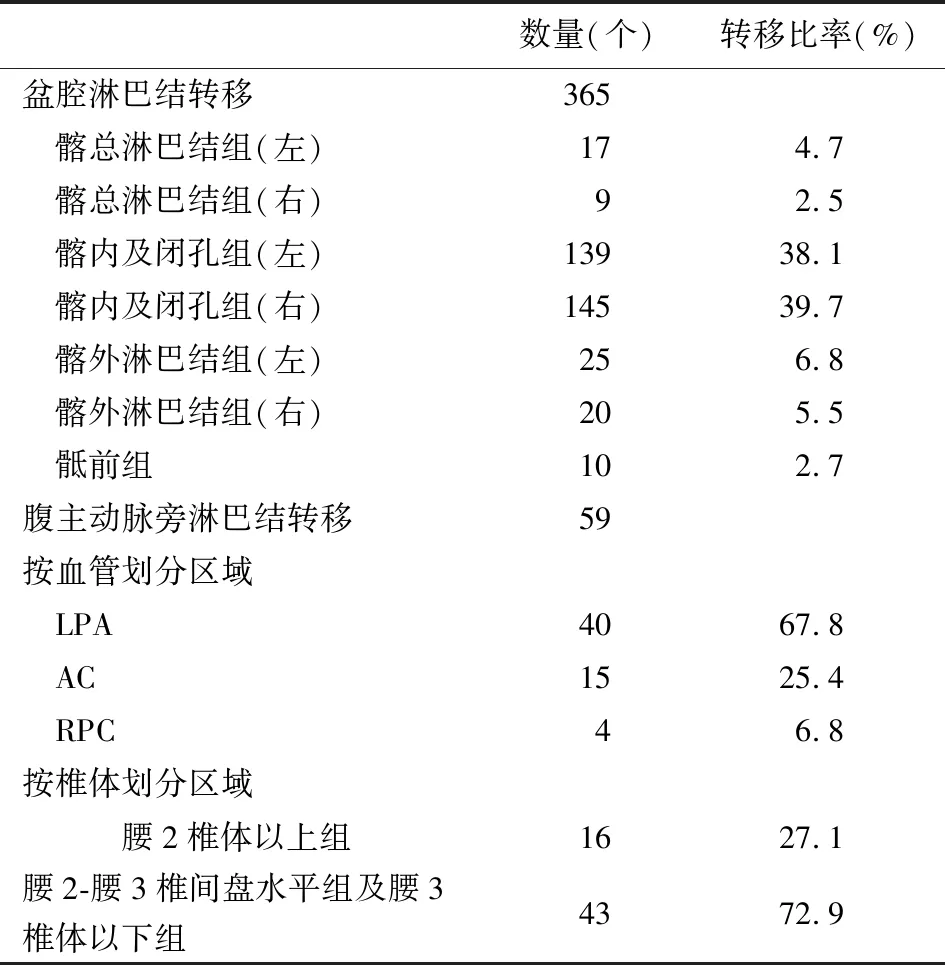
表2 117例盆腹腔淋巴结转移具体部位分布情况
2.2 复发、转移及生存情况117例患者随访期间共29例发生死亡。发生淋巴结复发患者8例(6.8%),盆腔淋巴结复发数量13个,以髂内及闭孔区(12个)最多;腹主动脉旁淋巴结复发数量6个,主要于腰2-腰3椎间盘水平组及腰3椎体以下组(6个),且以腹主动脉左侧(4个)复发多见,其次为腹主动脉与下腔静脉之间的淋巴结(2个)。放疗后远处转移以肺转移最为常见(表3),且大多在1年内发生转移。全部患者3年OS、DFS分别为75.2%、65.8%,ⅢC1r和ⅢC2r期3年OS、DFS分别为77.6%、70.4%和63.2%、47.4%(图1)。
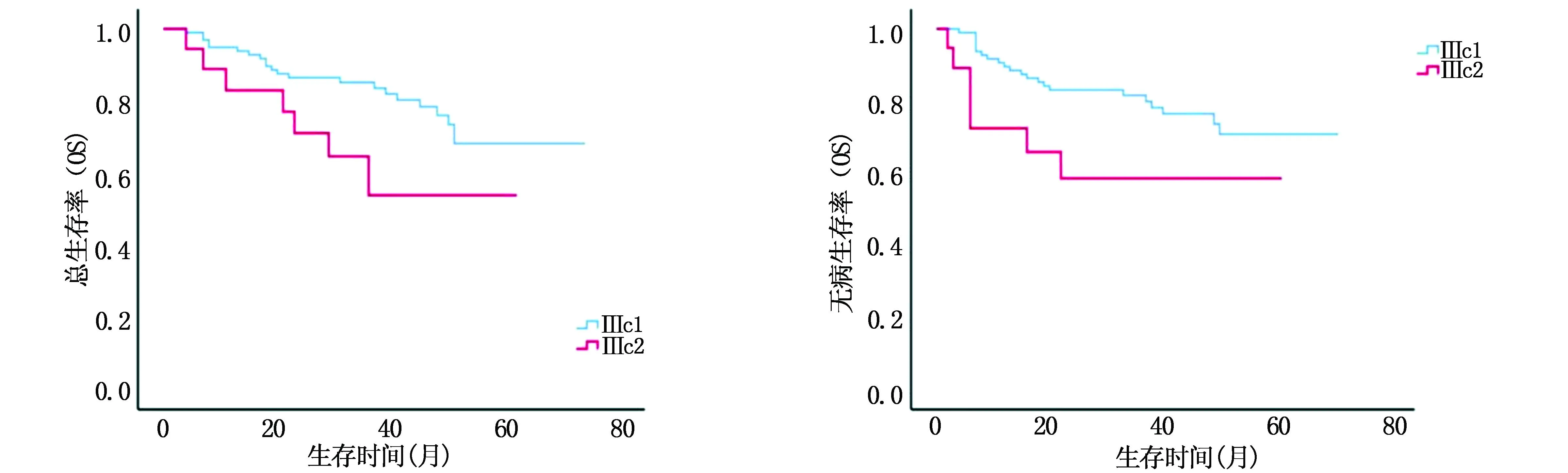
图1 117例患者根治性放疗后总生存(左)和无病生存(右)曲线
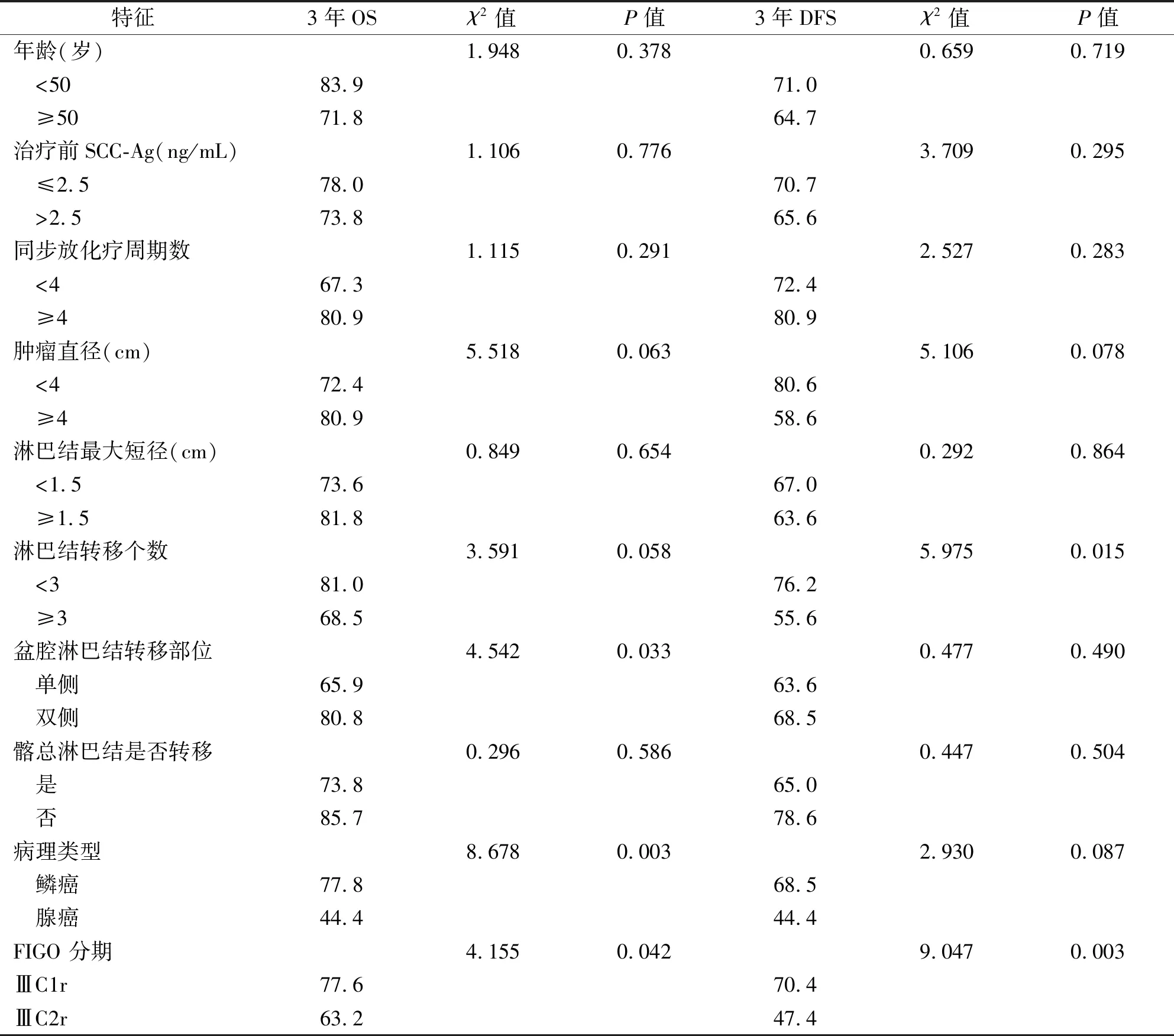
表3 117例宫颈癌患者预后单因素分析
2.3 预后影响因素分析单因素分析显示,3年OS与盆腔淋巴结转移部位、病理类型、分期明显相关;3年DFS与盆腔淋巴结转移数量、分期显著相关(OS:χ2=4.542、8.678、4.155;DFS:χ2=5.975、9.047,P<0.05,表3)。
将单因素分析结果纳入多因素分析,得到结果如表4。病理类型是影响OS的独立预后因素(HR=0.280,P<0.05),影响DFS的独立预因素则包括盆腔淋巴结转移数量和分期(HR=0.498,0.472,P均<0.05)(表4)。
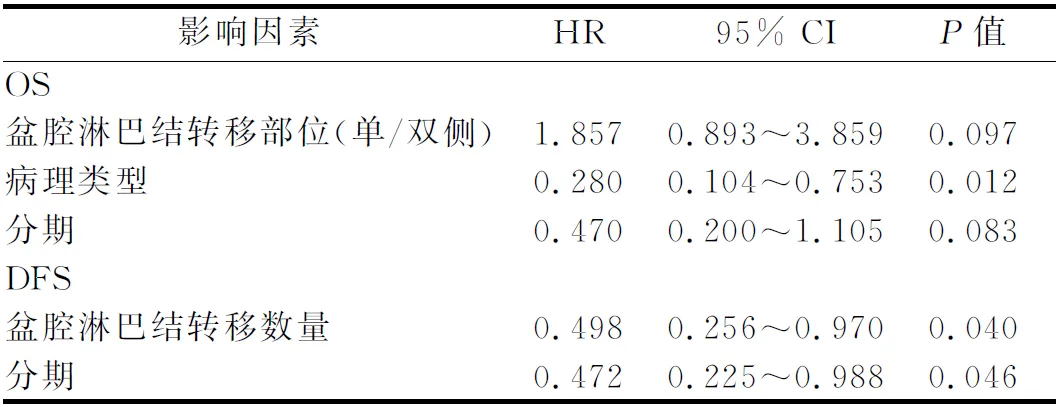
表4 117例宫颈癌淋巴结转移患者预后多因素分析
2.4 腹主动脉旁淋巴结转移高危因素分析我们进一步分析了发生腹主动脉旁淋巴结转移的影响因素,单因素分析显示主要与同步放化疗周期数、肿瘤直径、初治时盆腔淋巴结最大短径、盆腔淋巴结转移数量、盆腔淋巴结转移部位及髂总淋巴结转移相关(P<0.05,表5)。将单因素分析结果纳入Logistics回归分析显示,发生腹主动脉旁淋巴结转移的影响因素主要为同步放化疗周期数及髂总淋巴结转移(表5)。
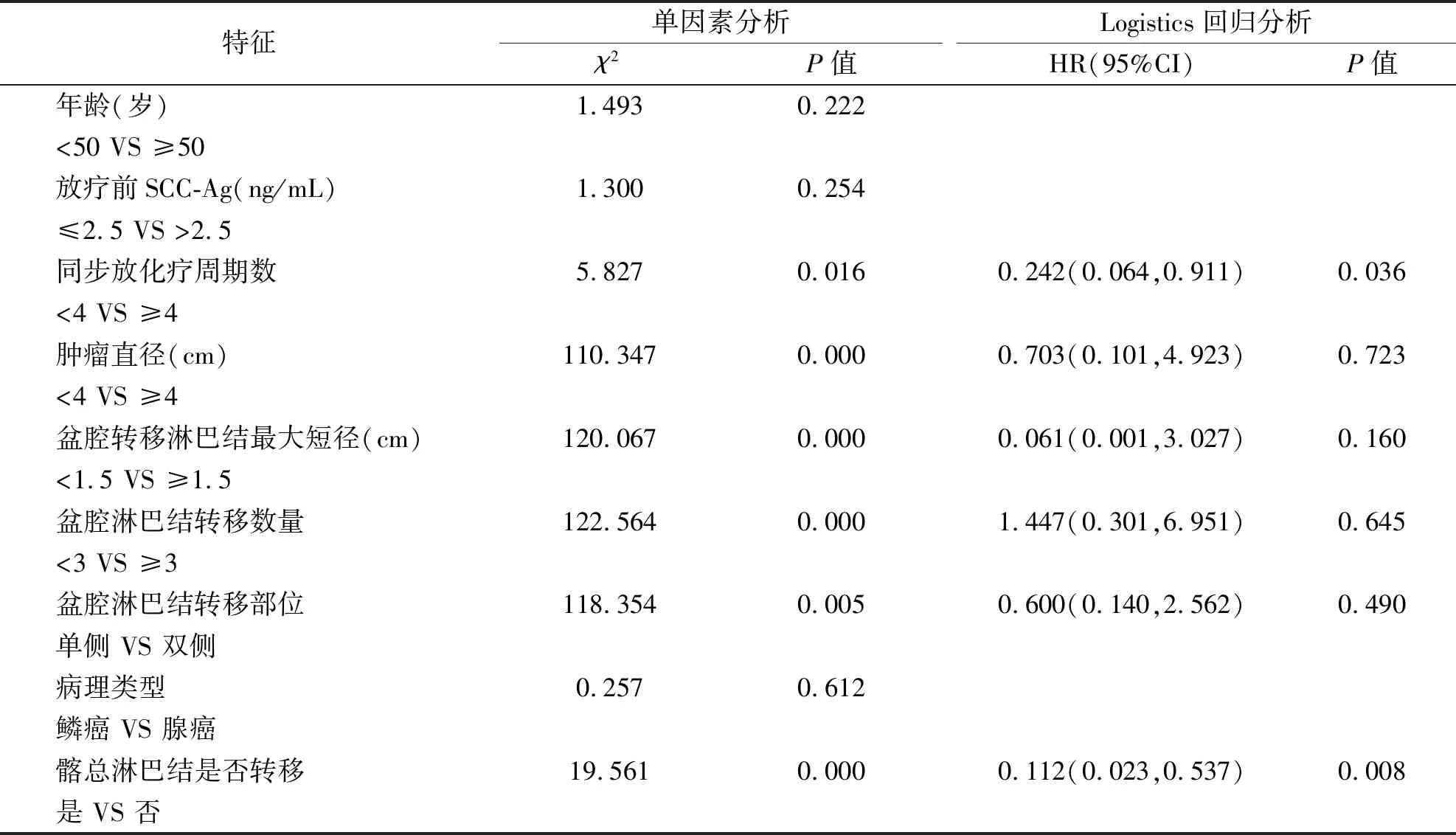
表5 腹主动脉旁淋巴结转移单因素及Logistics回归分析
3 讨论
既往研究表明,盆腔淋巴结受累约占局部晚期宫颈癌(LACC)患者的30%~50%,腹主动脉旁淋巴结转移则可能高达10%~35%[3],初治时发生淋巴结转移的宫颈癌患者死亡率大大提高。宫颈癌FIGO=国际妇产科学联盟;SCC-Ag=鳞状细胞抗原;OS=总生存率;DFS=无病生存率FIGO 2018版分期将发生淋巴结转移的宫颈癌患者定义为ⅢC期,并细分为盆腔淋巴结转移(ⅢC1期)和腹主动脉旁淋巴结转移(ⅢC2期)[4]。MCCOMAS等[5]在NCDB 研究中证实,5909例患者ⅢC1期宫颈癌患者死亡风险是淋巴结阴性患者的两倍,而ⅢC2期甚至达到了四倍。WANG等[6]对502例ⅢC1期患者进行了研究,发现这类患者进行同步放化疗后3年OS及DFS分别为81.7%和71.4%;LIU等[7]的研究显示发生腹主动脉旁淋巴结转移的59例宫颈癌患者,经过扩场放疗+化疗后3年OS及DFS为41.3%和83.4%。本研究中ⅢC1期3年OS及DFS分别为77.6%、70.4%,ⅢC2期3年OS及DFS分别为70.4%、47.4%,本研究ⅢC2期3年OS较高。GOUY等[3]还发现术后病理提示盆腔淋巴结转移的宫颈癌患者,发生隐匿性腹主动脉旁转移率从12%上升到22%。一项来自日本的回顾性研究发现,对于手术后存在淋巴结转移的宫颈癌患者,予以辅助化疗能够降低远处转移发生率[8],可能预示着对于这部分患者,给予放疗后辅助化疗和盆腹腔延伸野放疗可能明显改善预后,这也是我们未来研究工作的重要方向。
在既往盆腔淋巴结转移部位的研究中,当只有单侧盆腔淋巴结转移出现时5年生存率为56.3%,但发生双侧淋巴结转移患者5年生存率仅为33.3%[9],双侧比单侧盆腔淋巴结转移生存率明显降低。本研究获得了类似的结论,但多因素分析显示是否发生双侧盆腔淋巴结转移对预后无显著影响。CAI等[10]对8314个转移淋巴结进行了研究,发现盆腔淋巴结转移中,以闭孔淋巴结转移最为常见,LIU等[11]获得了类似的结论。KWON等[12]对249例宫颈癌患者进行了多中心回顾性研究,所有患者均行子宫切除术并淋巴结清扫,术后行放化疗,发现盆腔淋巴结转移数量≥3个是DFS的不利指标。JANG等[13]报道显示,大多数患者腹主动脉旁淋巴结转移位于腰3水平/或腰4水平。SRINIVASAN等[14]的研究中,腹主动脉旁淋巴结转移最高位于腰1椎体水平。本研究中发现盆腔淋巴结最常见的转移部位为髂内及闭孔区域,腹主动脉旁淋巴结转移则主要发生在腰2以下水平,腰2椎体以上淋巴结转移显著减少。与既往研究结果相仿。KEENAN等[15]还发现,腹主动脉旁阳性淋巴结多位于左肾静脉以下水平,且下腔静脉右侧区域的LN不到6%。TAKIAR等[16]同样报道了宫颈癌中腹主动脉旁淋巴结的不对称分布,大多数(96%)的淋巴结主要位于主动脉、腔静脉间或左侧腹主动脉旁区域,而只有4%的淋巴结位于下腔静脉右侧的区域。SAKURAGI等[17]在研究中提到发生髂总淋巴结转移的患者更易发生腹主动脉旁淋巴结转移,同时也提到了发生双侧盆腔淋巴结的患者,发生腹主动脉旁淋巴结转移的风险更高。我们进一步分析发现,腹主动脉旁淋巴结转移与髂总淋巴结转移明显相关,推断此类患者需进行盆腔延伸野预防性照射,并应重点包绕左侧腹主动脉旁区域,与本中心既往靶区勾画的经验基本相符。由于淋巴结的空间分布数据尚不充足,PÖTTER等[18]相关前瞻性研究仍在进行中,目前对于宫颈癌放射治疗中腹主动脉旁淋巴结引流区勾画范围的界定尚未达成共识,更好地了解转移淋巴结分布模式可能有助于临床靶区勾画范围的确定,为精准放疗提供研究依据。
我们的研究有以下局限性。首先,ⅢCr期宫颈癌的队列包括一些没有实际淋巴结转移的患者,因为并非所有影像学研究中的淋巴结肿大都是真正的转移。其次,这是一项单一机构的回顾性研究,由于信息缺失而存在选择性偏倚,本研究涉及的病例数相对较少,各组数不平衡。第三,我们只进行了3年的生存分析,没有统计更多的临床检测指标,我们需要进一步探索,通过未来的大规模前瞻性试验来确定结果。
综上所述,对于宫颈癌ⅢC期患者,盆腔淋巴结转移数量≥3个、腺癌的患者根治性放疗后的预后较差,需采取更加积极的治疗策略。尤其是对于发生腹主动脉旁淋巴结转移的ⅢC2期患者,辅助治疗具有重要价值,腹主动脉旁延伸野放疗的必要性仍需要前瞻性临床研究探索并证实。

