腹腔镜胆囊切除术联合十二指肠镜与联合胆管镜手术治疗胆结石并肝外胆管结石临床效果比较
林建泉,杜丕波,黄灿坡
1 中国人民解放军联勤保障部队第九一〇医院普外科,福建泉州 362000;2 中国人民解放军联勤保障部队第九一〇医院检验科
受人口老龄化趋势发展、国民饮食结构改变、影像学诊断水平提高等因素影响,胆结石发病率不断增长。10%~18%的胆结石患者同时合并肝外胆管结石[1-2]。既往临床上针对胆结石并肝外胆管结石的治疗多采用切开胆管取石术,但该手术方式对患者的创伤较大、术后恢复时间长,且并发症发生率高[3-5]。随着腹腔镜、十二指肠镜、胆管镜等设备的不断完善,以及手术技术的逐渐成熟,双镜同期治疗胆结石并肝外胆管结石逐渐发展起来。双镜同期治疗克服了传统治疗方式的弊端,具有手术创伤小、术后恢复快等优势,同时对于提高治疗效果具有明显优势[6-7]。但目前关于腹腔镜联合十二指肠镜与腹腔镜联合胆管镜治疗胆结石并肝外胆管结石的临床效果是否有差异鲜见报道。为此,我们进行了如下研究。
1 资料与方法
1.1 临床资料 纳入标准:①经B 超、腹部CT 或MRI 等检查确诊为胆结石并肝外胆管结石;②美国麻醉医师协会(ASA)分级Ⅰ~Ⅲ级;③胆总管直径>10 mm,肝外胆管结石最大直径<25 mm;④无手术及麻醉禁忌证。排除标准:①合并肝内型肝胆管结石、胆总管结石复发、Mirrizi 综合征;②伴有严重心肺疾病无法耐受手术;③既往胰胆管造影(ERCR)治疗史;④既往腹膜炎病史或腹部重大手术史导致腹腔内可能存在严重粘连;⑤合并胆管梗阻且发生梗阻化脓性急性胆囊炎;⑥合并肝硬化门静脉高压;⑦妊娠期或哺乳期女性;⑧合并胆管肿瘤或其他肿瘤。选取2019年12月—2022年11月我院收治并符合上述标准的胆结石并肝外胆管结石患者86例,随机分为A、B 组各43 例。A 组男18 例、女25 例,年龄(45.02 ± 11.08)岁,胆总管直径(16.45 ± 2.76)mm,最大结石直径(12.97 ± 2.54)mm,天门冬氨酸氨基转移酶(180.52 ± 29.25)U/L,丙氨酸氨基转移酶(204.36 ± 37.14)U/L,胆管结石单发24 例、多发19 例,ASA 分级Ⅰ~Ⅱ级34 例、Ⅲ级9 例。B 组男16 例、女27例,年龄(46.14 ± 10.52)岁,胆总管直径(17.06 ± 2.49)mm,最大结石直径(13.46 ± 2.27)mm,天门冬氨酸氨基转移酶(182.25 ± 28.75)U/L,丙氨酸氨基转移酶(202.74 ± 35.76)U/L,胆管结石单发20 例、多发23 例,ASA 分级Ⅰ~Ⅱ级33 例、Ⅲ级10 例。两组上述资料具有可比性(P均>0.05)。本研究通过我院医学伦理委员会审核,患者及家属均签署知情同意书。
1.2 双镜同期手术治疗方法 A 组行腹腔镜胆囊切除术联合十二指肠镜手术同期治疗:患者气管插管后全麻,取仰卧位。采用四孔法作弧形切口于脐孔下缘,置入Trocar,建立气腹,维持12~15 mmHg。置入腹腔镜,探查胆囊、胆囊三角等部位炎症程度,以电凝钩分离胆囊管、胆囊血管,以钛夹夹住胆囊管、胆囊动脉,超声刀切除胆囊并取出。之后取俯卧位,面朝术者,自口腔置入十二指肠镜。以内含亲水斑马导丝的十二指肠乳头切开刀进入十二指肠第二部,乳突插管成功后,行肝内外胆管造影,观察胆管扩张程度、结石位置、占位病变、胆总管狭窄程度等。行内镜取石术、十二指肠乳头切开术,将乳头柱状气囊导管沿工作通道置入十二指肠乳头内,注入稀释造影剂,扩张球囊,拔出柱状球囊与斑马导丝,以取石网篮取石,以气囊探查有无结石遗留。B 组行腹腔镜胆囊切除术联合胆管镜手术同期治疗:腹腔镜胆囊切除术操作同A组,充分暴露胆总管,细针穿刺抽出胆汁确定胆总管后,纵行切开胆总管中上段前壁7.5~15.0 mm。若腹腔镜下可看到较大且数目较少的结石,可直接取出,若为多发、细小、易碎结石,则应经主操作孔置入胆管镜,取石。胆管镜进入胆总管后,全面探查肝内外胆管,以取石网篮取石,若结石过大可碎石后取石。胆管镜明确有无结石残留后,可吸收缝线缝合胆总管切口。若怀疑有残留胆总管结石,可置入适合规格T管,并于剑突下Trocar孔引出,腹腔引流管自右侧Trocar孔引出。经胆管造影检查无异常后,拔出T 管,术后冲洗腹腔,放出腹腔气体后,撤离穿刺套管后,缝合伤口。两组术后禁食水8~12 h,观察腹腔引流情况、心率、血压等生命体征;根据引流情况将腹腔引流管放置24~48 h后拔除。若患者存在胆管炎,予以抗生素治疗;病情稳定后,行T管造影观察有无结石残留,若无结石残留则3周后拔除T管。
1.3 临床疗效及免疫功能、胃肠功能相关指标观察方法 ①围手术期相关指标:记录两组顺利完成手术及中转其他治疗的比例,以及手术时间、术中出血量、术后下床活动时间、术后排气/排便时间、住院时间。②免疫及胃肠功能相关指标:两组分别于术前及术后1、7 d 抽取清晨空腹静脉血3 mL,3 000 r/min 离心10 min,分离血清。采用流式细胞术检测血清CD3+、CD4+T 淋巴细胞比例,ELISA 法检测血清胃泌素(GAS)、胃动素(MTL)、二胺氧化酶(DAO)、D-乳酸。③术后并发症及复发情况:记录两组术后住院期间急性胰腺炎、术后出血、胆漏等并发症发生情况;术后随访12 个月,计录术后6、12 个月复发情况。
1.4 统计学方法 采用SPSS22.0 统计软件。计量资料采用Kolmogrov-Smirnov 检验正态性检验,呈正态分布以±s表示,两组间比较采用独立样本t检验,组内治疗前后比较采用配对t检验;非正态分布以M(P25,P75)表示,两组间比较采用秩和检验。计数资料以例(%)表示,组间比较采用确切概率法或χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组围手术期相关指标及住院费用比较 A组成功完成手术37 例(86.05%),中转开腹4 例(9.30%),其中因腹腔粘连严重3 例、因腹腔镜下出血难以控制1 例;B 组成功完成手术38 例(88.37%),中转开腹2例(4.65%),其中因腹腔镜粘连严重1 例、因腹腔镜下出血难以控制1 例;两组成功完成手术及中转开腹的比例比较P均>0.05。两组手术时间、术中出血量、术后下床活动时间、术后排气/排便时间比较差异均无统计学意义(P均>0.05)。A 组住院时间短于B 组,住院费用多于B组(P均<0.05)。见表1。
表1 两组围手术期相关指标比较(± s)

表1 两组围手术期相关指标比较(± s)
注:与B组比较,*P<0.05。
?
2.2 两组手术前后血清CD3+、CD4+T淋巴细胞比例比较 与术前1 d 比较,两组术后1、7 d 血清CD3+、CD4+T淋巴细胞比例均降低(P均<0.05)。两组术前与术后相同时间点血清CD3+、CD4+T淋巴细胞比例比较差异均无统计学意义(P均>0.05)。见表2。
表2 两组手术前后血清CD3+、CD4+ T淋巴细胞比例比较(%,± s)
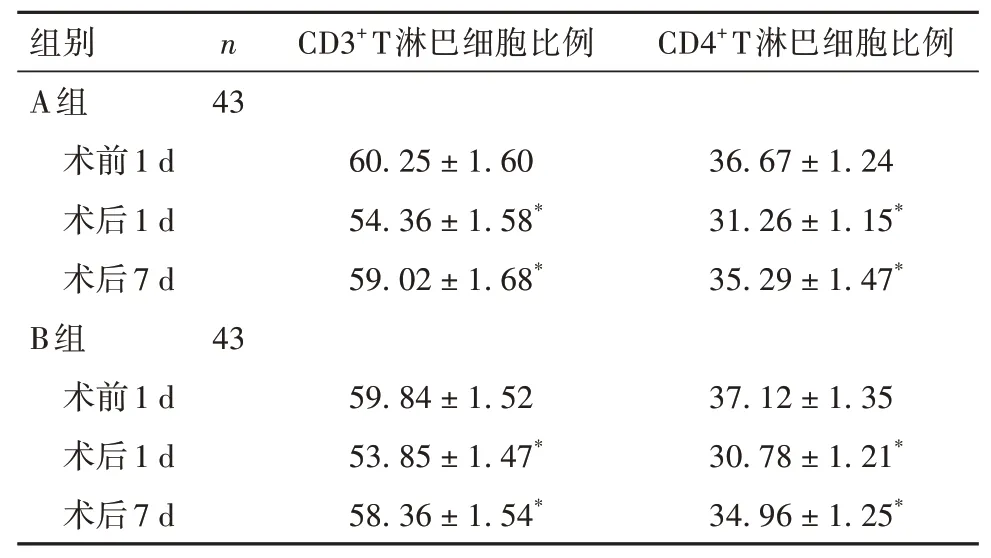
表2 两组手术前后血清CD3+、CD4+ T淋巴细胞比例比较(%,± s)
注:与同组术前1 d比较,*P<0.05。
?
2.3 两组手术前后血清GAS、MTL、DAO、D-乳酸水平比较 与术前1 d比较,两组术后1、7 d血清GAS、MTL 水平均降低,血清DAO、D-乳酸水平均升高(P均<0.05)。两组术前与术后相同时间点血清GAS、MTL、DAO、D-乳酸水平比较差异均无统计学意义(P均>0.05)。见表3。
表3 两组手术前后血清GAS、MTL、DAO、D-乳酸水平比较(± s)
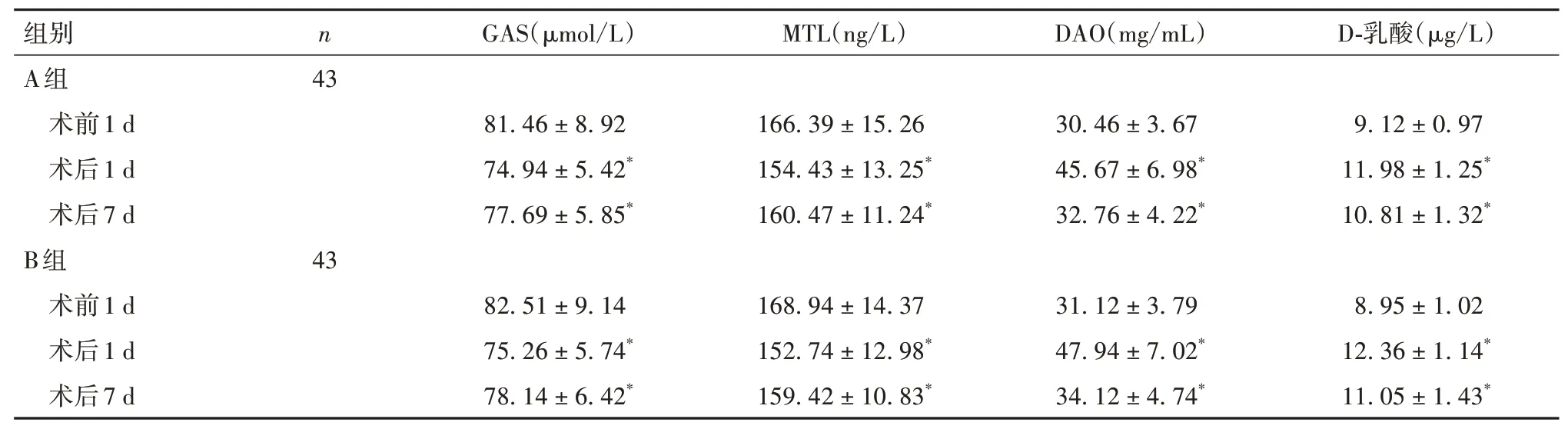
表3 两组手术前后血清GAS、MTL、DAO、D-乳酸水平比较(± s)
注:与同组术前1 d比较,*P<0.05。
?
2.4 两组术后并发症发生率及复发率比较 A 组术后发生出血3 例、急性胰腺炎2 例,并发症发生率为12.82%;B 组术后发生出血1 例、胆漏3 例,并发症发生率为9.76%;两组术后并发症发生率比较,P>0.05。A 组失访1例,B 组失访2例,随访率为96.25%。 A 组术后6、12 个月分别复发1 例(2.63%)、3 例(7.89%),B 组分别为0、2 例(5.13%),两组复发率比较,P均>0.05。
3 讨论
传统开腹胆囊切除、胆总管切开取石、T 管引流术是胆结石并肝外胆管结石的经典术式,具有结石清除率高、适应证广泛、疗效确切等优势,尤其是对于急诊患者,如急性化脓性梗阻性胆管炎、急重症胆囊炎等,具有其他术式无法取代的地位[8-11]。近年来,多种胆管外科微创治疗模式逐渐应用于临床工作中,其中涉及面最广、对胆管外科影响最大的微创技术为十二指肠镜、腹腔镜、胆管镜技术的开发运用,对传统外科手术产生巨大挑战,尤其是双镜联合技术占据重要地位,主要包括腹腔镜联合胆管镜、腹腔镜联合十二指肠镜[12-14]。目前,临床对于胆结石并肝外胆管结石选择何种微创术式尚未达成共识。腹腔镜联合十二指肠镜两阶段法疗效确切,可处理大多数肝外胆管结石,已逐渐成熟[15]。近年来,同期腹腔镜联合胆管镜逐渐应用于临床,其结石清除率与腹腔镜联合十二指肠镜两阶段法相似,且可一定程度缩短住院时间[16]。腹腔镜联合十二指肠镜联合同期治疗可有效克服腹腔镜联合十二指肠镜法两阶段法的两次手术、两次麻醉等不足,在一定程度减少手术时间及术中出血量。而关于同期腹腔镜联合十二指肠镜治疗胆结石并肝外胆管结石的相关报道较少。基于此,本研究对比了腹腔镜联合十二指肠镜同期治疗与腹腔镜联合术中胆管镜治疗胆结石并肝外胆管结石的临床效果。本研究结果显示,两组成功完成手术、中转开腹的比例及手术时间、术中出血量、术后下床活动时间、术后排气/排便时间比较差异均无统计学意义,说明两种术式的临床效果相当。本研究结果显示,腹腔镜联合十二指肠镜同期治疗较腹腔镜联合胆管镜的住院时间短、住院费用多,提示两种术式各有利弊;前者术后住院时间相对较短,但因术中使用设备较多,如十二指肠镜、C 臂机等,加之术中一次性耗材(网篮、导丝等)使用较多,一定程度上增加了手术费用[17-18]。
T 淋巴细胞参与介导机体免疫细胞异常,其中CD3+、CD4+T 淋巴细胞比例下降提示免疫功能减退。血清GAS、MTL 属于胃肠激素,DAO、D-乳酸可反映肠黏膜损伤及通透性变化,均与胃肠功能有关。本研究结果显示,与术前1 d 比较,两组术后1、7 d 血清CD3+、CD4+T 淋巴细胞比例及GAS、MTL 水平均降低,血清DAO、D-乳酸水平均升高,但两组同时间点组间比较差异均无统计学意义,说明两种术式均可使免疫功能及胃肠功能降低,但两种术式对患者胃肠功能和免疫功能的影响相当。
本研究两组术后并发症发生率比较无统计学差异,但并发症各有特点。腹腔镜联合十二指肠镜同期治疗的并发症以术后出血、急性胰腺炎为主,可能是由于腹腔镜联合十二指肠镜同期治疗取石过程中需行乳头括约肌切开,易造成肠腔内容物逆行进入胆管内,致使胰液排泄不通畅,以及造影剂对胰腺腺泡的刺激、损伤,导致急性胰腺炎的发病风险升高。故行十二指肠镜取石时,需注意保护乳头括约肌,尽量避免损伤胆管胰管;术后出血则可能是因为内镜十二指肠乳头括约肌切开术切开处出血,或取石过程中损伤胆管所致出血,故行内镜十二指肠乳头括约肌切开术切开时,若切开处存在活动性出血,应以切开刀电凝止血,对于胆管内出血由乳头流出,以冰渗盐水反复冲洗胆管,必要时胆管内注入血凝酶药物。而腹腔镜联合胆管镜的并发症以胆漏为主,原因是术中T 管缝合不严所致,可引起胆管感染、胆漏,因此需进行持续T管引流、换药处理。
综上所述,腹腔镜胆囊切除术联合十二指肠镜或胆管镜手术治疗胆结石并肝外胆管结石的临床效果及安全性相当,对患者免疫功能、胃肠功能的影响相近,腹腔镜联合十二指肠镜同期治疗的住院时间短,腹腔镜联合胆管镜同期治疗的手术费用少,临床可根据患者实际情况选择合适术式。

