急性脑梗死患者血清CTRP-3、D-二聚体、sTREM2水平及相关临床特征与溶栓后出血性转化的关系*
周有婷, 李志鹏, 王嘉鹏
(1.青海省人民医院 神经内科, 青海 西宁 810000; 2.青海省第五人民医院神经内科, 青海 西宁 810007)
急性脑梗死在临床较为常见,是一种致残率、病死率较高的脑血管疾病[1]。研究发现,诱发急性脑梗死的原因众多,如年龄、血脂异常、高血压、糖尿病、吸烟等,其发病机制多与炎症反应、氧化应激、颈动脉粥样斑块形成、血流动力学改变等有关[2-3]。静脉溶栓是临床首选治疗急性脑梗死的方法,能够缩小梗死面积,修复损伤神经功能,改善患者预后,但溶栓后存在出血性转化(hemorrhagic transformation, HT)风险,对患者的治疗效果及预后有一定影响[4]。
补体C1q/肿瘤坏死因子相关蛋白(complement-C1q/tumor necrosis factor-related protein, CTRP)家族由脂肪组织分泌,可抗炎、抗纤维化、促进血管生成、抗动脉粥样硬化等,其中CTRP-3 在2 型糖尿病患者中具有明显的抑制炎症因子及促进内皮细胞增殖、迁移的作用,可有效缓解下肢血管病变[5];D-二聚体是血栓形成的标志物,可反映凝血/纤溶系统功能[6]。有研究显示,动脉粥样硬化疾病患者存在D-二聚体水平异常,且D-二聚体与疾病分型、病情严重程度相关[7]。最近发现的髓样细胞触发受体2(triggering receptor expressed on myeloid cells 2, TREM2)在髓系细胞激活和天然免疫中有一定作用,也是各种疾病中炎症信号传导的重要因子,临床研究证实可溶性髓样细胞触发受体2(soluble triggering receptor expressed on myeloid cells 2, sTREM2)的循环浓度可用于疾病的诊断和预后判断[8]。目前临床有关血清CTRP-3、D-二聚体、sTREM2 水平与急性脑梗死患者溶栓后HT 的研究报道不多,预测价值尚不明确,因此本研究旨在探讨血清CTRP-3、D-二聚体、sTREM2 水平及相关临床特征与急性脑梗死患者溶栓后HT 的关系,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2018 年9 月—2022 年9 月在青海省人民医院接受溶栓治疗的120 例急性脑梗死患者的临床资料,根据患者溶栓后是否发生HT 分为HT 组(30 例)、非HT 组(90 例)。两组患者年龄、性别、体质量指数(body mass index, BMI)等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究开始前获得医院医学伦理委员会批准(No:2018-07 号),所有患者及其家属均知情同意。
1.2 纳入与排除标准
1.2.1 纳入标准 ①急性脑梗死符合《中国急性缺血性脑卒中诊治指南2018》[9]中相关诊断标准;②HT 符合《中国急性脑梗死后出血转化诊治共识2019》[10]中相关诊断标准;③经颅脑CT 检查确诊;④在青海省人民医院接受重组人组织型纤溶酶原激活剂(recombinant tissue plasminogen activator, rt-PA)溶栓治疗;⑤具有溶栓治疗指征;⑥临床资料完整。
1.2.2 排除标准 ①发病至溶栓时间> 6 h;②合并感染性疾病;③颅内出血或有出血倾向;④rt-PA过敏;⑤神志/精神意识障碍;⑥存在脑血管畸形、颅内动脉瘤;⑦近3 个月梗死性疾病病史;⑧接受脑血管介入术治疗;⑨凝血功能障碍。
1.3 方法
收集两组患者的性别、年龄、BMI、吸烟史、饮酒史、有无心房颤动(以下简称房颤)、是否大面积脑梗死、病灶数、梗死部位、发病至溶栓时间、溶栓药物剂量、入院美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale, NIHSS)评分等一般资料。入院后采用血压计(深圳星脉医疗仪器有限公司,型号:DBP-01P)测量患者收缩压(systolic blood pressure, SBP)、舒张压(diastolic blood pressure, DBP)。抽取患者空腹静脉血5 ml,3 000 r/min 离心15 min,分离血清,置于-50 ℃冰箱保存,采用全自动生化分析仪(美国先邦公司,型号:BH-80)检测甘油三酯(Triglycerides, TG)、总胆固醇(total cholesterol, TC)、空腹血糖(fasting blood glucose, FBG)水平;采用酶标仪(上海闪谱生物科技公司,型号:SuPerMax 3100)使用江莱生物试剂盒以酶联免疫吸附试验检测CTRP-3、sTREM2 水平;采用奥普生物试剂盒,以荧光分析法检测D-二聚体水平。
1.4 统计学方法
数据分析采用SPSS 22.0 统计软件。计数资料构成比或率(%)表示,比较采用χ2检验,计量资料以均数±标准差(±s)表示,比较用t检验;绘制受试者工作特征(receiver operating characteristic, ROC)曲线;多因素分析采用非条件逐步Logistic 回归分析。P<0.05 为差异有统计学意义。
2 结果
2.1 急性脑梗死患者溶栓后发生HT 的单因素分析
两组患者性别、年龄、BMI、吸烟、饮酒、病灶数、梗死部位、发病至溶栓时间、溶栓药物剂量、SBP、DBP、TG、TC、FBG 比较,经χ2/t检验,差异均无统计学意义(P>0.05)。两组患者房颤、大面积脑梗死、入院NIHSS 评分、CTRP-3、D-二聚体、sTREM2 水平比较,差异均有统计学意义(P<0.05);HT 组房颤、大面积脑梗死、入院NIHSS 评分≥ 15 分占比高于非HT 组;血清CTRP-3 水平低于非HT 组,D-二聚体、sTREM2 水平高于非HT 组。见表1。
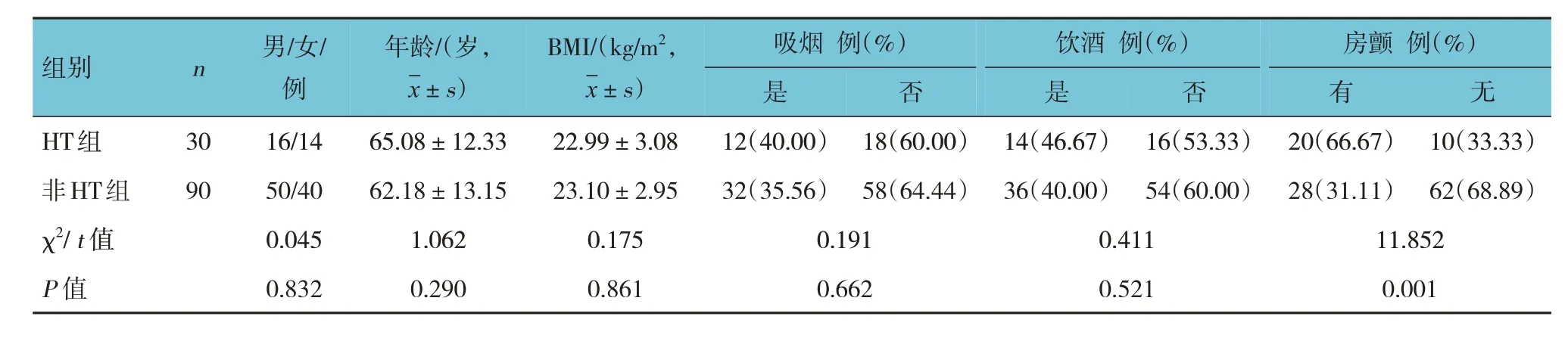
表1 急性脑梗死患者溶栓后发生HT的单因素分析
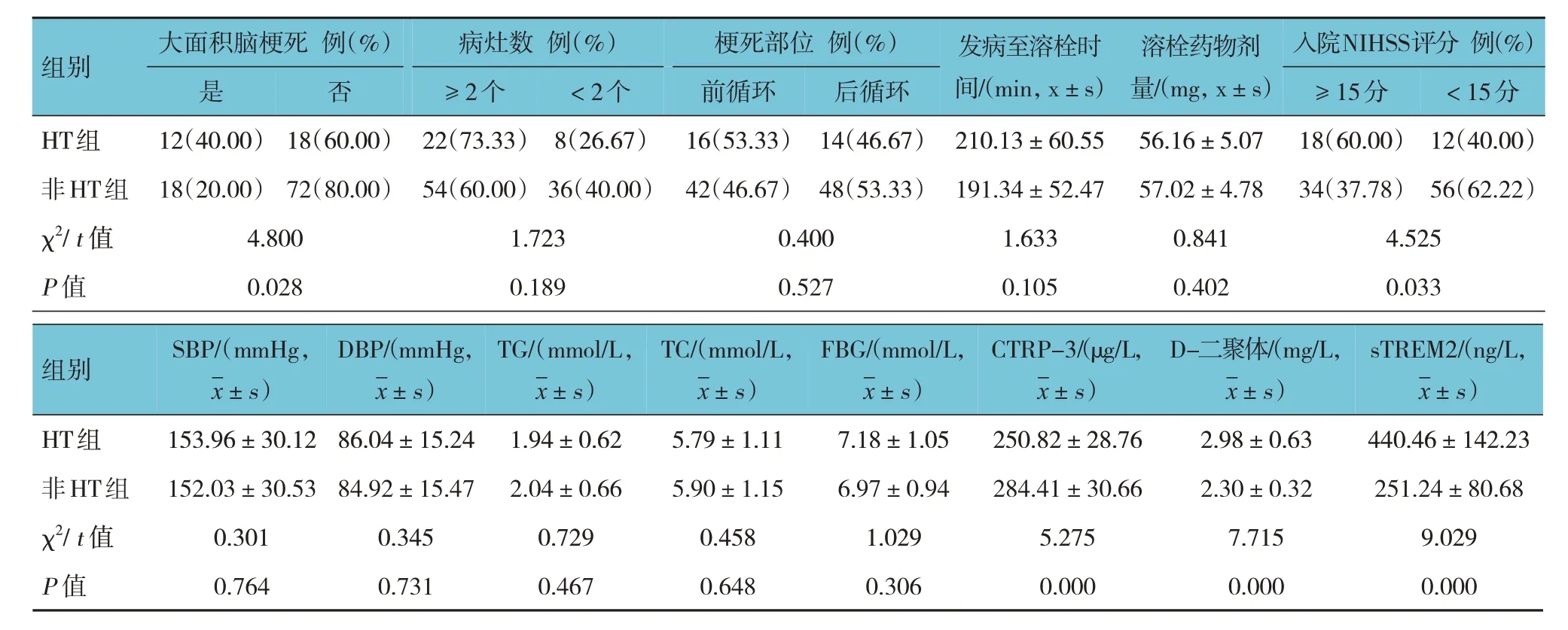
续表1
2.2 血清CTRP-3、D-二聚体、sTREM2水平预测急性脑梗死患者溶栓后发生HT的价值
ROC 曲线分析结果显示,血清CTRP-3、D-二聚体、sTREM2 水平预测急性脑梗死患者溶栓后发生HT 的曲线下面积(area under curve, AUC)分别为0.756(95% CI:0.658,0.855)、0.839(95% CI:0.746,0.932)、0.879(95% CI:0.796,0.962),临界值分别为269.265 μg/L、2.625 mg/L 和314.675 ng/L,敏感性分别为66.7%(95% CI:0.598,0.756)、70.0%(95% CI:0.607,0.812)、80.0%(95% CI:0.714,0.889),特异性分别为73.3%(95% CI:0.636,0.821)、86.7%(95% CI:0.778,0.923)、86.7%(95% CI:0.747,0.942)。见表2。
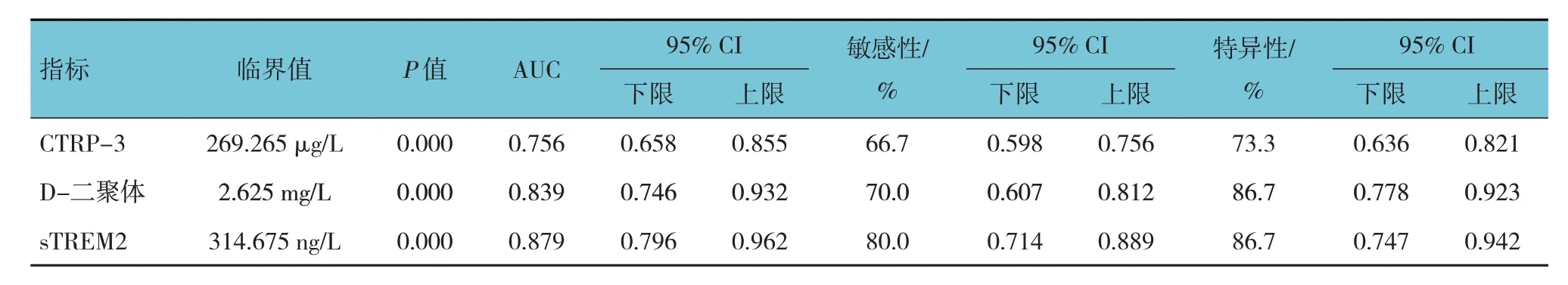
表2 血清CTRP-3、D-二聚体、sTREM2水平预测急性脑梗死患者溶栓后发生HT的效能分析
2.3 急性脑梗死患者溶栓后发生HT 的多因素逐步Logistic回归分析
以急性脑梗死患者溶栓后HT 为因变量,将单因素分析中有差异的因素(房颤、大面积脑梗死、入院NIHSS 评分、CTRP-3、D-二聚体、sTREM2)作为自变量(赋值见表3),进行多因素逐步Logistic 回归分析,引入水准为0.05,剔除水准为0.10,结果显示,房颤[=1.237(95% CI:1.103,1.387)]、大面积脑梗死[=2.338(95% CI:1.292,4.231)]、入院NIHSS 评分≥15 分[=2.087(95% CI:1.231,3.538)]、CTRP-3 ≤269.265 μg/L [=3.006(95% CI:1.508,5.992)]、D-二聚体≥ 2.625 mg/L [=2.649(95% CI:1.374,5.107)]、sTREM2≥314.675 ng/L [=2.328(95% CI:1.411,3.841)]是急性脑梗死患者溶栓后发生HT 的危险因素(P<0.05)。见表4。

表3 赋值表
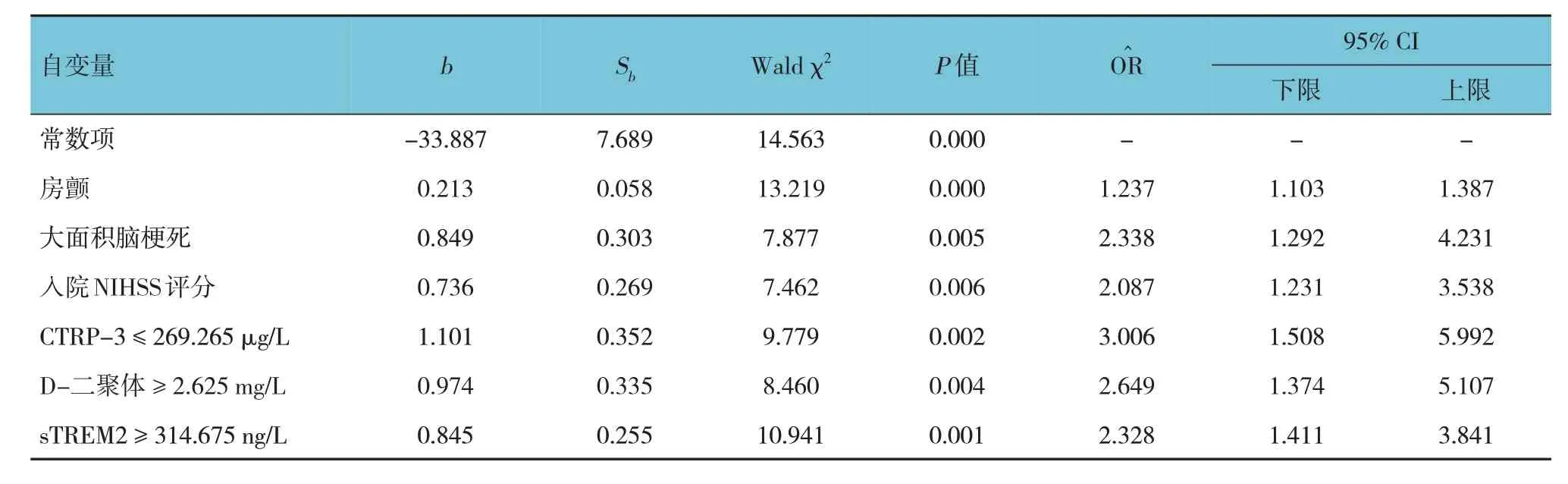
表4 急性脑梗死患者溶栓后发生HT的多因素Logistic回归分析参数
2.4 急性脑梗死患者溶栓后HT 的预测模型及预测HT发生的ROC曲线
根据多因素逐步Logistic 回归分析结果,将上述危险因素纳入急性脑梗死患者溶栓后HT 的预测模型,Logit(P)= -33.887 + 0.213×房颤+ 0.849×大面积脑梗死+ 0.736×入院NIHSS 评分+ 1.101×CTRP-3 + 0.974×D-二聚体+ 0.845×sTREM2。ROC曲线分析结果表明,急性脑梗死患者溶栓后HT预测模型预测HT发生的AUC 为0.957(95% CI:0.914,0.999),标准误为0.022,P值为0.000,敏感性为93.3%(95% CI:0.841,0.991),特异性为87.8%(95% CI:0.808,0.976)。急性脑梗死患者溶栓后HT预测模型预测HT 发生的ROC 曲线见图1。
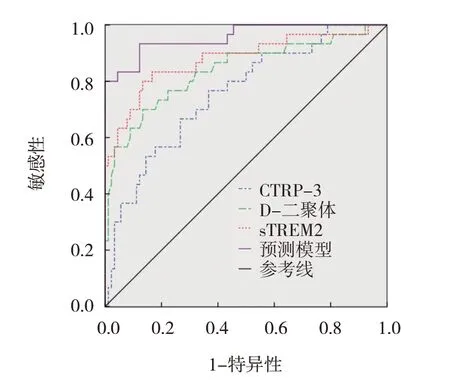
图1 急性脑梗死患者溶栓后HT预测模型预测HT发生的ROC曲线
3 讨论
rt-PA 溶栓在急性脑梗死的治疗中具有简单、方便、快速、创伤小的优势,可通过激活纤溶酶原活性、溶解D-二聚体和纤维蛋白,发挥局部溶栓作用,并对血管内皮细胞进行保护,但容易导致HT、再灌注脑损伤等并发症[11]。其中HT 最为常见,主要是由于缺血区域重新恢复血流灌注引起的继发性出血可加剧患者的病情和神经功能损伤[12]。也有研究指出,HT 患者更易发生脑疝、脑水肿等,导致病死率上升,因此尽早发现急性脑梗死患者溶栓后HT,并采取措施,对改善预后意义重大[13]。有研究发现,血清CTRP-3、D-二聚体、sTREM2 水平与急性脑梗死及溶栓后HT 密切相关,探究其水平变化有助于判断急性脑梗死溶栓后HT 的风险及其病理生理学机制[14-15]。
本研究结果显示,HT 组房颤、大面积脑梗死、入院NIHSS 评分≥15 分占比高于非HT 组,血清CTRP-3 水平低于非HT 组,D-二聚体、sTREM2 水平高于非HT 组。分析其原因为:①合并房颤导致急性脑梗死患者未接受抗凝治疗或治疗不正规而出现心源性脑栓塞,其主要形成于左心耳,发病机制为房颤造成血流缓慢,左心耳血流瘀阻,在多种因素的作用下,凝血级联反应被激活,形成红细胞-纤维蛋白血栓,脱落的栓子随心脏射血时进入大脑动脉,引起脑栓塞[16]。心源性脑栓塞导致的脑梗死和大动脉粥样硬化型脑梗死的病理改变相似,但栓塞性脑梗死患者病情发展更快,局部脑组织缺血缺氧更严重,由此引起的脑组织坏死可分为出血性、缺血性和混合性脑梗死,其中出血性梗死更加常见是因为血管内的栓子被rt-PA 溶解后碎裂而向远端移动,坏死的血管壁在血流恢复后的血压作用下破裂出血,因此房颤导致脑栓塞后易出现HT 及出血性梗死[17]。②梗死面积与HT 呈正相关,梗死面积越大,脑组织缺血缺氧导致的脑水肿越严重,进而压迫梗死区域周围血管,使血管壁通透性增加,水肿消退后侧支循环开放,血管壁发生缺血坏死及内皮细胞损害,易出现破裂,诱发HT[18]。与非大面积脑梗死患者相比,大面积脑梗死患者病情更严重,极易出现脑组织水肿、脑疝、吸入性肺炎、急性上消化道出血、重症肺部感染、呼吸循环衰竭等严重危及生命的并发症,缺血区再灌注时发生HT 的可能性也越大。因此,当急性脑梗死患者出现大面积脑梗死时,需要充分评估溶栓指征,定期复查,以减少HT发生[19]。③NIHSS 评分常用于评估急性脑梗死患者神经系统功能缺损严重程度,NIHSS 评分越高表明患者脑组织缺血及微血管损伤越严重,神经功能缺损程度也更严重[20]。同时有较多研究发现,NIHSS评分越高,溶栓后HT 风险会大大增加,这是因为NIHSS 评分与脑梗死面积呈正相关,脑梗死所致脑水肿压迫血管,影响了血管壁的完整性和通透性,缺血梗死区血管开通时发生再灌注出血风险较大[21-22]。④新型脂肪因子CTRP-3 的作用有抑制炎症、调节免疫、促血管新生、控制血糖、抗动脉粥样硬化等,同时CTRP-3 在脂联素受体1/磷酸化腺苷酸活化蛋白激酶/蛋白激酶B 途径中具有重要作用,能够抑制血管外膜成纤维细胞分化、增殖,从而影响病理性血管重构[23]。高喜斌等[24]的研究显示,CTRP-3 可以抑制巨噬细胞分泌多种促炎细胞因子,进而抑制炎症反应,改善动脉粥样硬化,调节和保护心脑血管。因此低CTRP-3 水平可破坏急性脑梗死患者的内皮细胞及血脑屏障保护作用,加剧炎症损伤,促进脑水肿加重,导致HT 发生[25]。⑤D-二聚体水平可反映继发纤溶亢进及高凝状态,D-二聚体水平异常升高表明存在血栓形成、溶解,血管闭塞和脑组织损伤增加脑水肿及出血风险[26]。急性脑梗死患者出现脑部缺血缺氧症状影响了脑组织微循环,启动了凝血系统,凝血酶、纤维蛋白的持续生成消耗大量纤溶系统物质,打破了凝血与抗凝血系统的平衡,从而产生出血倾向[27]。D-二聚体由纤维蛋白产生,在其水解过程中,破坏了毛细血管间的紧密连接、基底膜及血脑屏障,血液外渗导致血管源性脑水肿,进一步加剧了HT[28]。⑥在研究阿尔茨海默病时发现[29],淀粉样蛋白沉淀和神经元损伤可导致sTREM2 水平升高,这一结果表明sTREM2 与神经炎症密切相关。TREM2 存在于中枢神经系统小胶质细胞膜上,可参与细胞因子释放、小胶质细胞增殖和迁移等多种过程,TREM2 经蛋白酶水解后脱落后成为sTREM2。TREM2 水平升高能够促进小胶质细胞表型转化,抑制神经元凋亡,这一过程在急性脑梗死患者的神经炎症反应中具有重要作用,急性脑梗死发生后14 d 内,有促再生功能的M2 型小胶质细胞先增多后减少,而能上调炎症因子和神经毒性因子的M1 型小胶质细胞逐渐增多,对血脑屏障的破坏增强。因此随着急性脑梗死疾病程度和神经炎症的加重,sTREM2 水平随之升高,并促进急性脑梗死的严重并发症HT 的发生[30]。
本研究通过绘制ROC 曲线证实了血清CTRP-3、D-二聚体、sTREM2 预测急性脑梗死患者溶栓后发生HT 的价值。同时为明确急性脑梗死患者溶栓后发生HT 的危险因素,本研究进行了多因素逐步Logistic 回归性分析,证实房颤、大面积脑梗死、入院NIHSS 评分≥15 分、CTRP-3≤269.265 μg/L、D-二聚体≥2.625 mg/L、sTREM2≥314.675 ng/L 是急性脑梗死患者溶栓后发生HT 的危险因素。为进一步分析各危险因素联合用于急性脑梗死患者溶栓后发生HT 的预测价值,将各危险因素纳入预测模型,并代入公式Logit(P)= -33.887 + 0.213×房颤+ 0.849×大面积脑梗死+ 0.736×入院NIHSS 评分+ 1.101×CTRP-3 +0.974×D-二聚体 + 0.845×sTREM2 中,经ROC 曲线分析证实急性脑梗死患者溶栓后HT 预测模型的AUC、敏感性及特异性更高。另外,本研究也存在不足,一方面,作为单中心回顾性研究可能在病例选择时有偏倚,遗漏其他潜在危险因素;另一方面,未对HT 患者进行亚组分析,因此在后续研究中可进行多中心、前瞻性研究。
综上所述,监测急性脑梗死患者血清CTRP-3、D-二聚体、sTREM2 水平及相关临床特征,有助于判断溶栓后发生HT 的风险。

