丙泊酚镇静体外循环下心脏瓣膜置换术后谵妄发生的影响因素分析
杜守峰,师文华,孙君隽,韩 冬
(南阳市中心医院心脏大血管外科,河南 南阳 473009)
心脏瓣膜病患者初期出现胸闷气短,病情进展到一定程度可造成心力衰竭。临床外科手术是心脏瓣膜病最主要的治疗方法,心脏瓣膜置换术能够有效改善心功能,缓解症状,延长患者寿命,提高生活质量。但是,在体外循环(cardiopulmonary bypass,CPB)下进行心脏手术易发生术后认知功能障碍、谵妄等神经系统并发症[1]。术后谵妄是心脏手术术后最为常见的并发症,其发生率高达8%~52%[2]。术后谵妄不仅会延长患者的住院时间,还会增加院内病死率,以及6个月内的再住院风险,甚至对患者的远期认知功能、机体生理功能以及生活质量造成严重不良影响。有研究表明,早期识别髋关节置换术后谵妄的高危患者,并给予针对性的干预措施,可降低患者术后谵妄的发生风险,改善预后[3]。曾庆玲等[4]研究发现,在CPB期间增加丙泊酚的镇静深度,能够减轻对脑的损伤,降低术后发生谵妄的风险。因此,在CPB下行心脏瓣膜置换术,维持适宜的镇静深度十分重要。目前,关于丙泊酚镇静深度对CPB下心脏瓣膜置换术后谵妄的影响相关研究报道较少;基于此,本研究探讨丙泊酚镇静深度对CPB下心脏瓣膜置换术后谵妄的影响,并分析术后谵妄发生的影响因素,以期为降低CPB下行心脏瓣膜置换术后谵妄的发生风险、改善患者预后提供参考。
1 资料与方法
1.1 一般资料
选择2020年1月至2022年12月于南阳市中心医院行CPB下心脏瓣膜置换术的152例患者为研究对象,其中男102例,女50例;年龄33~86(56.97±12.18)岁,体质量指数(body mass index,BMI)15.8~30.5(22.36±3.58)kg·m-2,CPB时间为68~125(91.33±14.39)min。病例纳入标准:(1)行CPB下心脏瓣膜置换术,且无禁忌证者;(2)美国麻醉医师协会(American Society of Anesthesiologists,ASA)[5]分级为Ⅲ~Ⅳ 级;(3)患者和(或)家属均知情并签署知情同意书。排除标准:(1)有严重神经系统疾病病史者;(2)有严重肝肾疾病史者;(3)急性或者慢性创伤/感染者;(4)患免疫系统疾病者;(5)患恶性肿瘤者;(6)患心肌梗死、颈动脉狭窄者;(7)术前有精神疾病或者认知功能减退者;(8)术中死亡、术后48 h内死亡或自动出院者;(9)临床资料不完整者。依据丙泊酚镇静深度将患者分为50≤脑电双频指数(bispectral index,BIS)<60组(观察A组)和35≤BIS<45组(观察B组),每组76例。2组患者的年龄、性别构成、BMI、患病史、吸烟史、饮酒史等一般资料比较差异均无统计学意义(P>0.05),具有可比性;结果见表1。本研究获得医院医学伦理委员会审核批准。

表1 观察A组和观察B组患者一般资料比较Tab.1 Comparison of general information of patients between observation group A and observation group B
1.2 麻醉方法
进入手术室前0.5 h,给予东莨菪碱(0.3 mg)和吗啡(10 mg)肌内注射,采用Vista数量化的脑电图监测仪监测BIS值。麻醉诱导方法:输注丙泊酚,初始血浆质量浓度为1 mg·L-1,递增量为0.3 mg·L-1,在患者的意识消失后,给予罗库溴铵(0.9 mg·kg-1)和舒芬太尼(1 mg·L-1),保持BIS稳定在50左右;在肌肉松弛满意后,给予患者气管插管术,吸入氧体积分数为60%,潮气量6~8 mL·kg-1,通气频率为每分钟10次,氧气量为每分钟2 L,呼吸比12,呼气末二氧化碳分压35~45 mm Hg(1 mm Hg=0.133 kPa)。麻醉维持方法:持续将顺式阿曲库铵(0.2 mg·kg-1·h-1)、舒芬太尼(1 μg·kg-1·h-1)泵注。在CPB前调整丙泊酚的输注速率维持镇静深度,观察A组患者维持50≤BIS<60,观察B组患者维持35≤BIS<45。
1.3 一般资料收集
收集患者的临床资料,包括年龄、性别、BMI、糖尿病、高血压、冠状动脉性心脏病、慢性阻塞性肺疾病、睡眠障碍、营养障碍、焦虑、抑郁、吸烟史、饮酒史、术前心功能不全、术中低氧血症、术中低蛋白血症、术后急性肾损伤、二次插管、大量输血、过度疼痛、术后左心室射血分数(left ventricular ejection fraction,LVEF)、手术方式、CPB时间,年龄分为<60岁和≥60岁,术后LVEF分为<50%和≥50%,手术方式有二尖瓣置换术、主动脉瓣置换术、二尖瓣+主动脉瓣置换术,CPB时间分为<100 min 和≥100 min。
1.4 术后谵妄评估
采用ICU患者意识模糊评估法(confusion assessment method of intensive care unit,CAM-ICU)[6]评估术后谵妄:患者术后进入ICU 12 h内进行评估,每隔12 h评估1次,直至患者出ICU。术后谵妄评定标准:(1)精神状态改变;(2)注意力障碍;(3)思维紊乱;(4)意识水平变化。满足(1)+(2)+(3)或者(1)+(2)+(4)则判定为术后谵妄。依据是否发生术后谵妄将患者分为谵妄组(n=36)和非谵妄组(n=116)。
1.5 统计学处理
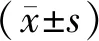
2 结果
2.1 2组患者术后谵妄发生情况比较
152例心脏瓣膜置换术患者有36例发生术后谵妄,发生率为23.68%。观察A组术后谵妄发生率为38.16%(29/76),观察B组患者术后谵妄发生率为9.21%(7/76);观察A组术后谵妄发生率显著高于观察B组,差异有统计学意义(χ2=17.617,P<0.05)。
2.2 术后谵妄发生的影响因素单因素分析
性别、BMI、合并糖尿病、合并高血压、合并冠状动脉性心脏病、合并认知障碍、合并睡眠障碍、合并营养障碍、合并焦虑、合并抑郁、吸烟史、饮酒史、术中低氧血症、术中低蛋白血症、术后急性肾损伤、二次插管、大量输血、手术方式与患者术后谵妄发生无关(P>0.05);年龄、慢性阻塞性肺疾病、术前心功能不全、过度疼痛、术后LVEF、CPB时间与患者术后谵妄发生相关(P<0.05)。结果见表2。

表2 术后谵妄发生影响因素的单因素分析Tab.2 Univariate analysis of influencing factors for postoperative delirium 例(%)
2.3 术后谵妄发生的影响因素多因素分析
以谵妄为因变量,以年龄、慢性阻塞性肺疾病、术前心功能不全、过度疼痛、术后LVEF、CPB时间、丙泊酚镇静深度为自变量,行多因素logistic回归分析,结果显示,年龄≥60岁、术前心功能不全、过度疼痛、CPB时间≥100 min是患者术后发生谵妄的危险因素(P<0.05),术后LVEF≥50%、35≤BIS<45是患者术后发生谵妄的保护因素(P<0.05)。结果见表3。

表3 术后谵妄发生的影响因素多因素logistic回归分析Tab.3 Multivariate logistic regression analysis of the influencing factors for postoperative delirium
3 讨论
术后谵妄是指手术后出现的以意识障碍和注意力不集中为特征的急性临床可逆综合征,常发生于术后2~3 d。术后谵妄一旦发生,不仅会影响患者远期认知功能恢复、增加其他严重并发症,导致患者住院时间延长,还可增加致残率和致死率[7]。术后谵妄是心脏瓣膜置换术后最为常见的并发症,其发生原因很多,但具体机制仍不清楚。CAM-ICU评估术后谵妄具有较高的敏感性以及特异性,在ICU患者的术后谵妄评估中起到重要作用[8]。本研究采用CAM-ICU评估心脏瓣膜置换术后谵妄发生情况,结果显示,152例心脏瓣膜置换术患者有36例发生术后谵妄,发生率为23.68%,低于既往研究的26%~52%[9],可能与研究对象的纳入、样本量、术前的医疗干预等不一致有关。
丙泊酚是短效的麻醉药物,其起效时间快,作用强度高,持续时间短,患者苏醒也很快,因此,一般不损害患者的认知功能。BIS是麻醉深度的监测指标,将原始脑电图数量化,能够实时反映大脑皮质以及皮质下的意识水平,客观评价患者的意识状态和镇静深度[10]。BIS的数值范围为0~100,BIS数值越大,则表明患者越清醒,BIS数值越小,则表明患者的大脑皮质受到的抑制越严重。CPB期间患者适宜BIS值应维持35~60。因此,本研究将观察A组设置为 50≤BIS<60,观察B组设置为35≤BIS<45,通过调整丙泊酚输注速率,维持相应镇静深度。本研究结果显示,观察A组患者术后谵妄发生率显著高于观察B组,说明丙泊酚镇静深度为35≤BIS<45可有效降低CPB下心脏瓣膜置换术后谵妄的发生风险。推测其原因可能在于35≤BIS<45时患者的大脑皮质抑制较严重,镇静深度较大,对脑的损伤较轻,故术后谵妄的发生风险较低。
心脏瓣膜置换术后谵妄发生的影响因素众多。本研究单因素分析结果显示,年龄、术前心功能不全、过度疼痛、术后LVEF、CPB时间与CPB下行心脏瓣膜置换术患者术后谵妄的发生有关;多因素logistic 回归分析结果显示,年龄≥60岁、术前心功能不全、过度疼痛、CPB时间≥100 min是患者术后发生谵妄的危险因素,术后LVEF≥50%、35≤BIS<45是患者术后发生谵妄的保护因素。有研究报道,高龄是心脏瓣膜置换术术后谵妄的独立危险因素[11],与本研究一致。随着年龄增高,中枢神经系统功能逐渐衰退,中枢神经递质及其受体的含量逐渐降低,使得脑能量代谢发生紊乱,从而增加术后谵妄的发生风险[12-14]。此外,老年患者的身体功能逐渐衰退,对手术及手术过程中的麻醉耐受能力降低,会增加术后发生神经系统认知障碍的风险。但年龄是相对独立的指标,不能够全面综合反映患者的状态,且现有的评估方法不能全面准确评估老年患者的健康状况,因此,在针对老年心脏瓣膜置换术患者,需要全面评估其身体健康状况,及时预测术后谵妄的发生风险。同时,医护人员对于年龄≥60岁的老年患者需要重点关注,警惕发生术后谵妄。LVEF可用来衡量患者的心功能,LVEF正常范围为50%~70%。当心脏的收缩功能变差,每次射出去的血液少于心室内血液的50%时,称之为心功能不全;与心功能正常者相比,心功能不全者在经历长时间的CPB手术后,其术后的血流动力学更为不平稳,更易发生大出血、低心排等并发症,引起肾、肺等脏器功能不全,导致低氧血症和气体交换障碍,使得大脑发生缺氧缺血损害,引起术后谵妄[15]。术后LVEF≥50%表明术后心脏的收缩功能较好,术后谵妄发生的风险较低。EL GARHY等[16]研究表明,术后谵妄和术前心功能不全有关,术前LVEF越低,术后谵妄的发生风险越大。因此,术前需要重视心功能不全的患者,密切关注其病情变化,并监测患者的LVEF,以降低术后谵妄的发生风险。术后疼痛会导致交感神经系统的兴奋,增加全身的氧耗量,对于本身就缺氧缺血的脏器产生更加严重的不良影响[17]。疼痛还会使皮质醇过度分泌,导致海马皮层功能紊乱,而海马皮层主管大脑的认知功能,因此,过度疼痛会诱发术后谵妄[18]。陈静等[19]研究表明,术后疼痛,尤其是静息状态下疼痛是一个持续的应激源,会对患者的睡眠时间以及睡眠觉醒周期造成明显影响,若不能及时缓解疼痛,患者可能会出现恐惧、悲观等不良情绪,甚至是行为改变,进而诱发术后谵妄,疼痛是术后谵妄的独立危险因素,这与本研究结果一致。因此,心脏瓣膜置换术后应给予镇痛措施,以降低术后谵妄的发生。心脏瓣膜置换术中采用低温CPB技术,可使大脑血流减少,造成缺氧缺血,进而导致神经系统相关并发症。CPB时会改变机体的灌注模式,造成大脑的缺血-再灌注损伤,导致术后谵妄。CPB时还会引发术中低血压,对机体造成刺激,使机体产生应激性的炎性反应,变温过程的温差以及CPB产生的微小栓子,均会导致脑血管栓塞,引发术后谵妄。庄璇[20]研究也表明,过长时间的CPB是心脏瓣膜术后谵妄的独立危险因素。
4 结论
丙泊酚镇静深度为35≤BIS<45可有效降低CPB下心脏瓣膜置换术后谵妄的发生风险,年龄≥60岁、术前心功能不全、过度疼痛、CPB时间≥100 min 会增加术后谵妄的发生风险,术后LVEF≥50%可降低术后谵妄的发生风险。但是,本研究样本量相对较少,且未对患者的长期预后进行研究,可能会导致结果的偏倚,今后有待加大样本量、延长随访时间,对患者的长期预后进行进一步的研究验证。

