Gross Ⅲ型先天性食管闭锁患儿胸腔镜术后吻合口漏的高危因素及应对策略
曹婉雯,黄东梅
(1.广州市妇女儿童医疗中心外科四区;2.广州市妇女儿童医疗中心胸外科,广东 广州 510180)
先天性食管闭锁为严重的先天性消化道发育异常疾病,部分患儿往往还会伴有胃肠道、气管等其他系统畸形,出生几小时后可见吞咽困难、呼吸窘迫等症状。 Gross Ⅲ型为临床较为常见的先天性食管闭锁类型,患儿表现出食管上端闭锁、下端则与气管相连通,形成瘘管的主要特征,一经确诊需及早进行手术治疗。当前临床治疗该类食管闭锁主要依靠胸腔镜,进行食管气管瘘切断,对食管端重新进行吻合,但该术式术后易引发吻合口漏,导致患儿预后不良[1-2]。当前临床对于胸腔镜下术后吻合口漏的具体发生原因尚不明确,因此,本研究旨在探讨Gross Ⅲ型先天性食管闭锁患儿术后吻合口漏的高危因素及应对策略,现报道如下。
1 资料与方法
1.1 一般资料回顾性分析2018年1月至2019年6月于广州市妇女儿童医疗中心接受胸腔镜手术的150 例Gross Ⅲ型先天性食管闭锁患儿的临床资料,按照术后1 个月~4年是否发生吻合口漏分为对照组(129 例,未发生吻合口漏)、观察组(21 例,发生吻合口漏)。纳入标准:①符合《先天性食管闭锁诊断及治疗(专家共识)》[3]中Gross Ⅲ型先天性食管闭锁的诊断标准;②行胸腔镜下手术治疗;③出生后不需呼吸机辅助支持;④临床资料完整。排除标准:①其他类型食管闭锁;②术后未进行上消化道碘油造影;③术后1 周内放弃治疗或死亡。本研究经院内医学伦理委员会批准通过。
1.2 研究方法①所有患儿一经确诊即尽早接受手术治疗,围术期给予禁食、全静脉营养、预防脱水、防治感染、吸氧等常规处理。术后随访4年,术后6 个月内每月随访1 次,6 个月后每3 个月随访1 次,1年以后每年随访1 次,统计患儿是否存在呛咳、肺炎、呼吸困难,并进行食管造影检查。食道造影显示吻合口有造影剂外渗,术后影像学检查显示有气胸、反复肺炎或胸腔积液,术后胸腔引流液呈浑浊、乳糜样且引流量增多即判定为发生吻合口漏[4]。②收集两组患儿一般资料,记录其性别、诊断分型(Ⅲ A 型,Ⅲ B 型)、是否合并心血管畸形、是否合并其他畸形需同时手术、是否合并低蛋白血症、是否术后肺部感染、胎龄、出生体质量、使用呼吸机时间、手术时间、术后胸腔引流时间、术前中性粒细胞比率。
1.3 观察指标①影响Gross Ⅲ型先天性食管闭锁患儿胸腔镜术后吻合口漏的单因素分析。②影响Gross Ⅲ型先天性食管闭锁患儿胸腔镜术后吻合口漏的多因素Logistic回归分析。以是否发生吻合口漏为因变量,将单因素分析中差异有统计学意义的指标作为自变量,纳入多因素Logistic 回归模型分析,筛选出影响Gross Ⅲ型先天性食管闭锁患儿胸腔镜术后吻合口漏的危险因素。
1.4 统计学方法应用SPSS 26.0 统计学软件分析数据,计数资料以[ 例(%)] 表示,采用χ2检验;计量资料经S-W 法检验证实符合正态分布且方差齐,以(±s)表示,采用t检验;危险因素分析采用多因素Logistic 回归分析。以P<0.05 为差异有统计学意义。
2 结果
2.1 影响Gross Ⅲ型先天性食管闭锁患儿胸腔镜术后吻合口漏的单因素分析本研究中有21 例患儿胸腔镜术后发生吻合口漏,发生率为14.00%(21/150)。单因素分析结果显示,观察组中诊断分型为Ⅲ A 型、合并心血管畸形、合并其他畸形需同时手术、合并低蛋白血症患儿占比均高于对照组;观察组胎龄小于对照组,出生体质量低于对照组,使用呼吸机时间长于对照组,差异均有统计学意义(均P<0.05),见表1。

表1 影响Gross Ⅲ型先天性食管闭锁患儿胸腔镜术后吻合口漏的单因素分析
2.2 影响Gross Ⅲ型先天性食管闭锁患儿胸腔镜术后吻合口漏的多因素Logistic 回归分析以术后是否发生吻合口漏为因变量,单因素分析中差异有统计学意义的指标作为自变量,纳入多因素Logistic 回归模型分析,结果显示,诊断分型为Ⅲ A 型、合并其他畸形需同时手术、合并低蛋白血症、出生体质量低、使用呼吸机时间长均为影响Gross Ⅲ型先天性食管闭锁患儿胸腔镜术后吻合口漏的危险因素,差异均有统计学意义(OR=1.621、1.420、1.718、1.531、1.387,均P<0.05),见表2。
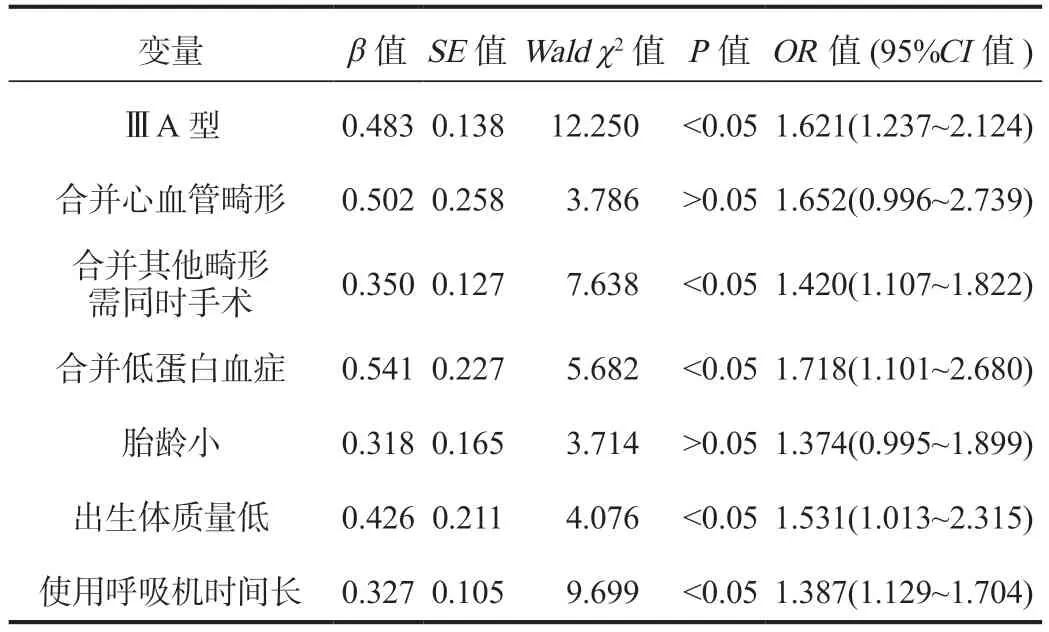
表2 影响Gross Ⅲ型先天性食管闭锁患儿胸腔镜术后吻合口漏的多因素Logistic 回归分析
3 讨论
随着手术、麻醉技术,围术期护理、营养支持等方面的进步,先天性食管闭锁患儿术后存活率有明显提升。吻合口漏为术后较为危险的并发症之一,指术后早期由于吻合口不完整致使患儿食管内容物出现外漏,其中部分患儿还可能引发病理性改变,其诊疗难度较大。瘘口较小的单纯吻合口漏大多数能够自行愈合,而瘘口较大或渗漏时间较长形成瘘者需再次进行手术治疗[5]。因此,对引发Gross Ⅲ型先天性食管闭锁患儿胸腔镜术后吻合口漏的高危因素进行探讨,筛选高危患儿并及时采取对应预防措施在先天性食管闭锁治疗中至关重要。
本研究多因素Logistic 回归分析结果显示,分型为ⅢA型、合并其他畸形需同时手术、合并低蛋白血症、出生体质量低、使用呼吸机时间长均为影响Gross Ⅲ型先天性食管闭锁患儿胸腔镜术后吻合口漏的危险因素。分析其原因可能在于,Ⅲ A 型相比于Ⅲ B 型,食管两盲端距离更大,在2 cm 以上,在进行吻合操作时,两端张力更大,因此缝合较紧,术后血供减少,吻合口容易出现撕裂缺血,进而引发吻合口漏[6]。此外,出生体质量可在一定程度上反映患儿的发育水平,出生体质量低的患儿往往与宫内窘迫、早产等相关,相较于正常体质量患儿,低体质量患儿宫内发育水平较低,食管自然延伸发育的时间较短,两盲段距离较长,术后吻合口张力过大,易引发吻合口漏[7]。针对此类患儿,术前应给予合理的静脉营养支持,对其生理状态进行调整,术中应谨慎操作,不可损伤患儿食管周围迷走神经及血管,尽可能游离两端食管,减小吻合口张力,术后可适当给予肌松药物,减小吻合口过高的张力,但长时间使用肌松药可能增加患儿组织渗漏的发生风险,因此临床使用肌松药物应更加谨慎,尽量减少药物使用时间。同时,术后还可通过体位护理降低吻合口张力,采取头高足低位,患儿颈部保持屈曲状态,避免吻合口张力进一步增加。
合并其他畸形需同时进行手术纠正的患儿手术时间相对更长,麻醉插管时间也相应增加,麻醉风险增高,麻醉时间可能更长,可能增加术后感染发生率,延长拔管时间,因此也增加了术后吻合口瘘的发生概率[8]。此外,使用呼吸机可为患儿提供呼吸支持,但长时间使用呼吸机,呼吸机内部可能会出现细菌或真菌滋生情况,从而引起呼吸道感染,因此使用呼吸机时间越长,术后越容易引发吻合口漏[9]。对于合并其他畸形需同时手术及使用呼吸机时间长的患儿,术后护理应在患儿自身呼吸功能允许的前提下尽早实现撤机,作好相关护理,每日对患儿状态进行动态评估,严格无菌操作,抬高床头帮助患儿保持头颈屈曲,并作好口腔护理,减少机械辅助排痰,护理操作中避免对患儿进行牵拉,提高护理质量,避免术后吻合口漏并发症的发生。
白蛋白可对血管内渗透压进行调节,血白蛋白表达水平降低极易导致酸碱失调,手术操作、术后胸腔闭式引流、长时间使用呼吸机、术后禁食等均可能导致患儿术后蛋白消耗及丢失量增多,同时又补充不足,出现低蛋白血症,影响吻合口愈合,导致吻合口漏的发生[10]。因此,对于此类患儿应加强对其营养状态的监测,及时给予营养支持,对术前即存在低蛋白血症的患儿,应调整其机体营养状态,提高手术耐受,进而降低吻合口漏发生率。同时术后制定科学合理的营养方案,作好营养支持治疗。部分患儿术后易发生胃食管反流情况,引发吻合口感染,影响愈合,因此过早开展肠内营养支持并不适用于先天性食管闭锁患儿。术后7 d 严格执行禁食,给予静脉营养支持,同时注意控制静脉输注速度,以免发生水、电解质平衡紊乱,对患儿心功能进行严密监测,若患儿存在恶心、呕吐、气促等情况,需及时继续针对性处理。术后7 d 后,经食管造影检查若已发生吻合口漏,应继续执行禁食,对于无吻合口漏的患儿可逐渐拔除胃管并向人工喂养过渡,缓慢增加喂养量,关注其呕吐、呛咳及排便情况。
综上,分型为Ⅲ A 型、合并其他畸形需同时手术、合并低蛋白血症、出生体质量低、使用呼吸机时间长均为影响Gross Ⅲ型先天性食管闭锁患儿胸腔镜术后吻合口漏的危险因素,临床应采取针对性防治措施,不断完善围术期护理流程,减少其吻合口漏发生概率。本研究纳入样本量相对较少,且两组样本量的相差较大,未能纳入更多风险因素进行研究,可能导致结果存在一定偏倚,后续仍需扩大样本量,完善病例资料收集,开展进一步研究。

