PDCA联合PBL教学法降低医学生血源性职业暴露发生率的效果研究
周小潇 韦露云 黄荷
血源性职业暴露主要指医护人员因接触患者含有传染性病原体的血液或其他体液导致的暴露[1-2]。研究发现,随着疾病流行风险日益增加,血源性职业暴露风险伴随诊疗活动全过程,一旦发生血源性职业暴露,一方面可能面临感染的风险,另一方面会承受极大的心理压力[3-5],对医务人员身心健康造成恐惧、焦虑甚至抑郁等负面情绪影响[6-7]。对于刚刚走入临床的医学实习生,由于实践经验和防护培训不足,呈现出对血源性职业暴露认识不足,职业防护意识薄弱的特点,如何提高医学实习生的标准预防意识,提高医学实习生血源性职业防护,养成良好的职业健康习惯,已成为降低医学实习生血源性职业暴露发生率的重点工作。文章通过运用计划(plan)-实施(do)-检查(check)-处理(act)(PDCA)循环,结合以问题为导向的教学法(problem-based learning,PBL)进行现状分析,制定目标计划,按计划实施,对比实施前后医学实习生血源性职业暴露知晓率、发生率,证实PDCA 循环可不断提高医学实习生血源性职业暴露标准预防的行为认知,PBL 教学法通过以问题为导向,调动学生的参与性与积极性,提升学生自主学习能力和解决问题的能力,通过二者相结合,不断规范实习生行为,对实习生行为进行有效干预和管控,能降低实习生血源性职业暴露发生率。
1 资料与方法
1.1 一般资料
选取2020 年8 月—2021 年8 月于广西医科大学第二附属医院实习的实习生作为研究对象。纳入标准:(1)在2020 年8 月—2021 年8 月于该院实习。(2)年龄18 岁及以上。排除标准:不同意或不配合参加血源性职业暴露防护常规岗前培训和考核的实习生。根据纳入和排除标准,共纳入实习生529 名。根据是否实施PDCA联合PBL 教学法分为两组,2020 年8 月—2021 年2 月的214 名实习生为对照组,男65 名,女149 名,年龄19~25 岁,平均(21.20±2.50)岁,2021 年3—8月的315 名实习生为研究组,男105 名,女210 名,年龄19~25 岁,平均(21.36±3.00)岁,两组实习生性别、年龄资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组
主要对实习生进行血源性职业暴露防护的常规岗前培训,并在执行职业安全防护标准操作规程下不定期地对各科实习生进行督查;出科前统一进行考核。
1.2.2 研究组
1.2.2.1 实习生发生血源性职业暴露的原因分析
医院感染管理科以问题为向导的模式,从操作、意识、环境和防护措施4 个方面分析实习生发生血源性职业暴露的原因,见图1。通过问卷星下发问卷,调查收集全院实习生血源性职业暴露资料,包括一般情况、标准预防认知情况、防御意识和行为等。

图1 实习生发生血源性职业暴露的原因分析(鱼骨图分析)
1.2.2.2 制定计划
医院感染管理科根据收集的情况整理分析后制定计划。培训计划包括职业安全教育培训、标准预防培训、规范性操作技术培训、暴露后处置流程培训等。
1.2.2.3 实施
(1)PBL 教学法:带教老师在授课前根据教学大纲拟定几个需要思考的问题,如什么是血源性职业暴露,血源性职业暴露的病原体主要有哪些,如何避免发生血源性职业暴露等。(2)加强职业安全教育培训:由医院感染管理科专职人员在岗前培训时,对全体医学实习生通过运用理论培训与临床实践操作相结合的培训方法,以及典型案例的警示教育等进行多种形式的职业安全教育培训。(3)加强标准预防培训:标准预防是认定患者血液、体液、分泌物、排泄物均具有传染性,需进行隔离,不论是否有明显的血迹污染或是否接触非完整的皮肤与黏膜,接触上述物质者必须采取防护措施的一种预防手段[2]。可通过召开培训讲座、观看视频录像、亲自示范及手把手教的方式进行标准预防培训。(4)规范性操作技术相关培训:包括规范医疗废物处置、正确处理利器盒、规范传递利器、分离污染针头以及其他注意事项的实操培训。(5)暴露后处置流程培训:将血源性职业暴露的正确处置流程等内容通过公共课、讲座、制作幻灯片自学等形式进行培训,内容包括如何正确处理锐器伤、如何正确处理眼睛、鼻腔或口腔等部位的黏膜暴露等。以上培训后均进行考核,考核合格者方可进入临床实习。
1.2.2.4 检查
(1)随机抽查:医院科室感染管理小组通过在临床工作中对实习生进行现场观察,发现实习生防护以及标准预防认知和实践方面存在的其他问题。
(2)定期检查:医院感染管理科专职人员每月到临床科室检查职业安全防护标准操作规程执行情况,逐条落实并进行严格监督和管理,责任明确到人并将存在问题及时反馈给各科室负责人。
(3)处理:医院科室感染管理小组每周将检查结果及监测信息及时反馈给医院感染管理科,医院感染管理科对血源性职业暴露率低的科室予以表扬及奖励;对血源性职业暴露发生率高的科室由医院感染科专职人员进行再次培训及考核。通过分析总结,将存在的问题转入下一个PDCA 循环。
1.3 观察指标
两组实习生血源性职业暴露知晓率,包括目前医疗机构主要监测的血源性职业暴露病原体、哪种情况不属于血源性职业暴露、HIV 的传播途径、发生血源性职业暴露后对伤口的处理情况、发生黏膜暴露如何处置、标准预防的概念、发生血源性职业暴露后上报部门7 项;血源性职业暴露防御意识和行为依从性,包括“接触患者前您是否会检查手部有无皮肤破损”“接触患者的血液、体液或暴露伤口时您是否会戴手套”“接触患者后您是否进行手卫生”“接触诊断未明的患者时您是否会戴口罩”“接触可能被患者血液/体液外溅时您是否戴面屏/护目镜、穿隔离衣”5 项;血源性职业暴露发生率。
1.4 统计学方法
采用SPSS 17.0 统计学软件进行数据分析,计量资料以()表示,采用t检验。计数资料以n(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组实习生血源性职业暴露知晓率
研究组实习生血源性职业暴露知晓率高于对照组,差异有统计学意义(P<0.05),见表1。
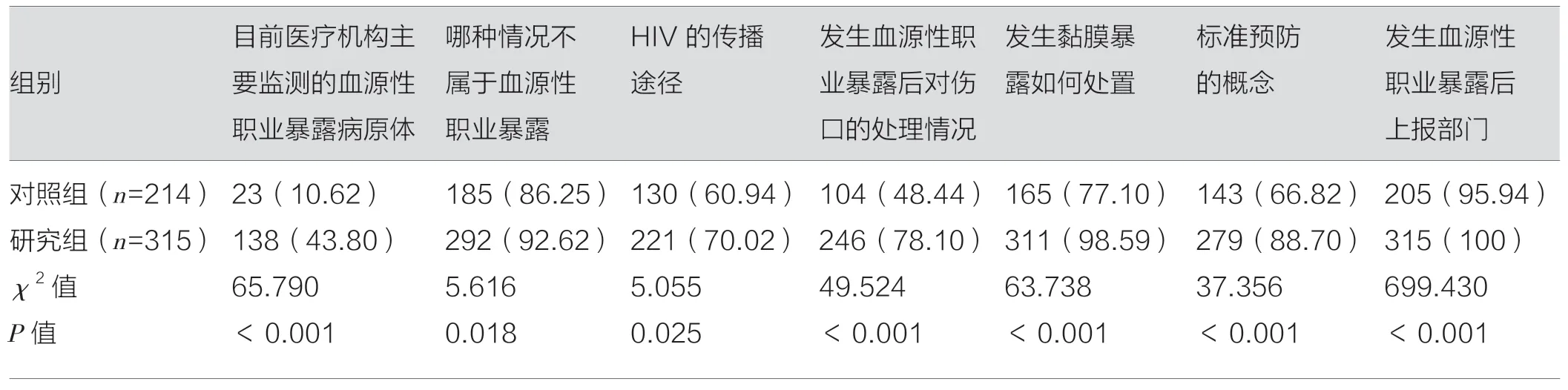
表1 对照组、研究组实习生血源性职业暴露知晓率[名(%)]
2.2 两组实习生血源性职业暴露防御意识及行为依从性
研究组实习生血源性职业暴露防御意识及行为依从性高于对照组,差异有统计学意义(P<0.05),见表2。

表2 对照组、研究组实习生血源性职业暴露防御意识和行为依从性[名(%)]
2.3 两组实习生血源性职业暴露发生率
研究组实习生血源性职业暴露发生率为4.44%(22/214),低于对照组(10.28%,14/315),差异有统计学意义(χ2=6.843,P=0.009)。
3 讨论
3.1 医学实习生血源性职业暴露发生率普遍较高
目前,我国医护人员血源性职业暴露呈现“一高两低”现象,即发生率高、职业暴露防护行为依从性低、职业暴露上报率低的现象[8]。由于医学实习生刚从学校步入临床,工作时间不长、对各种操作不熟悉以及自身防护意识淡薄等因素使其血源性职业暴露发生率较高。彭莉利等[9]通过对2019—2020 年某市30 所医院进行回顾性收集医务人员职业暴露1 263 例次(2.45%),其中实习生和进修人员的暴露例次率最高(3.80%)。实习/进修人员暴露例次率高于其他人群,主要与操作流程不熟练、缺乏职业安全防护知识以及临床带教不规范等原因有关[10]。李文燕等[11]通过对2019 年1—12 月医院1 091 位高危工作人员进行职业暴露监测,发生职业暴露共37例(3.39%),其中实习护士有11例(29.73%),研究认为实习护士由于经验不足,对个人职业防护缺乏有效认识,极易发生职业暴露[12],应将职业安全培训纳入医院基础培训课程及新调入、实习生岗前培训的必备课程中[13]。陈小玉等[14]对2015 年10 月—2018 年10 月137 例实习医学生发生职业暴露的情况进行调查分析,发现实习护生占55.48%,实习医生占38.69%,医学实习生职业暴露发生率高。宋敏等[15]对2017 年8 月—2018 年8 月122 例医院发生职业暴露的工作人员进行调查,其中医学实习生62 例,占50.82%,研究认为医学实习生职业防护知识欠缺,自我防护意识差,应重视职业教育培训,降低医学实习生职业伤害。
3.2 PDCA 联合PBL 教学法减少血源性职业暴露的效果
PDCA 循环可分四个阶段:计划P、实施D、检查C、处理A,也被称为戴明循环[16],是不断循环、不断提高、螺旋式上升的过程,目前在多个领域均有所应用[17]。PDCA 循环具有高标准性、高程序性、高科学性的特点,应用于医院管理工作可有效提高管理质量和水平[18]。研究显示,在医院感染管理中,应用PDCA 循环能有效降低医务人员职业暴露风险[19]。徐敏等[20]比较了PDCA 循环实施前后职业防护质量考核合格率、血源性职业暴露发生率及不同岗位血源性职业暴露情况,证实应用PDCA 循环能减少血源性职业暴露的发生,保护医务人员职业安全。王燕[21]于2014 年12 月—2019 年12 月对310 名医务人员的职业暴露情况进行分析,发现医务人员职业暴露感染率在经过PDCA 循环管理后低于实施前,差异有统计学意义(P<0.05)。因此,应用PDCA 循环能增强医务人员的防护意识,最大限度地确保职业安全。但 PDCA 循环在实际应用的过程中,也存在诸如教学或管理者照搬固有思维,在教学方法和管理上缺少创新性等问题[22]。本研究通过实施PDCA 联合PBL 教学法,引发学生自主思考,从理论到实践操作中不断加深实习生对血源性职业暴露的认识。本次研究显示,实施PDCA 联合PBL教学法后,研究组实习生血源性职业暴露知晓率、血源性职业暴露防御意识和行为依从性均高于对照组,差异有统计学意义(P<0.05)。研究组实习生血源性职业暴露发生率低于对照组,差异有统计学意义(P<0.05)。
综上所述,运用PDCA 联合PBL 教学法,不仅可以创新实习带教模式,提高临床实践教学的规范化和系统化,同时能有效提升医学实习生血源性职业暴露防护能力,对降低医学实习生血源性职业暴露发生率具有重要价值。

