少白细胞红细胞悬液输注在临床输血中对输血安全性及凝血功能的影响
廖奇峰,黄竞怡,陈志达
深圳市前海蛇口自贸区医院输血科,广东 深圳 518000
输血为临床治疗疾病、抢救生命常用的手段之一,可有效维持患者血容量,避免出现失血性休克,还可对急性缺氧症进行纠正,避免出现血液凝固障碍[1]。目前临床多应用多成分制备血液,血液内白细胞数量较多,由于个体差异白细胞抗原完全匹配概率较小,输血后病人发生蛋白尿、发热等不良反应的风险较高,可对输血效果造成不良影响,限制输血技术应用[2]。近年来输血技术不断进步与改进,少白细胞输血技术逐渐在临床应用增多,该技术通过将血液内白细胞滤出,减少血液成分中白细胞数量,避免白细胞大量释放炎性介质破坏红细胞功能,还可减少传染性疾病传播及输血反应,促使输血安全性提高[3]。基于此,本文选取2020年5月—2022年7月深圳市前海蛇口自贸区医院收治的100 例需输血治疗的患者,探讨少白细胞红细胞悬液输注的效果,现报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的100 例需输血治疗的患者,根据输血顺序分组,各组50 例。对照组男26 例,女24例;年龄21~74 岁,平均(47.63±2.17)岁;出血类型:产后大出血14 例,外伤出血22 例,外科手术出血14例;体质量46~84 kg,平均(65.71±3.98)kg。观察组男27 例,女23 例;年龄22~73 岁,平均(47.54±2.12)岁;出血类型:产后大出血15 例,外伤出血23 例,外科手术出血12 例;体质量47~83 kg,平均(65.64±3.92)kg。两组患者资料对比,差异无统计学意义(P>0.05),具有可比性。本研究经过医学伦理委员会审核批准。
1.2 纳入与排除标准
纳入标准:①年龄>18 岁;②患者输血前进行交叉配血检测、血型鉴定;③患者接受输血治疗前,凝血及免疫功能均无异常;④近半年未应用影响凝血功能、免疫调节的药物;⑤患者及家属均自愿签署知情同意书。
排除标准:①存在全身感染性疾病者;②存在艾滋病、梅毒、乙型肝炎等传染病者;③肝、肾等功能衰竭者;④血液性疾病或其他内科疾病所致的原发性凝血功能异常;⑤拒绝输血治疗者;⑥临床资料不完善或丢失者。
1.3 方法
对照组行常规输血,主治医师填写输血申请单,护士采血后送至输血科行交叉配血试验,取血后严格遵循输血相关操作方案对患者行输血治疗,输注未过滤白细胞的红细胞悬液。
观察组行少白细胞红细胞悬液输注,两组患者血液均为12 U,均由同一血站供应,护士采血交叉配血试验后,由血站提供少白细胞红细胞悬液,进行输血治疗。
两组患者输血过程中均密切观察患者临床症状及表现,主动询问患者有无不适,并监测其各项生命体征变化,若发现输血反应,应减慢输血速度,或停止输血,并注射生理盐水,对患者行对症治疗或抢救。
1.4 观察指标
①比较两组患者输血治疗前、治疗后炎性指标水平差异,于输血前后抽取两组患者静脉血3 mL,应用酶联免疫吸附法对两组患者炎性因子水平检测,包括肿瘤坏死因子(tumor necrosis factor-α,TNF-α)、白细胞介素-6(interleukin-6, IL-6)、白细胞介素-8(interleukin-6, IL-8)、白细胞介素-2(interleukin-6, IL-2)。
②比较两组患者输血治疗前、治疗后凝血功能变化,抽取两组患者静脉血3 mL,应用西门子生产的XT-2000i 全血技术分析仪,应用凝固法对两组凝血四项进行检测,包括凝血酶时间(thrombin time,TT)、凝血酶原时间(prothrombin time, PT)、活化部分凝血活酶时间(activated partial thromboplastin time, APTT)纤维蛋白原(fibrinogen, FIB)。
③应用流式细胞仪对两组患者输血治疗前、治疗后T 淋巴细胞亚群进行检测。
④记录两组患者输血不良反应发生率。包括过敏、发热、血红蛋白尿。
1.5 统计方法
采用SPSS 22.0 统计学软件,计量资料符合正态分布,用(±s)表示,并采用t检验,计数资料采用例数(n)和率(%)表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者炎性指标比较
输血治疗后,观察组炎性指标水平更低,差异有统计学意义(P<0.05)。见表1。
表1 两组患者炎性指标比较(±s)
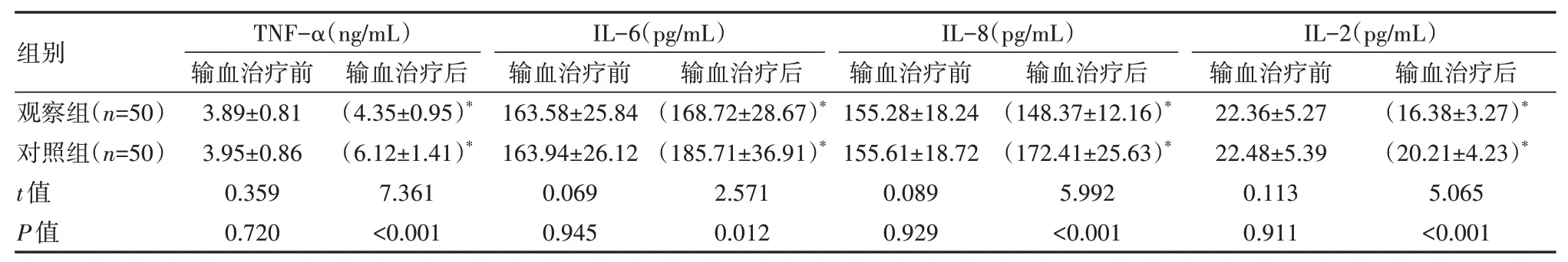
表1 两组患者炎性指标比较(±s)
注:与输血治疗前比较,*P<0.05。
组别观察组(n=50)对照组(n=50)t值P值TNF-α(ng/mL)输血治疗前3.89±0.81 3.95±0.86 0.359 0.720输血治疗后(4.35±0.95)*(6.12±1.41)*7.361<0.001 IL-6(pg/mL)输血治疗前163.58±25.84 163.94±26.12 0.069 0.945输血治疗后(168.72±28.67)*(185.71±36.91)*2.571 0.012 IL-8(pg/mL)输血治疗前155.28±18.24 155.61±18.72 0.089 0.929输血治疗后(148.37±12.16)*(172.41±25.63)*5.992<0.001 IL-2(pg/mL)输血治疗前22.36±5.27 22.48±5.39 0.113 0.911输血治疗后(16.38±3.27)*(20.21±4.23)*5.065<0.001
2.2 两组患者凝血功能比较
输血治疗后,观察组TT、PT、APTT 水平更低、FIB 水平更高,差异有统计学意义(P<0.05)。见表2。
表2 两组患者凝血功能比较(±s)
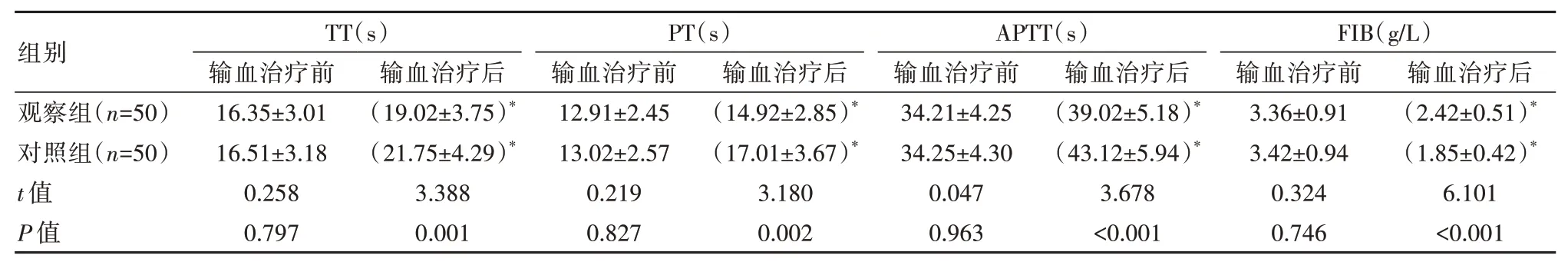
表2 两组患者凝血功能比较(±s)
注:与输血治疗前比较,*P<0.05。
组别观察组(n=50)对照组(n=50)t 值P 值TT(s)输血治疗前16.35±3.01 16.51±3.18 0.258 0.797输血治疗后(19.02±3.75)*(21.75±4.29)*3.388 0.001 PT(s)输血治疗前12.91±2.45 13.02±2.57 0.219 0.827输血治疗后(14.92±2.85)*(17.01±3.67)*3.180 0.002 APTT(s)输血治疗前34.21±4.25 34.25±4.30 0.047 0.963输血治疗后(39.02±5.18)*(43.12±5.94)*3.678<0.001 FIB(g/L)输血治疗前3.36±0.91 3.42±0.94 0.324 0.746输血治疗后(2.42±0.51)*(1.85±0.42)*6.101<0.001
2.3 两组患者免疫功能比较
输血治疗前,两组患者免疫功能指标相比,差异无统计学意义(P>0.05),输血治疗后,两组各免疫功能指标比较,差异有统计学意义(P<0.05)。见表3。
表3 两组患者免疫功能比较[(±s),%]
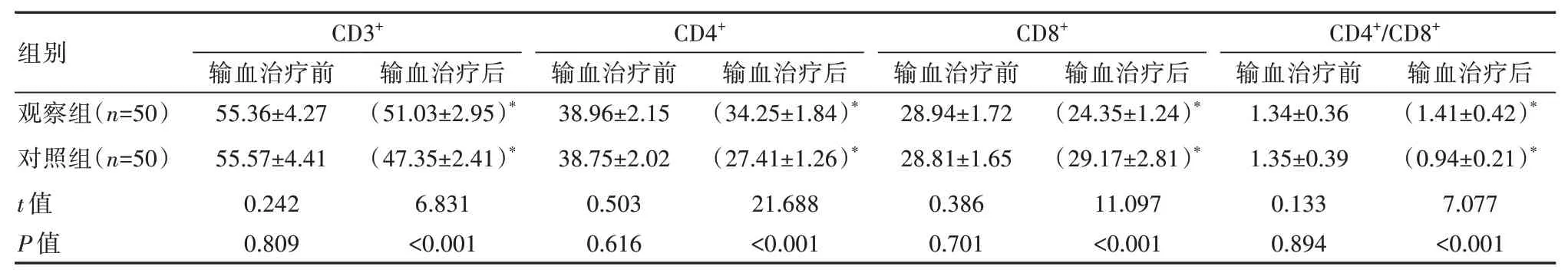
表3 两组患者免疫功能比较[(±s),%]
注:与输血治疗前比较,*P<0.05。
组别观察组(n=50)对照组(n=50)t 值P 值CD3+输血治疗前55.36±4.27 55.57±4.41 0.242 0.809输血治疗后(51.03±2.95)*(47.35±2.41)*6.831<0.001 CD4+输血治疗前38.96±2.15 38.75±2.02 0.503 0.616输血治疗后(34.25±1.84)*(27.41±1.26)*21.688<0.001 CD8+输血治疗前28.94±1.72 28.81±1.65 0.386 0.701输血治疗后(24.35±1.24)*(29.17±2.81)*11.097<0.001 CD4+/CD8+输血治疗前1.34±0.36 1.35±0.39 0.133 0.894输血治疗后(1.41±0.42)*(0.94±0.21)*7.077<0.001
2.4 两组患者输血不良反应发生率比较
两组患者不良反应发生率相比,观察组更低,差异有统计学意义(P<0.05)。见表4。
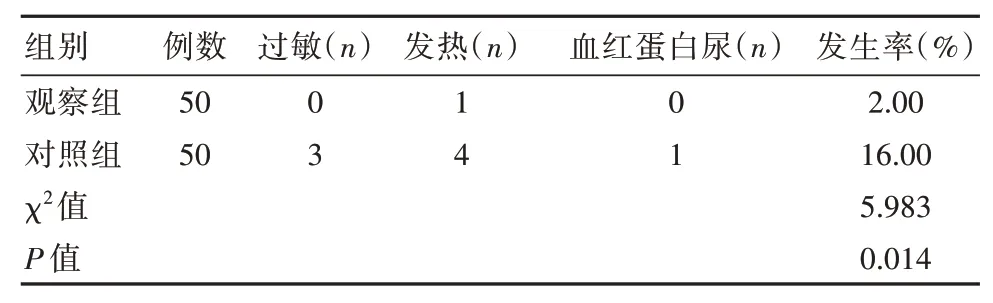
表4 两组患者输血不良反应发生率比较
3 讨论
近年来我国医疗技术快速进步,临床输血技术也高速发展,输血治疗作为临床治病救命的常用手段,已从既往全血输血转变为成分输血,输注血液可有效对患者血量进行补给,维持其血容量及血压,并补充机体内凝血因子,从而挽救患者生命。临床输血时通常采用同型输血,特殊情况下可行相容性输血,输血前需进行交叉配血试验,确保无红细胞聚集、溶血现象后方可进行输血治疗。但输血治疗容易引发发热、过敏等一系列不良反应,严重者可引发呼吸窘迫综合征,严重威胁患者生命安全,故提高输血安全性十分重要[4-7]。
凝血系统为输血时的重要观察指标,凝血功能障碍可诱发较多疾病,对患者生命安全造成严重威胁。PT、APTT 均为临床常见的凝血功能指标,可分别对外/内源性凝血功能进行反映,其时间延长常提示机体内缺乏凝血因子,血液为低凝血状态。TT 可反映体内抗体物质,其时间延长多提示抗凝系统激活。FIB 为凝血系统重要标志物,其水平升高表明血液处于高凝状态。有研究表示,白细胞过滤可能会影响凝血因子活性,本次研究结果显示,观察组输血治疗后凝血四项指标水平中APTT(39.02±5.18)s、PT(14.92±2.85)s 与对照组相比差异有统计学意义(P<0.05),与柯美玲[8]学者研究中APTT(41.11±3.51)s、PT(15.11±2.33)s 与对照组相比,差异有统计学意义(P<0.05)的结果具有相似性,提示白细胞过滤确实对凝血因子活性有一定影响。但本组患者输注后凝血指标满足正常值30%,在正常范围内,提示少白细胞技术安全可靠,不会对机体凝血功能造成较大损害,对临床输血效果影响较轻,综合分析认为其存在推广价值,同时临床在输注少白细胞红细胞悬液时可监测患者凝血功能变化,出现异常应及时停止输血,保障输血安全性。T 淋巴细胞在机体免疫中扮演着重要角色,其中CD3+代表人体T 细胞总体水平,其水平下降提示细胞免疫功能遭到抑制,CD4+可辅助其他细胞参与机体免疫应答,CD4+水平降低代表机体免疫系统受到一定损伤,CD4+/CD8+作为免疫状态重要指标可参与机体免疫应答过程,其比值发生变化可直接反映机体免疫功能状态,其水平降低提示T 细胞亚群间比例失衡。观察组输血治疗后上述免疫功能指标水平与对照组相比,差异有统计学意义(P<0.05),分析原因可能为异体血液为外来蛋白质抗原,输血后可一定程度抑制CD4+细胞功能,削弱B 细胞产生抗体的功能,输血后患者体内可增加大量白细胞碎屑,可进一步加重机体铁盐负荷,促使巨噬细胞数量急剧减少,并引发免疫抑制,将血液内白细胞滤出可避免机体免疫系统被破坏,减轻免疫抑制[9-12]。
综上所述,少白细胞红细胞悬液输注在临床输血中应用价值较高,可降低机体炎性指标水平,可减轻对机体的免疫抑制,且对凝血功能无明显影响,可降低输血不良反应,提高输血安全性,值得应用。

