血清HIF-1α、HO-1和sFlt-1对妊娠期肝内胆汁淤积症患者胎儿宫内缺氧的诊断价值
陈芝逸,何雨婷,洪小丹
复旦大学附属妇产科医院产科,上海 200090
妊娠期肝内胆汁淤积症(ICP)常发生在妊娠中晚期,患者可出现肝功能异常、皮肤瘙痒、恶心呕吐和厌食等表现。如果没有采取积极干预,ICP会导致胎儿宫内窘迫、早产和宫内胎儿生长受限等母婴不良结局的发生[1]。早期发现母婴结局不良的危险因素,如引起宫内胎儿缺氧的风险信号,可对早期相应干预措施的制订起到积极作用。ICP具体发病机制仍不清楚,现已知缺氧诱导因子1α(HIF-1α)是调节氧平衡的关键转录调控因子,与胎盘的形成具有密切联系,影响胎盘的血管重建[2]。血红素加氧酶-1(HO-1)基因是HIF-1α基因下游的靶基因,在防止血管平滑肌过度增生、抑制血小板聚集和抗凋亡等方面具有重要作用[3]。缺氧状态下滋养细胞表达的可溶性血管内皮生长因子受体-1(sFlt-1)水平明显升高,导致胎盘血管形成异常和滋养细胞损伤[4]。本研究通过检测ICP患者血清HIF-1α、HO-1和sFlt-1水平,观察其在ICP胎儿宫内缺氧的诊断价值。
1 资料与方法
1.1一般资料 选择2020年1月至2022年12月在本院诊治的148例ICP患者纳入ICP组,患者年龄23~43岁、平均(28.57±4.52)岁,孕周37~42周、平均(39.35±1.33)周,孕次1~3次、平均(1.39±0.50)次。纳入标准:均符合ICP的诊断标准[5];单胎妊娠。排除标准:多胎妊娠;子宫先天畸形或者胎位不正;合并血液系统和免疫系统疾病;辅助生殖;合并心、肝、肾等重要脏器功能不全;临床资料不完整;存在智力低下或者精神性疾病。选择同期本院66例健康孕妇纳入正常妊娠组,研究对象年龄23~43岁、平均(28.64±3.94)岁,孕周37~42周、平均(39.68±1.36)周,孕次1~3次、平均(1.30±0.50)次。两组的年龄、孕周和孕次等基线资料比较,差异无统计学意义(P>0.05),具有可比性。所有患者均签署知情同意书,本研究经医院伦理委员会审核通过(审批号:1999-fccyy-00367)。
1.2方法
1.2.1血液标本留取和检测 入院后抽取研究对象空腹清晨静脉血约5 mL,采用血凝仪测定活化部分凝血活酶时间、凝血酶原时间和凝血酶时间。采用全自动生化仪测定天门冬氨酸氨基转移酶(AST)、丙氨酸氨基转移酶(ALT)、总胆红素、直接胆红素、间接胆红素、总胆汁酸和甘氨酸。血清HIF-1α、HO-1和sFlt-1水平采用酶联免疫吸附试验进行测定。所有试剂盒购自上海联祖生物科技有限公司,严格按照试剂盒说明书进行操作。分娩出婴儿后,快速将脐带钳夹,用含肝素针管抽取脐动脉血,用软木塞封闭后采用血气分析仪测定pH值、二氧化碳分压(PCO2)和氧分压(PO2)。
1.2.2分组 ICP严重程度分组[6]:根据总胆汁酸水平将患者分为3组:孕妇的总胆汁酸水平10~<40 μmol/L为轻度组;总胆汁酸水平40~<100 μmol/L为重度组;总胆汁酸水平≥100 μmol/L为极重度组。胎儿宫内缺氧分组[7]:根据是否发生胎儿宫内缺氧分为宫内缺氧组和无宫内缺氧组。符合下列之一就可以诊断胎儿宫内缺氧:胎儿心率>160次/分或者<120次/分;基线胎儿心率无变异,反复出现晚期减速或者变异减速;胎心监护宫缩应激试验或者缩宫素激惹试验阳性;胎儿出生后1 min Apgar评分≤7分;头皮血气分析结果为酸中毒。
1.3观察指标 观察ICP组和正常妊娠组血清HIF-1α、HO-1和sFlt-1水平的变化,分析胎儿宫内缺氧的影响因素,分析血清HIF-1α、HO-1和sFlt-1水平变化与ICP患者严重程度的关系,比较宫内缺氧组和无宫内缺氧组脐带血的血气分析结果,分析血清HIF-1α、HO-1和sFlt-1对ICP患者发生胎儿宫内缺氧的诊断效能。
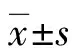
2 结 果
2.1ICP组与正常妊娠组血清HIF-1α、HO-1和sFlt-1水平比较 ICP组血清HIF-1α和sFlt-1水平明显高于正常妊娠组(P<0.01),而血清HO-1水平明显低于正常妊娠组(P<0.01)。见表1。
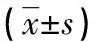
表1 ICP组与正常妊娠组血清HIF-1α、HO-1和sFlt-1水平比较
2.2不同ICP严重程度组血清HIF-1α、HO-1和sFlt-1水平比较 根据ICP严重程度将患者分为轻度组(76例)、重度组(56例)和极重度组(16例)。极重度组血清HIF-1α和sFlt-1水平明显高于轻度组和重度组(P<0.01),重度组明显高于轻度组(P<0.01);而极重度组血清HO-1水平明显低于轻度组和重度组(P<0.01),重度组明显低于轻度组(P<0.01)。见表2。
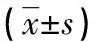
表2 不同ICP严重程度组血清HIF-1α、HO-1和sFlt-1水平比较
2.3宫内缺氧组和无宫内缺氧组脐带血血气分析结果比较 根据ICP患者是否发生胎儿宫内缺氧分为宫内缺氧组(62例)和无宫内缺氧组(86例)。两组脐带血pH值、PCO2和PO2水平比较,差异无统计学意义(P>0.05)。见表3。
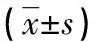
表3 两组脐带血血气分析结果比较
2.4宫内缺氧组和无宫内缺氧组临床资料比较 内缺氧组的直接胆红素、间接胆红素、总胆汁酸、甘胆酸、HIF-1α和sFlt-1水平明显高于无宫内缺氧组(P<0.01),凝血酶原时间、活化部分凝血活酶时间长于无宫内缺氧组(P<0.01),血清HO-1水平明显低于无宫内缺氧组(P<0.01)。两组年龄、孕周、分娩次数、体质量指数(BMI)、ALT、AST、总胆红素和凝血酶时间比较,差异无统计学意义(P>0.05)。见表4。
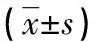
表4 宫内缺氧组和无宫内缺氧组临床资料比较
2.5ICP患者发生宫内缺氧影响因素的多因素Logistic回归分析 将单因素分析中差异有统计学意义的指标直接胆红素(≥11.27 μmol/L=1,<11.27 μmol/L=0)、间接胆红素(≥30.40 μmol/L=1,<30.40 μmol/L=0)、总胆汁酸(≥53.30 μmol/L=1,<53.30 μmol/L=0)、甘胆酸(≥6.92 mg/L=1,<6.92 mg/L=0)、凝血酶原时间(≥20.27 s=1,<20.27 s=0)、活化部分凝血活酶时间(≥46.84 s=1,<46.84 s=0)、HIF-1α(≥71.54 ng/mL=1,<71.54 ng/mL=0)、HO-1(≥351.84 ng/mL=0,<351.84 ng/mL=1)和sFlt-1(≥27.58 μg/L=1,<27.58 μg/L=0)进行赋值,根据是否发生宫内缺氧进行多因素Logistic回归分析。结果发现,直接胆红素、HIF-1α和sFlt-1水平升高,HO-1水平降低是宫内缺氧的独立危险因素(P<0.05)。见表5。

表5 ICP患者发生宫内缺氧影响因素的多因素Logistic回归分析
2.6血清HIF-1α、HO-1和sFlt-1诊断ICP患者发生宫内缺氧的效能 根据ICP患者是否发生宫内缺氧进行多因素Logistic回归分析,得方程Y=0.16×XHIF-1α-0.03×XHO-1+0.36×XsFlt-1-12.36为联合检测指标,其联合检测的灵敏度为96.8%,特异度为88.4%,曲线下面积(AUC)为0.969,明显高于单个指标HIF-1α(Z=3.294,P<0.001)、HO-1(Z=4.841,P<0.001)和sFlt-1(Z=3.602,P<0.001)检测,而3项指标之间AUC比较,差异无统计学意义(P>0.05)。见图1、表6。
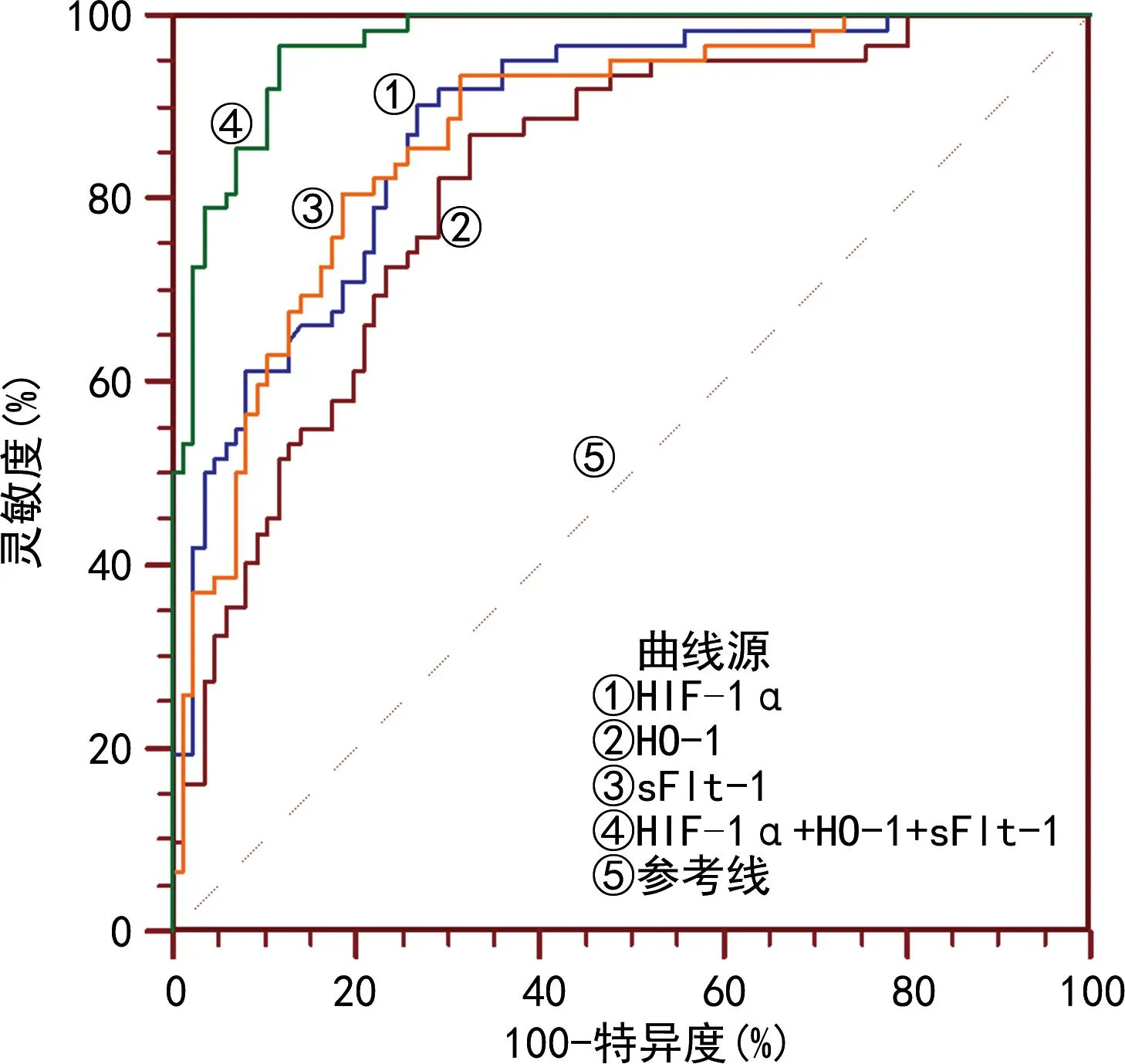
图1 血清HIF-1α、HO-1和sFlt-1诊断ICP患者发生宫内缺氧的ROC曲线
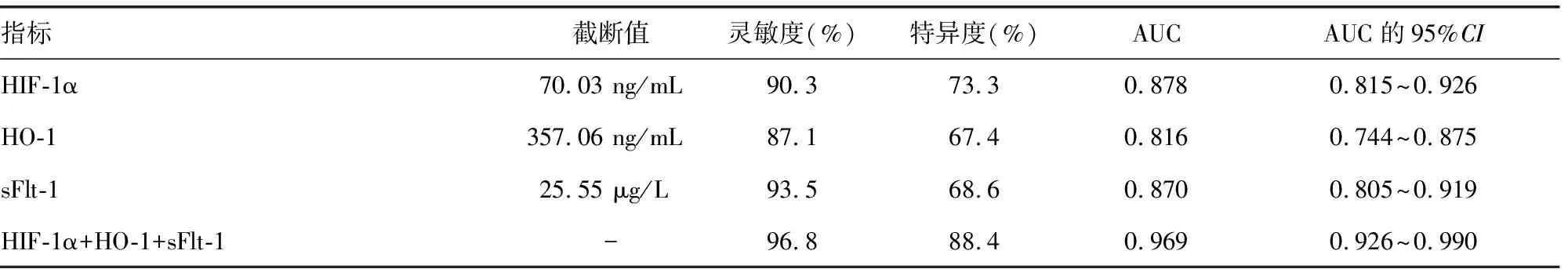
表6 血清HIF-1α、HO-1和sFlt-1水平诊断ICP患者发生宫内缺氧的效能
3 讨 论
ICP患者体内胆汁集聚导致干细胞损伤,直接影响母婴的安全,该病最常见的并发症是胎儿宫内窘迫,其发生率为3%~20%,明显高于健康孕妇。胎儿出现轻度缺氧会导致体内儿茶酚胺水平升高,引起胎儿心率加快[8];如果缺氧持续存在会引起迷走神经兴奋,导致心率减慢,同时无氧酵解增加体内酸中毒风险,导致大脑和心脏等器官的损伤[9]。因此,早期了解ICP患者是否发生胎儿宫内窘迫对于保障孕妇和胎儿的生命安全十分重要。虽然总胆汁酸异常对判断新生儿结局有一定的价值,但由于其特异度较低,在临床应用方面仍有局限性。血清学指标是近年来备受关注的检测技术,对多种疾病诊断、预后判断均有一定优势,并且具有操作简单、创伤性小和可以重复等优势。本研究发现宫内缺氧组和无宫内缺氧组的血气分析指标比较,差异无统计学意义(P>0.05),通过单因素分析发现,宫内缺氧组的直接胆红素、间接胆红素、总胆汁酸、甘胆酸、HIF-1α和sFlt-1水平明显高于无宫内缺氧组,凝血酶原时间、活化部分凝血活酶时间长于无宫内缺氧组,血清HO-1水平低于无宫内缺氧组。多因素Logistic回归分析发现,直接胆红素、HIF-1α和sFlt-1水平升高,HO-1水平降低是宫内缺氧的独立危险因素。
本研究结果显示,ICP组血清HIF-1α水平明显高于正常妊娠组,并且随着ICP严重程度的升高而升高,说明HIF-1α参与了疾病的发生、发展过程,HIF-1α是反映ICP严重程度的指标。现已知HIF-1α是人体唯一能够对氧浓度进行调控的亚单位,在机体缺氧应答中保持机体的正常功能[10]。HIF-1α在发生先兆子痫孕妇的胎盘中呈高表达,这种高表达可以通过诱导凋亡的方式来抵抗缺氧的发生。HIF-1α的高表达可能与HIF-1α的下游基因功能异常有关,导致机体无氧代谢增加,最终引起酸中毒的发生[11]。本研究结果显示,宫内缺氧组血清HIF-1α水平明显高于无宫内缺氧组,血清HIF-1α水平升高是宫内缺氧发生的危险因素,说明HIF-1α是宫内缺氧的重要影响因子。本研究结果显示,血清HIF-1α为70.03 ng/mL时,诊断ICP患者发生宫内缺氧的灵敏度为90.3%,特异度为73.3%,AUC为0.878,说明血清HIF-1α对ICP患者发生宫内缺氧具有较高的诊断效能。
本研究结果显示,ICP组血清HO-1水平明显低于正常妊娠组,并且随着ICP患者严重程度升高而降低,说明血清HO-1水平越低ICP病情越严重,HO-1与ICP的发生、发展具有一定的联系。一项对ICP患者的胎盘组织进行免疫组化检测的研究发现,胎盘组织的HO-1水平随着ICP严重程度升高而降低,认为HO-1可能作为一种内源性的物质保护胎盘组织免受氧化损伤,对妊娠维持起到重要作用,其水平下降是ICP发病的重要原因[12]。本研究结果显示,宫内缺氧组血清HO-1水平明显低于无宫内缺氧组,多因素Logistic回归分析发现血清HO-1水平下降是发生ICP的危险因素。HO-1在机体氧化应激的条件下表达明显增加,是一种内源性细胞保护蛋白质,具有明显的抗氧化应激和抑制炎症的作用[13]。HO-1是血管内皮的保护因子,随着ICP病情加重,HIF-1α表达显著增高,而HO-1是HIF-1α下游的靶基因,其表达显著降低,这可能与HIF-1α抑制HO-1表达有关,故二者均参与了血管内皮和滋养细胞损伤的过程[14]。本研究结果显示,血清HO-1为357.06 ng/mL时,诊断ICP患者发生胎儿宫内缺氧的灵敏度为87.1%,特异度为67.4%,AUC为0.816,说明血清HO-1是诊断胎儿宫内缺氧的灵敏指标。
本研究结果显示,ICP组血清sFlt-1水平明显高于正常妊娠组,并且随着ICP严重程度的升高而升高,说明sFlt-1也是反映ICP严重程度的重要指标。胎盘在缺氧的状态下会产生多种细胞损伤因子,能够引起血管内皮损伤和血管痉挛,其中sFlt-1是缺氧引起胎盘缺氧损伤的因子[15]。本研究结果显示,宫内缺氧组血清sFlt-1水平明显高于无宫内缺氧组,多因素Logistic回归分析发现血清sFlt-1水平升高是发生宫内缺氧的危险因素,说明血清sFlt-1是能够反映宫内缺氧程度的指标。sFlt-1的生物学作用是抑制血管内皮细胞因子的表达,导致血管内皮细胞激活,释放大量的细胞因子,引起炎症反应和血管内皮损伤[16],以及孕期各种并发症如高血压和蛋白尿等的发生。因此,研究认为sFlt-1是引起孕期子痫的始动因子[17]。本研究发现,血清sFlt-1为25.55 μg/L时,诊断ICP患者发生胎儿宫内缺氧的灵敏度为93.5%,特异度为68.6%,AUC为0.870,说明血清sFlt-1对ICP患者发生宫内缺氧具有较高的诊断效能。本研究还发现HIF-1α、HO-1和sFlt-1联合检测对ICP患者发生宫内缺氧具有更高的诊断效能,其灵敏度为96.8%,特异度为88.4%,AUC为0.969,明显高于单个指标的AUC,说明3项指标具有某种互补性,联合检测能够提高诊断效能,但指标之间的确切关联仍需要进一步研究。
综上所述,HIF-1α、HO-1和sFlt-1是反映ICP患者严重程度和胎儿宫内缺氧的指标,三者联合检测有利于提高对胎儿宫内缺氧的诊断效能。

