内镜下黏膜切除术治疗结肠扁平息肉术后出血的风险评估模型构建及验证
张耿坤 陈淑怀 黄漫丽 黄燕芬 李纯香
结肠扁平息肉是一种下消化道常见疾病,其发病率和恶变率均较高,严重威胁患者的生命安全[1]。内镜下黏膜切除术(EMR)指在黏膜下注射生理盐水,当圈套通电时使高频电局限在黏膜下层,其具有创伤小、操作简便等优势,临床上常被用于治疗结肠扁平息肉,其疗效确切,但术后可能发生出血,严重影响患者的预后[2-4]。因此,探讨EMR 术后出血的影响因素对于降低出血的发生风险,进而改善患者预后具有积极作用。有文献报道,EMR术后出血的发生率为1.3%~3.4%[5]。研究表明,息肉位置、类型、直径及手术方式等均是影响结肠扁平息肉术后出血的风险因素[4]。目前有关EMR术后出血的风险评估模型的报道较少。本研究探讨了EMR 治疗结肠扁平息肉术后出血的影响因素,并构建了风险评估模型,以期为临床预防EMR 术后出血提供参考依据。
1 研究对象与方法
1.1 研究对象
回顾性分析2021年4月至2021年12月汕头市潮阳区大峰医院收治的244 例结肠扁平息肉患者的临床资料,根据EMR 术后出血与否将患者分为未出血组(224 例)和出血组(20 例)。纳入标准:(1)经内镜检查诊断为结肠息肉,且内镜下描述为扁平息肉[6];(2)均行EMR;(3)临床病理资料完整;(4)扁平息肉直径≥3 mm;(5)患者及家属均签署知情同意书。排除标准:(1)合并炎性息肉、腺瘤样息肉等其他类型结肠息肉;(2)既往行肠切除术者及有家族性肠息肉病者;(3)因痔疮等其他原因引发出血者,胃镜示胃溃疡或十二指肠溃疡者;(4)合并恶性肿瘤者;(5)近3 个月内有抗血小板、抗凝药物治疗史者;(6)合并精神疾病或意识障碍者;(7)有肝、肾功能不全者;(8)妊娠期或哺乳期妇女;(9)合并血液系统疾病者。本研究经医院医学伦理委员会批准。
1.2 治疗方案
EMR 术前1 d 进流食,晚餐后禁食,术前6 h服用聚乙二醇电解质散(购自深圳万和制药有限公司),清洁患者肠道直至排出的粪便呈清水样。参照《中国消化内镜诊疗中心安全运行指南(2021)》[7]中的标准进行麻醉等操作,在息肉基底部黏膜下注射肾上腺素生理盐水(1 ∶10 000),直至息肉基底部完全隆起,使用圈套器将息肉基底部套牢,术中使用Olympus ESG-100 型高频电设备切除息肉组织,待创面少量出血时给予钛夹关闭,术后观察5 min,待创面无出血时退出结肠镜。术后复查粪便常规和血常规,补充水电解质,按照术者要求明确患者禁食时间。若术后发生出血,首先进行保守治疗,若出血不止,则进行内镜下止血治疗。该手术均由同一手术团队完成。
1.3 术后出血评价标准
术后7 d 内有红色血便或黑便排出,且粪便潜血试验结果呈阳性,判定为术后出血。
1.4 结肠扁平息肉患者EMR 术后出血的影响因素分析
收集患者的性别、年龄、术前血常规(白细胞计数、血小板计数、凝血酶原时间、血红蛋白)、长期吸烟史(每日至少10 支,持续1年以上)和合并症(心血管疾病、糖尿病)等一般资料。收集经EMR 切除的息肉情况,如分布情况(多肠段分布或单一肠段分布)、最大基底直径、息肉山田分型(Ⅰ型、Ⅱ型、Ⅲ型、Ⅳ型或混合型)、息肉位置和切除数量。收集EMR 的操作时间(从插镜开始计时,直至肠镜退出体外所需的时间)、钛夹缝合情况(单病灶平均钛夹量、单病灶最大钛夹量)、钛夹缝合后状态(倒伏:钛夹位于浅层黏膜,当肠腔充气时,仍然在肠壁表面贴伏;未完全覆盖创面:钛夹缝合范围<创面长度;稀疏:相邻2 枚钛夹间的距离>0.2 cm)和术中出血量(指需要内镜下干预的消化道出血或手术期间发生持续60 s 以上的出血,公式:术中出血量=切口周边辅料上的血量+储血罐内的血量-冲水量-滴入肝素钠的量)。
1.5 观察指标
比较出血组与未出血组的一般资料;分析影响结肠扁平息肉患者EMR 术后出血的危险因素;根据上述各独立危险因素的回归系数构建风险评估模型,并验证该模型的效能。
1.6 统计学方法
应用SPSS 21.0 软件对数据进行统计学分析。计数资料以例(%)表示,组间比较采用χ2检验。符合正态分布的计量资料以均数±标准差(x±s)表示,组间比较采用t检验。采用多因素logistic 回归模型分析结肠扁平息肉患者EMR 术后出血的影响因素,并根据上述回归模型中偏回归系数赋其分值,构建风险评估模型。采用Hosmer-Lemeshow检验(H-L 检验)评估该模型的符合程度,以ROC曲线下面积(AUC)评估该模型的判别能力,并计算特异度、敏感度和准确率。P<0.05 表示差异有统计学意义。
2 结果
2.1 出血组与未出血组的一般资料比较
由表1 可知,出血组中有长期吸烟史者、钛夹稀疏者、术中出血量≥50 mL 者的占比,以及最大基底直径、切除数量均高于未出血组,差异均有统计学意义(P均<0.05)。

表1 出血组与未出血组的一般资料比较
2.2 结肠扁平息肉患者EMR 术后出血的影响因素分析
以结肠扁平息肉患者EMR 术后出血与否作为因变量(是=1,否=0),以单因素分析中具有统计学意义(P<0.05)的项目,包括长期吸烟史(有=1,无=0)、钛夹缝合后状态(稀疏=1,倒伏或未完全覆盖创面= 0)、术中出血量(≥50 mL=1,<50 mL=0)、最大基底直径(实际值录入)和切除数量(实际值录入)作为自变量,纳入多因素logistic 回归模型分析,结果显示长期吸烟史、术中出血量≥50 mL、最大基底直径和钛夹稀疏均为结肠扁平息肉患者EMR术后出血的独立危险因素(P均<0.05),见表2。将上述4 项独立危险因素,包括长期吸烟史(设为X1)、术中出血量≥50 mL(设为X2)、最大基底直径(设为X3)和钛夹稀疏(设为X4)纳入logistic 回归方程,公式:logit(P)=-4.230+1.894X1+1.796X2+1.002X3+1.629X4,然后对该方程进行似然比检验,结果显示χ2= 35.712 且P<0.05,提示风险评估模型构建成功。在20 例EMR 术后出血的结肠扁平息肉患者中,使用logit(P)方程预测出14 例术后出血,准确率为70.00%;在224 例EMR 术后未出血的结肠扁平息肉患者中,用logit(P)方程预测出204 例术后未出血,准确率为91.07%,该模型的总体准确率为89.34%。
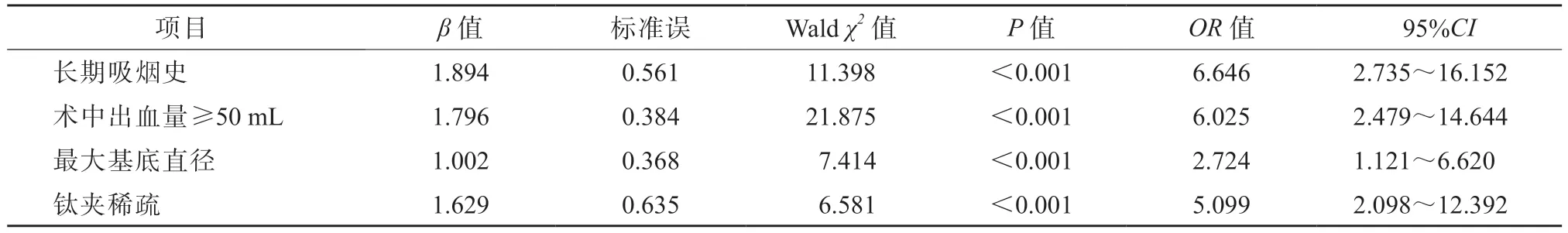
表2 结肠扁平息肉患者EMR 术后出血的影响因素分析
2.3 风险评估模型的效能分析
该模型的H-L 检验结果为0.095,提示其具有良好的符合程度。ROC 曲线分析结果显示,该模型预测结肠扁平息肉患者EMR 术后出血风险的AUC(95%CI)为0.720(0.631~0.797),提示其具有良好的判别能力。见图1。
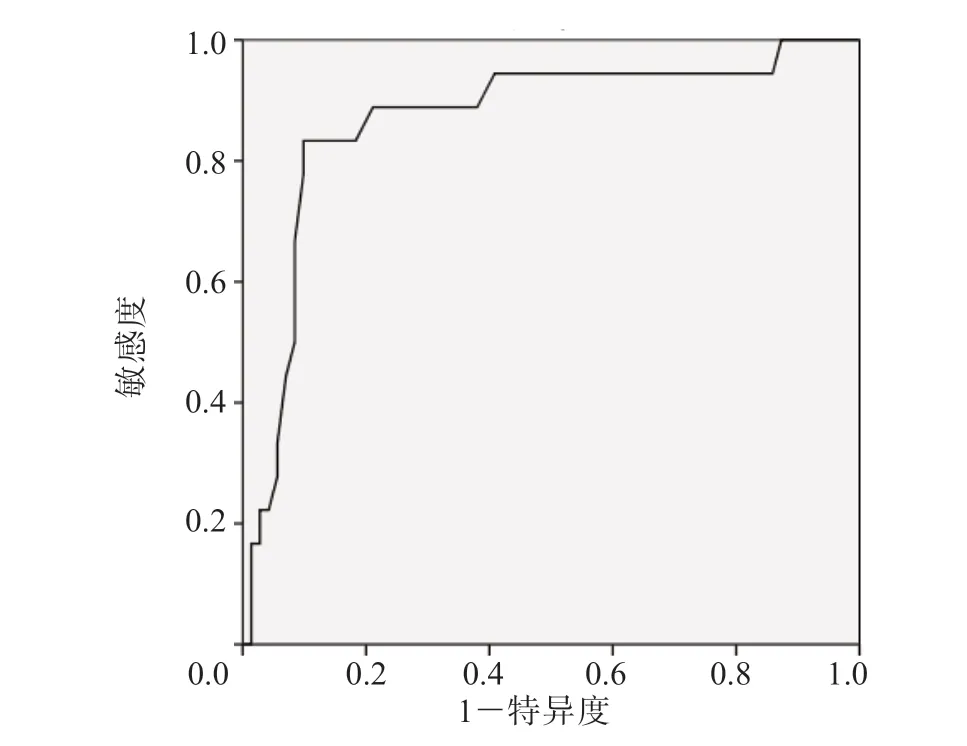
图1 风险评估模型预测结肠扁平息肉患者EMR 术后出血风险的ROC 曲线
2.4 风险评估模型的评分标准和临界值确定
根据多因素logistic 回归模型分析结果中各独立危险因素的回归系数计算各自的分值,从而建立风险评估模型的评分标准,见表3。根据评分标准及ROC 曲线分析结果,计算不同分值下风险评估模型的敏感度、特异度和约登指数。结果表明,当分值为8 分时,约登指数最高,提示该模型以8 分为临界值时的敏感度和特异度均较高,见表4。

表3 风险评估模型的评分标准

表4 风险评估模型在不同临界值下的敏感度和特异度
3 讨论
结肠扁平息肉主要是由于肠黏膜长期受到炎症反应刺激而导致的息肉样病变,其与不良生活习惯、病毒感染等关系密切[8]。与外科手术切除相比,EMR 具有术后恢复快、操作时间短等优势,但仍会出现术后出血等并发症,并且该并发症的临床治疗难度较高,应积极采取预防措施[9-10]。本研究结果显示,术后出血的发生率为8.2% (20/244),高于以往文献报道[5],可能与以下因素有关:(1)EMR 操作者的熟练程度需加强;(2)部分患者具有出血倾向性的疾病或者身体状况不佳;(3)部分手术区域的血管丰富,容易发生出血;(4)部分患者对手术的反应可能存在个体差异。既往关于结直肠息肉EMR 术后出血的研究结果不尽相同,且目前针对结肠息肉术后出血风险评估模型的研究报道较少,故本研究构建了EMR 治疗结肠扁平息肉术后出血的风险评估模型并验证其效能,具有一定的临床意义。
本研究中多因素logistic 回归模型分析结果显示,长期吸烟史、术中出血量≥50 mL、最大基底直径和钛夹稀疏均为结肠扁平息肉患者EMR 术后出血的独立危险因素。罗哲等[11]的研究表明,钛夹封闭不佳、长期吸烟的患者EMR 术后出血风险较高。另有研究报道,长期吸烟可能造成肠黏膜和血管发生病理学改变;吸烟会产生大量氧自由基,造成血管内皮损伤,并且其还可降低一氧化氮的生物活性,促进内皮素-1 表达,从而诱发血管痉挛,影响黏膜血供,进而减弱黏膜屏障的防御能力,延长患者黏膜愈合时间,增高出血风险[12]。研究表明,当结肠扁平息肉基底直径较大时,手术操作的难度较高;若手术操作时对息肉切除的深度和角度把握不当,容易损伤结肠壁或切断血管,导致术后出血;随着结肠扁平息肉基底直径增加,肠管内的血管数量也会相应增加,从而增高术后出血风险;结肠扁平息肉基底直径较大的区域可能会出现萎缩性结肠炎等病变,这些病变会导致局部血管结构异常,从而增高结肠扁平息肉术后出血风险[13-15]。多项研究表明,EMR 术中使用钛夹封闭可降低术后迟发性出血的发生风险[16-17]。另有研究表明,术后出血量≥50 mL 是影响患者术后恢复速度的风险因素[18]。基于此,本研究构建了预测结肠扁平息肉患者EMR 术后出血的风险评估模型并验证其效能,结果显示该模型的AUC 为0.720,H-L 检验结果为0.095,预测的总体准确率为89.34%,并且该模型以8 分为临界值时的敏感度和特异度均较高,提示该模型具有一定的预测价值。
综上所述,长期吸烟史、钛夹稀疏、术中出血量≥50 mL、最大基底直径均是结肠扁平息肉患者EMR 术后出血的影响因素。构建风险评估模型有助于预测结肠扁平息肉患者EMR 术后出血的风险,针对分值≥8 分的患者需及早采取干预措施。

