硬脊膜穿破硬膜外阻滞技术在剖宫产手术中的麻醉效果及安全性
季淋淋 陆佳超 张冰 卢园园 郑声星 胡明品
剖宫产术是全球实施最为普遍的手术之一,虽然椎管内麻醉目前仍然是剖宫产术的首选麻醉方式[1-2],但近年来对传统椎管内麻醉利弊的争论逐渐成为产科麻醉的热点问题[3-4]。因此,临床上迫切需要寻找一种麻醉效果佳且安全性较高的椎管内麻醉方法,而硬脊膜穿破硬膜外阻滞(dural puncture epidural,DPE)技术是一种试图结合硬膜外阻滞(epidural,EP)和蛛网膜下腔-硬膜外联合阻滞(combined spinal-epidural,CSE)这两种方法优点的技术,逐渐开始引起人们的重视[5-7]。本研究旨在通过比较DPE、EP、CSE 3 种麻醉方法应用于剖宫产手术中的麻醉效果及安全性来对DPE 作出评价,以期为临床提供参考。
1 对象和方法
1.1 对象 选取2021 年6 月至2022 年9 月在温州医科大学附属第二医院择期行剖宫产手术的产妇135例,年龄21~40 岁,体重51~85 kg。纳入标准:(1)美国麻醉医师协会(American Society of Aneshesiologists,ASA)分级Ⅱ级;(2)足月、单胎;(3)无严重产科合并症;(4)无椎管内麻醉禁忌证。排除标准:(1)产妇拒绝参与本研究;(2)椎管内麻醉存在禁忌;(3)有精神疾病或者有严重的焦虑或抑郁;(4)有妊娠合并症;(5)与本研究医护人员沟通困难者。退出本研究标准:(1)手术开始时感觉阻滞平面未达到胸6(T6)水平;(2)硬膜外针穿破硬脊膜;(3)腰麻针刺破硬脊膜未见脑脊液流出;(4)术中需要更改麻醉方式。采用随机数字表法分为EP 组、DPE 组和CSE 组,每组各45例。3 组产妇的年龄、BMI、孕周、孕次比较差异均无统计学意义(均P>0.05),见表1。本研究经温州医科大学附属第二医院医学伦理委员会审查通过[批准文号:伦审第(2020-02)号],所有产妇均签署知情同意书。
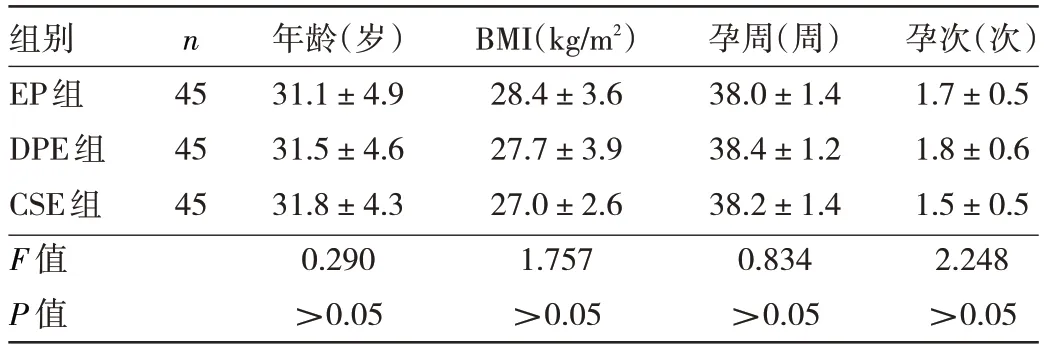
表1 3组产妇一般情况的比较
1.2 方法 所有产妇术前禁食6~8 h、禁饮2~4 h。入手术室后常规监测心电图(electrocardiogram,ECG)、心率(heart rate,HR)、血压、脉搏血氧饱和度(saturation of peripheral oxygen,SpO2)等生命体征,以18G 套管针开放上肢静脉,输注乳酸钠林格液。EP 组产妇取右侧卧位,采用阻力消失法判定硬膜外穿刺是否成功,成功后头向置入硬膜外导管4~5 cm,硬膜外给予2%利多卡因(海南科伦制药有限公司,批号:H20057816)5 mL,观察5 min 无全脊麻后,根据情况向硬膜外追加0.75%罗哌卡因8~12 mL(南非Aspen 集团,进口药品注册证号:H20140764)。DPE 组用25G Whitacre 腰麻针刺破硬脊膜到达蛛网膜下腔(见脑脊液流出)后拔出腰麻针,在硬膜外腔头向置管4~5 cm,穿刺体位和给药方法同EP 组。CSE 组用25G Whitacre 腰麻针穿刺硬脊膜到达蛛网膜下腔后,于蛛网膜下腔给予0.5%罗哌卡因(0.75%罗哌卡因2 mL 以脑脊液稀释至3 mL)12.5~15.0 mg,在硬膜外腔头向置入4~5 cm。3 组产妇均选择L2~L3间隙作为穿刺点,用软针沿锁骨中线双侧记录感觉变化。若收缩压(systolic blood pressure,SBP)<90 mmHg(1 mmHg=0.133 kPa)或低于基础血压20%,则静脉注射去甲肾上腺素(中国远大医药有限公司,批号:H42021301)8 μg;若HR<50 次/min,则静脉注射阿托品0.3~0.5 mg。术中必要时间断向硬膜外注入2%利多卡因维持麻醉,如产妇麻醉效果欠佳时,缓慢静脉注射丙泊酚30~80 mg。本研究所有麻醉操作由同一组麻醉医师完成,所有记录和评估由不知情的另1 位麻醉医师进行,手术操作均由同一组产科医师完成。
1.3 观察指标 (1)观察3 组产妇术中缩宫素用量、输液量、出血量、新生儿1、5 min Apgar 评分。(2)麻醉效果:记录产妇感觉神经阻滞平面达到T6的时间、从给药至切皮所用时间、感觉神经最高阻滞平面以及牵拉反应和松弛程度评分[8-9]。牵拉反应程度分级标准:Ⅰ级为术中产妇未出现不适感;Ⅱ级为术中出现轻微牵拉痛感,但产妇能够耐受;Ⅲ级为术中牵拉痛强烈,产妇出现恶心、呕吐等不适感。产妇牵拉痛达Ⅲ级不能忍受者,给予丙泊酚缓慢静脉注射。产科医师对腹肌松弛程度进行评分,1 分为肌肉松弛效果较差,勉强可以手术;2 分为肌肉松弛效果较满意,腹肌松弛欠佳;3 分为肌肉松弛效果满意,腹肌松弛。(3)术中血流动力学指标变化:记录入手术室、消毒铺巾、切皮、胎儿娩出、清理腹腔、手术结束时产妇的SBP、HR。(4)术中不良反应:记录产妇低血压、恶心、呕吐、寒战、胸闷(根据产妇主诉进行记录)的发生情况,并记录3 组产妇术中去甲肾上腺素使用量及丙泊酚使用率。
1.4 统计学处理 采用SPSS 27.0 统计软件。正态分布的计量资料以表示,多组间比较采用单因素方差分析,两两比较采用LSD-t检验;非正态分布的计量资料以M(P25,P75)表示,组间比较采用秩和检验;计数资料以例(%)表示,组间比较采用χ2检验或Fisher 确切概率法。P<0.05 为差异有统计学意义。
2 结果
2.1 3 组产妇缩宫素用量、输液量、出血量以及新生儿1、5 min Apgar 评分的比较 3 组产妇术中缩宫素用量、输液量、出血量以及新生儿1、5 min Apgar 评分比较差异均无统计学意义(均P>0.05),见表2。
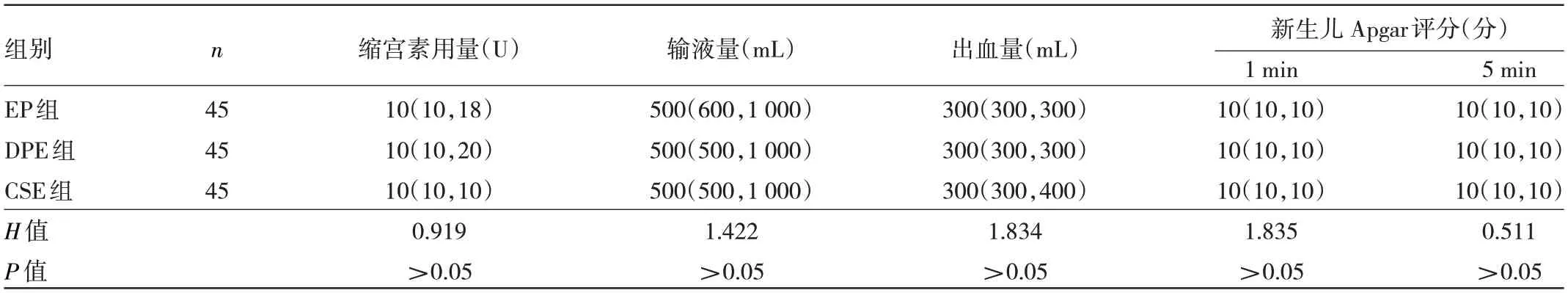
表2 3组产妇缩宫素用量、输液量、出血量以及新生儿1、5 min Apgar评分的比较
2.2 3 组产妇麻醉效果的比较 CSE 组感觉神经阻滞平面到达T6的时间、给药至切皮时间明显短于DPE 组和EP 组(P<0.01),DPE 组到达T6时间、给药至切皮时间明显短于EP 组(P<0.01),CSE 组和DPE 组感觉神经最高阻滞平面高于EP 组(P<0.01),见表3;CSE 组术中牵拉反应Ⅰ级者多于DPE 组和EP 组(P<0.01),DPE 组术中牵拉反应Ⅰ级者多于EP 组(P<0.01),CSE 组和DPE 组术中牵拉反应Ⅲ级者明显少于EP 组(P<0.01);CSE 组和DPE 组术中松弛程度评分明显高于EP 组(P<0.01),见表4。

表3 3组产妇麻醉效果的比较
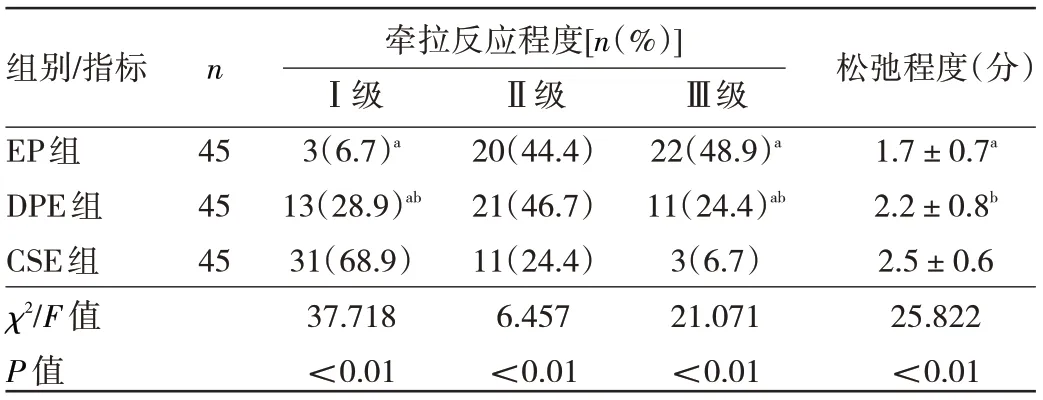
表4 3组产妇牵拉反应和松弛程度评分比较
2.3 3 组产妇不同时点血流动力学指标变化的比较 3 组产妇在切皮、胎儿娩出、清理腹腔、手术结束各时点的SBP 和HR 比较差异均无统计学意义(均P>0.05);但CSE 组在消毒铺巾时SBP低于EP组与DPE组(P<0.01),HR高于EP组与DPE 组(P<0.01),见表5。
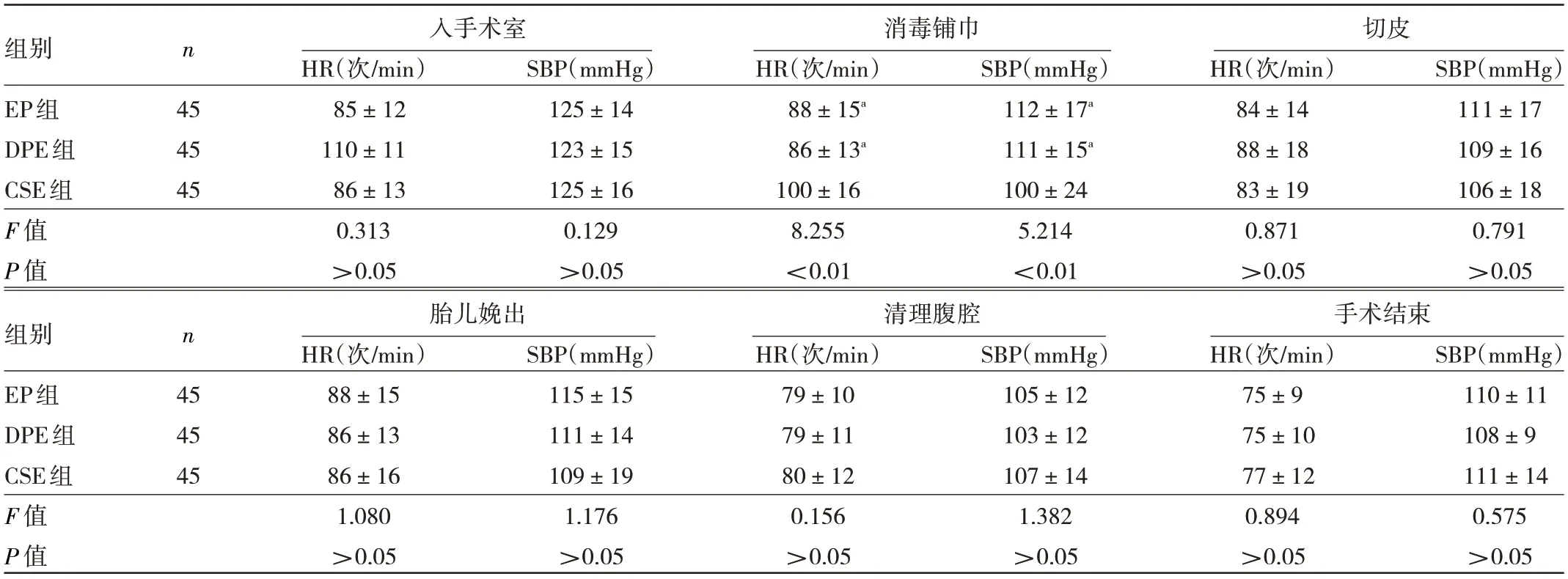
表5 3组产妇不同时点血流动力学指标的比较
2.4 3 组产妇不良反应发生情况、术中去甲肾上腺素使用量及丙泊酚使用率的比较 CSE 组总不良反应发生率明显高于EP 组与DPE 组(P<0.01),EP 组与DPE 组总不良反应发生率比较差异无统计学意义(P>0.05);EP 组和DPE 组的去甲肾上腺素使用量低于CSE 组(P<0.01);EP 组丙泊酚使用率高于CSE 组与DPE 组(P<0.05),CSE 组与DPE 组丙泊酚使用率比较差异无统计学意义(P>0.05),见表6。
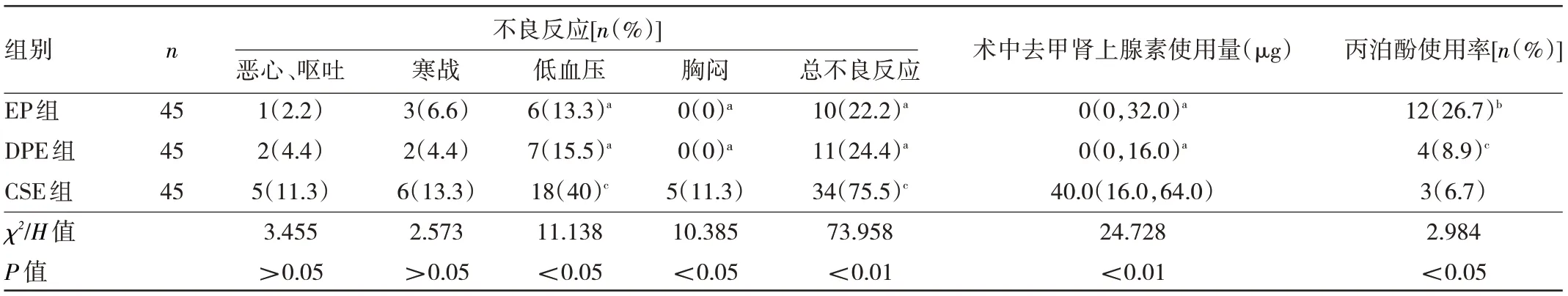
表6 3组产妇不良反应、去甲总用量及丙泊酚使用率的比较
3 讨论
对于剖宫产手术的麻醉选择,当前主流的麻醉方法仍然是椎管内麻醉[10-11],但CSE 存在难以有效控制麻醉平面的缺点,且低血压的发生率高,文献报道有导致不良的母婴结局[4,12-13];EP 存在起效慢、骶神经阻滞不完全[14]、麻醉平面偏低及术中牵拉反应明显[8]等缺点。因此,如何合理调控麻醉平面、减少麻醉后血流动力学指标波动、提供快速起效、维护母婴安全和舒适是剖宫产术中最受重视的问题,而麻醉方式的选择则是解决这些问题的突破口。
DPE 阻滞作为一种新的椎管内麻醉方式,具体的实施是在完成硬膜外穿刺后暂不置管,先用蛛网膜下腔针刺破硬脊膜,但不直接在蛛网膜下腔注射药物,随后留置硬膜外导管,并按硬膜外阻滞模式进行管理。硬脊膜穿刺孔的大小被认为是DPE 阻滞效果的关键因素之一,以25G 和26G 最合适[15]。DPE 结合EP和CSE 这两种技术的优点,硬膜外腔注入麻醉药物,硬膜外腔通过压力梯度顺穿刺孔的硬脊膜渗入到蛛网膜下腔,起到类似“小剂量连续腰麻”的作用[16]。
在本研究中,采用25G 腰麻针刺破硬脊膜行DPE阻滞。结果显示,CSE 组感觉神经阻滞平面到达T6的时间,给药到切皮时间短于DPE 组;CSE 组和DPE 组感觉神经阻滞到达T6时间,给药到切皮时间短于EP组,感觉神经最高阻滞平面高于EP 组,胎儿娩出或探查清理腹腔时产生的牵拉反应较EA 组明显减轻,术中松弛程度评分高于EP 组,丙泊酚使用率较EP 组明显减少,需静脉补救镇静镇痛明显减少[17]。可见与EP相比,DPE 技术可提供更快速、全面的镇痛效果,扩散效果更好,这与已有的研究结果一致[6,18],进一步对其中原因进行分析,认为可能与硬脊膜穿透为麻醉药物从硬膜外腔局麻药渗入到蛛网膜下腔方面发挥关键作用[15,18],是提高镇痛质量的潜在机制。
本研究还发现,DPE 组和EP 组在消毒铺巾时的SBP 均高于CSE 组,HR 均低于CSE 组;EP 组和DPE 组的术中去甲肾上腺素使用量低于CSE 组,这与文献报道结果相似[19]。CSE 组的总不良反应(包括低血压、恶心、呕吐、寒战、胸闷)发生率明显高于EP 组与DPE组,说明与CSE 相比,DPE 技术可改善产妇术中血流动力学指标稳定性,并且不会对母体及胎儿造成不良影响[5,7,18]。
本研究结果亦显示,3 组产妇术中输液量、出血量、缩宫素用量、新生儿1、5 min Apgar 评分等比较差异均无统计学意义(均P>0.05);在本研究中,虽然CSE 组低血压发生率明显增加,但3 组新生儿的Apgar评分差异无统计学意义,可能与低血压得到积极的治疗且及时纠正有关,也说明通过有效的麻醉管理,3 种麻醉方式均可安全地用于择期的剖宫产术,提示该3种麻醉方法对产妇和新生儿结局均无不良影响。
综上所述,DPE 组较EP 组起效更快,镇痛效果确切;较CSE 组术中血流动力学指标稳定,不良反应更少,值得临床推广。

