腹腔镜手术治疗小儿阑尾周围脓肿的可行性探索
熊 娜,吉 祥,余 强,李茜茜,付佳禄,杨子钊,龚 伟
(1.西安交通大学第二附属医院小儿外科,陕西 西安,710004;2.西安交通大学第二附属医院病理科)
阑尾炎伴周围脓肿形成是小儿外科常见病,目前针对小儿的腹腔镜阑尾切除术(laparoscopic appendectomy,LA)已相对成熟,但阑尾炎继发阑尾周围脓肿形成后的治疗策略,国内缺乏统一的治疗标准,保守抗感染药物治疗、穿刺引流、中医中药治疗、传统开腹手术及近年逐步开展的腹腔镜手术治疗,均在临床上得到应用[1-5]。基于腹腔镜阑尾炎治疗的基础,自2017年开始我院采用腹腔镜手术治疗小儿阑尾周围脓肿,目前累积病例已超过百例,疗效较满意,现总结如下。
1 资料与方法
1.1 临床资料
回顾分析2019年1月至2021年12月采用腹腔镜阑尾周围脓肿切除术治疗的31例阑尾周围脓肿患儿(脓肿组)及同期治疗的78例非脓肿性阑尾炎患儿(对照组)的临床资料。其中脓肿组患儿腹腔脓肿最大径5.1~11.5 cm,平均(6.90±1.48)cm。纳入标准:(1)有右下腹疼痛及发热表现;(2)对照组患儿经影像学、实验室检查或临床查体确诊阑尾炎;(3)脓肿组患儿触诊可扪及右下腹包块,或CT、B超等影像学检查证实阑尾周围脓肿形成,初始脓肿横径≥5 cm,家属同意手术治疗。
1.2 手术方法
采用气管插管静吸复合麻醉。患儿取仰卧位,头低10~20°,左侧倾斜10~15°。分别于脐缘、左下腹反麦氏点、右侧腹部穿刺Trocar,气腹压力维持在8~12 mmHg。对照组:术中于右下腹髂窝处分离显露阑尾,钳夹阑尾尖端系膜边缘,电凝或超声刀离断阑尾系膜至阑尾根部,距阑尾根部0.5 cm处用丝线结扎并离断阑尾,烧灼残端。脓肿组:术中依据术前影像学资料定位脓肿壁较薄弱处,应用吸引器或无损伤抓钳进行钝性剥离,或于脓肿外侧缘向内上方钝性剥离,边剥离边吸引脓液,直至显露阑尾,阑尾切除步骤同非脓肿组患儿。对于阑尾根部坏疽的患儿,可“U”字缝合关闭阑尾开口的盲肠壁,并使用邻近大网膜组织覆盖加固。见图1~图4。对于术前合并肠梗阻的患儿,可自十二指肠向远端肠管逐一轻柔分离粘连,以解除梗阻。阑尾置于标本袋经脐部切口取出,用大量温生理盐水冲洗腹腔,直至冲洗液清亮,常规放置右侧髂窝腹腔引流管。术后予以哌拉西林舒巴坦钠联合甲硝唑抗感染治疗,依据术后脓液培养结果,必要时调整抗生素用药。

图1 腹腔镜下阑尾及脓肿形态图2 腹腔镜下分离阑尾图3 镜下阑尾根部电切

图4 阑尾切除后残端图5 术后病理结果提示阑尾及周围组织炎性改变(HE×100)
1.3 观察指标
比较两组手术时间、术后引流管引流量、切口感染情况、肠道排气时间、住院时间、住院费用等情况,并于术后进行12个月随访,观察肠梗阻、肠道再发脓肿及感染的情况。
1.4 统计学处理
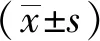
2 结 果
2.1 两组患儿基本信息的比较
两组患儿均顺利完成腹腔镜手术,无中转开腹及死亡病例。术后病理证实为阑尾炎性病变(图5)。术后随访12个月,患儿均恢复良好。两组患儿性别、发病时间、术前白细胞差异无统计学意义(P>0.05),但发病年龄差异有统计学意义(P<0.05),见表1。
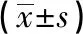
表1 两组患儿临床资料的比较
2.2 两组手术相关指标的比较
两组术后排气时间、切口感染情况差异无统计学意义(P>0.05),手术时间、住院时间、腹腔引流量、住院总费用差异有统计学意义(P<0.01),除切口感染外,无术后腹腔感染、肠梗阻等其他并发症发生。见表2。
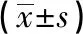
表2 两组患儿手术相关指标的比较
3 讨 论
阑尾周围脓肿是阑尾炎未及时治疗而继发的临床常见病,在儿童中较为多见,早期处理可明显缩短病程并且预后良好。但因小儿自主表达能力欠佳、查体配合度差等原因,早期识别阑尾炎在幼儿人群中往往难以实现,待到医院明确诊断时,多伴有不同程度的脓肿形成。
关于阑尾周围脓肿的形成,目前普遍认为与患儿大网膜发育不完全,以及患儿年纪较小,炎症早期症状难以准确表达致使病情延误等因素有关。本研究中,阑尾周围脓肿组患儿平均(7.65±2.21)岁,小于非脓肿阑尾炎组,也印证了年龄因素在脓肿发病方面的影响。
阑尾周围脓肿是阑尾炎发展的特殊阶段,传统治疗仍以保守治疗作为首选措施,尤其较小的脓肿,药物保守治疗配合引流,在部分患儿中可取得较为理想的疗效,但有报道此类保守治疗的患儿有一定比例会再发阑尾炎、阑尾脓肿及肠道梗阻,其中,最主要的因素在于阑尾粪石未能清除,为二次复发留下隐患[6-8]。针对5 cm及以上的较大脓肿,临床保守治疗往往效果不佳,即使感染可一定程度控制,但脓肿局部粘连问题带来的后续肠道梗阻等并发症,可能对患儿生活造成较大影响[9]。为此,我们针对脓肿横径5 cm及以上的患儿,采取腹腔镜手术切除的治疗策略,利用早期脓肿粘连尚未完全形成容易分离的特点,及时清除脓肿,尽可能降低后续肠梗阻的可能。
LA治疗单纯性、化脓及坏疽性阑尾炎临床应用已相当成熟,相较传统开腹手术,患儿在康复方面优势明显[10-13]。但对于已形成脓肿的阑尾炎,目前腹腔镜下的治疗时机及适应人群各大医院均处于探索阶段[6,14-15]。Mima等[16]尝试在脓肿急性期先行抗感染治疗,炎症期过后2~3个月,再行LA手术切除脓肿及阑尾,可有效缩短术后住院时间,临床疗效满意。李志飞[17]报道抗炎治疗后直接行LA切除脓肿及阑尾,无需间歇等待期,结果表明,与间歇期后再行LA相比,两组预后差异无统计学意义。此外,国内陈瑜峰等[18]也报道了Ⅰ期直接手术切除阑尾及脓肿的可行性,无论是并发症还是远期疗效均较满意。Liu等[19]的研究表明,即刻行阑尾脓肿切除与间隔期后手术相比,住院总费用、并发症并无明显差别。本研究中未行抗感染治疗,未采用联合间歇等待期的治疗模式,而是在基于非脓肿阑尾炎LA治疗的经验上,直接行LA切除脓肿及阑尾,结果显示,脓肿组手术时间、术后腹腔引流量、住院时间、住院费用高于普通阑尾炎组。分析原因考虑与脓肿形成造成术中分离时间延长、腹腔创面增大、术后创面恢复时间延长有关。
在脓肿大小选择方面目前尚无统一标准。传统观点认为,<3 cm的脓肿经抗感染、必要的穿刺引流后,多数可痊愈,复发风险较低。陈瑜峰等[18]的研究中脓肿最大径为8~15 cm;而张天锋[20]的研究中,脓肿最大径平均(15.7±3.23)cm。本研究以5 cm及以上为腹腔镜手术的选择标准之一,腹腔脓肿横径最小值5.1 cm,最大值11.5 cm,平均(6.90±1.48)cm,术中均顺利分离并完整切除,提示5.1~11.5 cm的阑尾周围脓肿,腹腔镜手术切除是安全、可行的。
综上所述,本研究结果表明,阑尾周围脓肿形成后,LA手术切除仍是可行的治疗方式,虽然住院时间、手术时间及治疗费用略有增加,但增加幅度临床可接受,并未增加并发症发生率,预后良好。此外,直接手术切除,可有效避免保守治疗后阑尾炎及脓肿再发、反复多次住院的风险,对于成长期的幼儿尤为重要。本研究有限的数据表明,阑尾周围脓肿形成行LA是安全、可行的,值得推广。

