耐药肺结核患者的危险因素分析
黄莎莎 何海武
【摘要】 目的 了解肺结核患者发生耐药的相关危险因素,为今后结核病疫情防控工作提供参考意见。方法 收集2018年1月—2020年12月海南医学院第二附属医院收治的符合本研究条件的657例肺结核患者的相关资料,分析造成肺结核患者发生耐药的危险因素。结果 657例肺结核患者中有283例(43.07%)出现耐药性,二元Logistic回归分析结果提示治疗史(OR=6.062,95%CI 4.224~8.700)和肺部支气管扩张(OR=1.861,95%CI 1.172~2.957)是造成肺结核患者发生耐药的独立危险因素(OR>1,P<0.05)。结论 肺结核患者耐药情况较为严重,复治和肺部支气管扩张是其主要威胁,在结核病的防治过程中应对耐药肺结核患者给予重点关注,减少耐药肺结核的产生。
【关键词】 肺结核;耐药性;危险因素
Analysis of the risk factors in patients with drug-resistant pulmonary tuberculosis
Huang Shasha,He Haiwu*. The Second Affiliated Hospital of Hainan Medical College,Haikou,Hainan 570100
【Abstract】 Objective The relevant risk factors of drug resistance in tuberculosis patients were analyzed to provide reference opinions for the tuberculosis epidemic prevention and control work in the future. Methods Relevant data of pulmonary TB patients eligible for this study from 2018 to 2020,and analysis of risk factors for drug resistance in pulmonary TB patients were collected. Results A total of 657 pulmonary TB patients met the requirements of this study,of which 283 patients(43.07%) were drug-resistant. The results of binary logistic regression analysis suggested that treatment history(OR=6.062,95%CI 4.224-8.700)and pulmonary bronchiectasis(OR=1.861,95%CI 1.172-2.957) were risk factors for drug resistance in pulmonary TB patients. Conclusion Patients with tuberculosis have a serious drug resistance situation,and retreatment and pulmonary bronchiectasis are the main threats,and such population should be emphasized in the prevention and treatment of tuberculosis,reduce the production of drug-resistant pulmonary tuberculosis.
【Key Words】 Tuberculosis; Drug resistance; Risk factors
中图分类号:R521 文献标识码:A 文章编号:1672-1721(2023)34-0040-03
DOI:10.19435/j.1672-1721.2023.34.013
肺结核是指由结核分枝杆菌感染(mycobacterium tuberculosis,MTB)并发生在肺组织、气管、支气管和胸膜的结核病变,是一种经呼吸道传播的乙类传染病。其治疗难度远高于普通细菌引起的肺部感染性病变,严重损耗公共卫生资源[1]。世界卫生组织(World Health Organization,WHO)在2021年10月14日公布的数据显示,2020年全球新发结核病患者990万例,我国大约有84.2万例,排名在结核病高负担国家中仅次于印度[2]。近年来,虽然结核病高负担国家积极采取措施控制结核病疫情,使结核病的发病率和病死率整体呈下降趋势,但仅有少部分国家达到2020年的里程碑目标,离实现2035年“终止全球结核病疫情”这一目标仍有一定差距。本研究通过归纳整理2018年1月—2020年12月海南医学院第二附属医院收治的符合本研究条件的657例肺结核患者的相关资料,分析影响肺结核患者产生耐药性的相关因素,为结核病疫情防控的预防、管理、教育、筛查、随访等环节提供参考,现报告如下。
1 资料与方法
1.1 研究对象 2018年1月1日—2020年12月31日在海南医学院第二附属医院结核病科住院的657例肺结核患者。纳入标准:已完善痰结核分枝杆菌培养及药物敏感试验的肺结核患者;在本研究年限期间多次住院的肺结核患者只纳入第1次住院的资料。排除标准:痰培养结果为非结核分枝杆菌(nontu-berculous mycobacterial,NTM);所需相關资料不完整;非海南省户籍。
1.2 资料收集 回顾性分析和整理按照纳排标准筛选出来的657例肺结核患者的相关资料,包括患者的年龄、民族、婚姻状况、性别、职业、体质量指数(body mass index,BMI)等。
1.3 痰结核分枝杆菌培养及药物敏感试验 留取肺结核患者清晨清洁口腔后咳出的气道深部的痰液标本进行MTB的培养,使用对硝基苯甲酸(p-nitrobenzoic acid,PNB)和噻吩-2-羧酸肼(thiophene- 2-carboxylic acid hydrazide,TCH)生长实验进行MTB和NTM菌种鉴定,菌种鉴定培养基购自珠海银科医学工程有限公司。药敏试验采用直接比例法,检测菌株对利福平、异烟肼、乙胺丁醇、氧氟沙星、链霉素、卡那霉素、卷曲霉素、丙硫异烟胺等常见抗结核药物的耐药情况,药敏培养基购自珠海贝索生物技术有限公司。
1.4 统计学方法 采用SPSS 26.0统计学软件分析数据,计数资料以百分比表示,行χ2检验,多因素分析采用二元Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 基本情况 2018年1月—2020年12月于海南医学院第二附属医院结核病科住院并符合本研究纳排标准的肺结核患者共有657例,其中耐药患者283例(43.07%),非耐药患者374例(56.93%)。
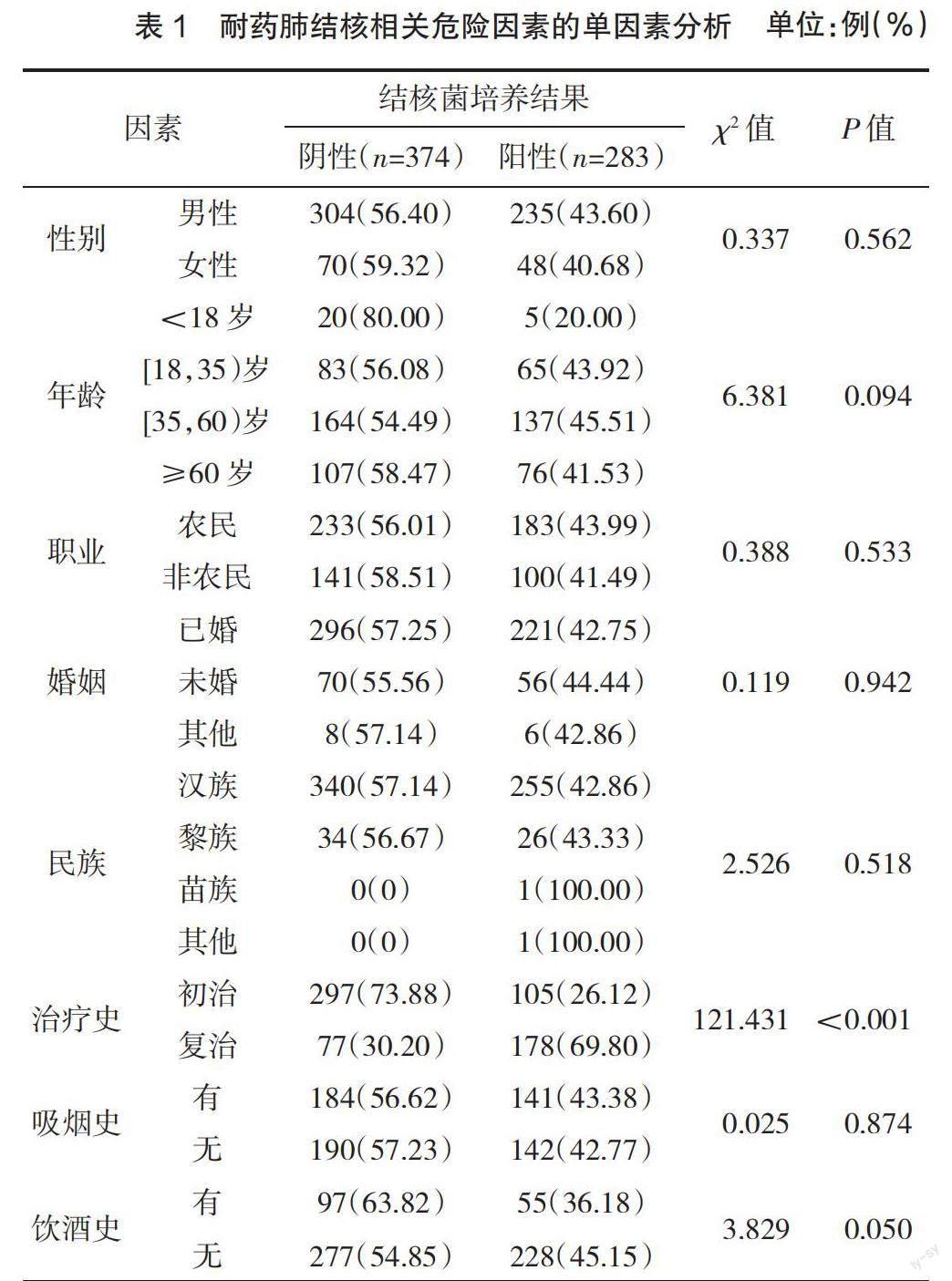
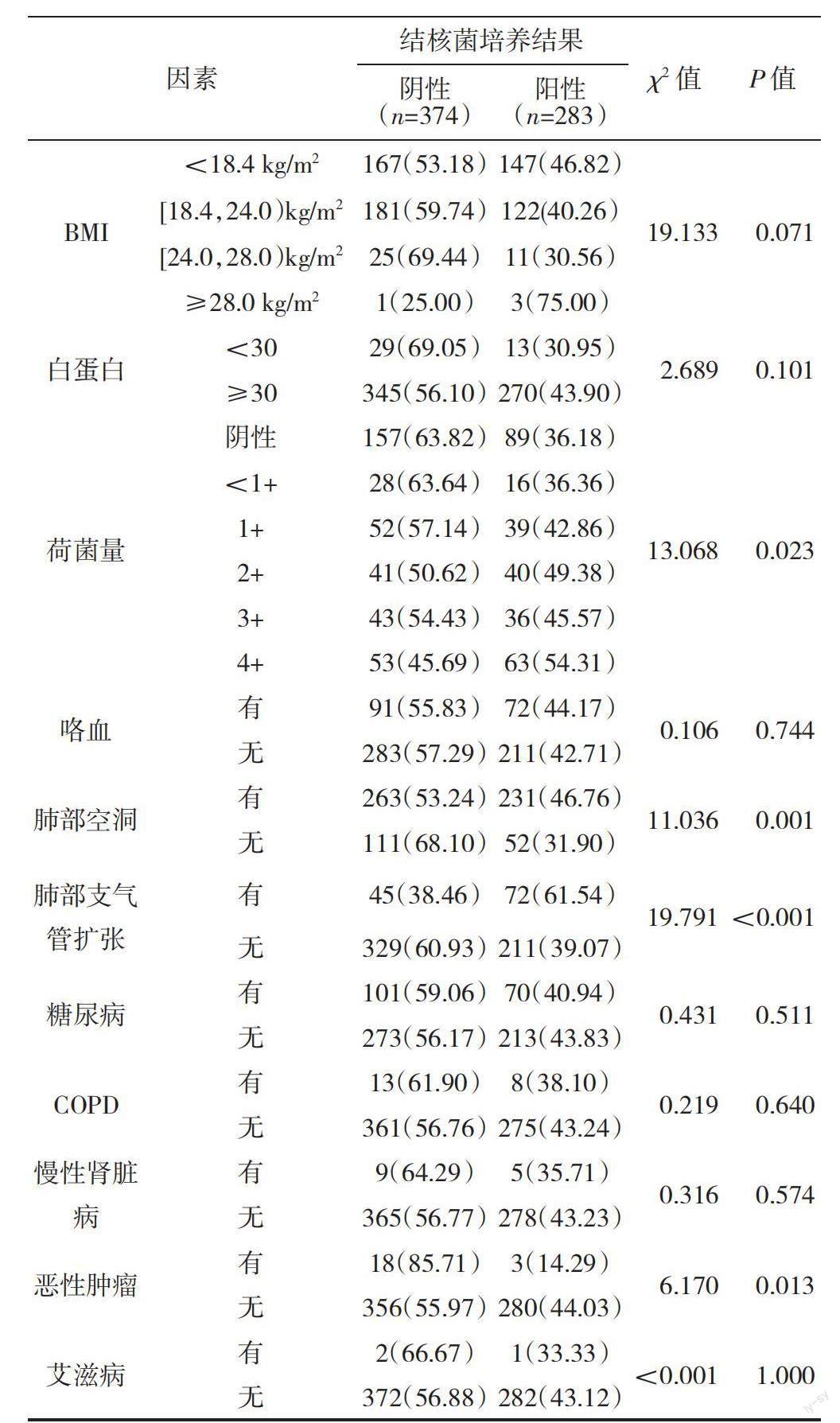
2.2 耐药肺结核相关危险因素的单因素分析 除恶性肿瘤、荷菌量、肺部空洞、治疗史、肺部支气管扩张与肺结核患者是否发生耐药有统计学意义外(P<0.05),其他因素均无统计学意义,见表1。
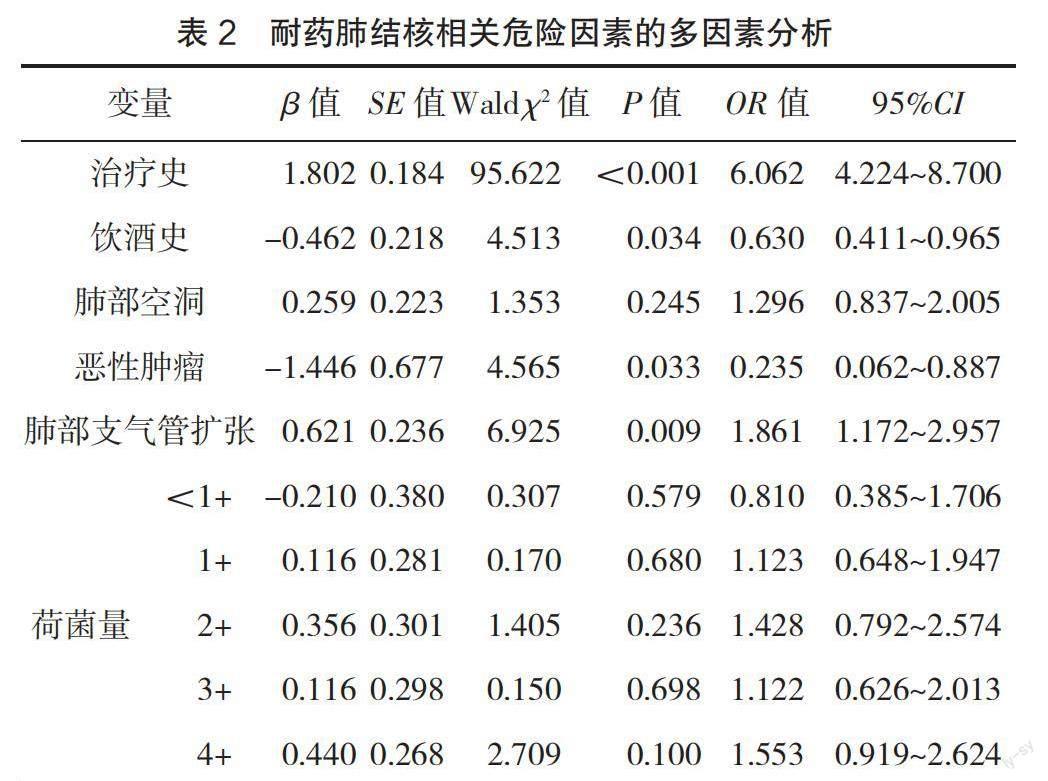
2.3 耐药肺结核相关危险因素的多因素分析 考虑到表1中饮酒史的P值为0.05,遂将饮酒史与恶性肿瘤、荷菌量、肺部空洞、治疗史、肺部支气管扩张共6个变量一起纳入二元Logistic回归分析,结果显示治疗史和肺部支气管扩张是造成肺结核患者发生耐药的独立危险因素(OR>1,P<0.05),见表2。
3 讨论
本研究发现肺结核患者进行再治疗是发生耐药性的危险因素(OR=6.062,95%CI 4.224~8.700),复治肺结核患者发生耐药的危险性是初治肺结核患者的6.062倍,雷倩等[3]的研究结果也表明了这一点。肺结核患者进行再治疗的原因有以下几个方面:患者未谨遵医嘱服药而导致服药疗程不足;患者无法耐受抗结核药物所带来的不良反应而导致治疗中断[4];医疗条件有限导致患者出现诊断延误、治疗延迟、病情进展迅速等情况,影响治疗成功率;患者对疾病不重视而自行停止服用药物。需要进行再治疗的肺结核患者大多违背了“早期、规律、全程”这3项肺结核治疗的基本原则,导致抗结核药物疗效未发挥到位,杀菌效果欠佳,耐药结核分枝杆菌在此环境下呈现出强大的繁殖能力而成为优势菌群的可能性增加。建议对肺结核患者进行加强督导治疗并开展疾病健康宣教。
过量饮酒是全球各种疾病负担的主要危险因素,严重影响人类的健康,是全球面临的主要公共卫生问题之一[5]。有研究认为过量饮酒与肺结核患者产生耐药性有关[6]。分析原因,过量饮酒会影响机体整体健康状况,降低机体对结核分枝杆菌的免疫反应。CHAULK C P等[7]的研究表明,过量饮酒会影响结核分枝杆菌在巨噬细胞内的存活率及细胞因子的产生和作用,容易导致耐药结核分枝杆菌的产生。有研究表明,过量饮酒的肺结核患者的结核防治知识知晓率显著低于未饮酒和少饮酒者,过量饮酒者容易因治疗依从性差,不服从医生管理而导致治疗失败和随访损失[8]。本研究对饮酒史这一变量进行多因素分析后发现,有饮酒史为肺结核患者发生耐药的保护因素(OR=0.630,95%CI 0.411~0.965),这与预期结果不符,考虑与研究局限性有关。因为本研究中的酒精摄入量无法量化,饮酒史这一变量的数据是根据患者是否存在饮酒习惯进行统计的,所以存在将非过量饮酒的肺结核患者简单划分为存在有饮酒史的肺结核患者的问题。男性是存在过量饮酒这一不良习惯的主要群体,建议加强对男性肺结核患者的戒酒宣教,降低过量饮酒对肺结核患者产生的影响。
在本研究中并未发现荷菌量与肺结核患者发生耐药相关,但ASEMAHAGN M A[9]对282例通過细菌学确诊的肺结核患者进行随访后发现,结核菌涂片等级的高低与痰涂片阴转时间长短呈正相关。结核菌涂片结果在一定程度上可间接反映患者肺部病灶中的结核菌数量,结核菌涂片结果等级越高,提示结核病灶中结核分枝杆菌数量越多,致病力越强,不易被清除,导致阴转时间延长。完善结核菌涂片可对通过细菌学确诊的肺结核患者的治疗效果进行评估[10]。考虑到结核菌涂片具有的临床意义,建议重视对肺结核患者结核菌涂片检查的完善。
本研究结果显示,恶性肿瘤为肺结核患者发生耐药性的保护因素(OR=0.235,95%CI 0.062~0.887)。这一结果远偏离预期,考虑为研究局限性,有条件可进一步扩大样本量再次进行统计分析验证。理论上,恶性肿瘤是结核患者产生耐药性的主要威胁。一方面,恶性肿瘤会严重影响患者的细胞和体液免疫,导致患者对感染性疾病的抵御和治愈能力减弱,在结核分枝杆菌入侵肺组织时,机体无法有效清除结核分枝杆菌,病灶无法局限,结核菌株在此环境中长时间保持活跃状态,容易产生耐药性[11]。另一方面,恶性肿瘤是一种消耗性疾病,绝大多数患者会呈现恶病质状态,影响患者的疾病恢复能力,导致高杆菌负荷及不良治疗结局的可能性增加,进而影响结核分枝杆菌产生耐药性[12]。除此之外,恶性肿瘤合并结核病会严重影响患者的心理健康,加重经济负担。建议医疗卫生机构能重视这类患者。
肺部空洞与支气管扩张破坏了肺部组织的正常结构与功能,有研究表明二者与耐药肺结核的发生有关[13]。但本研究结果显示,肺部支气管扩张是肺结核患者产生耐药性的危险因素(OR=1.861,95%CI 1.172~2.957),而肺部空洞不是,考虑为研究局限性,因为本研究设置肺部空洞这一变量时并未根据具体空洞数量及累及的肺叶进行分层。肺部支气管扩张影响肺结核患者产生耐药性的原因考虑有以下2个方面。(1)肺部发生支气管扩张后会减弱患者气道的咳嗽、咳痰能力,导致无法有效清除病灶内的结核分枝杆菌[14]。异常的气管构造有利于结核菌生长繁殖,导致肺结核患者长期保持高结核分枝杆菌负荷状态。DIALLO A[15]的研究表明,在肺结核患者的治疗疗程中,高杆菌负荷会使痰涂片阴转时间延长且与肺结核患者治疗失败显著相关。(2)肺部组织正常结构遭到破坏后会影响呼吸道的免疫系统功能,导致肺部清除结核分枝杆菌的能力减弱。杀菌作用被削弱会导致大部分菌群通过暂时处于静止状态而存活下来,后续可反复出现结核菌再燃的情况,易导致耐药性的产生。建议结核防控对这类群体加强随访和耐药筛查。
综上所述,肺结核患者产生耐药性的情况不容乐观,复治和肺部支气管扩张是其主要威胁。应加强对这类人群的耐药筛查,同时建议在结核病疫情防控中应确保各个环节的工作均执行到位,特别是基层医疗卫生机构,以减少耐药肺结核的产生。
参考文献
[1] 朱敏.结核病分类、诊断标准解读[C]//浙江省医学会热带病与寄生虫病学分会.2018年浙江省医学会热带病与寄生虫病学术年会论文汇编.[出版者不详],2018:83-91.
[2] 卢春容,房宏霞,陆普选,等.WHO 2021年全球结核病报告:全球与中国关键数据分析[J].新发传染病电子杂志,2021,6(4):368-372.
[3] 雷倩,王皓,吕小会,等.1 201例肺结核患者耐药情况及影响因素分析[J].华南预防医学,2021,47(1):1-5.
[4] 李永红,李红恩,雷世鑫,等.抗结核药致中国人群药物性肝损伤危险因素的Meta分析[J].中国抗生素杂志,2021,46(6):628-633.
[5] MA Y,CHE N Y,LIU Y H,et al.The joint impact of smoking plus alcohol drinking on treatment of pulmonary tuberculosis[J].Eur J Clin Microbiol Infect Dis,2019,38(4):651-657.
[6] SONG W M,LI Y F,MA X B,et al.Primary drug resistance of mycobacterium tuberculosis in shandong,china,2004-2018[J].Respir Res,2019,20(1):223.
[7] CHAULK C P,MOONAN P K.Over the limit:tuberculosis and excessive alcohol use[J].Int J Tuberc Lung Dis,2020,24(1):3-4.
[8] 姜晓颖,柳芳超,梁建琴,等.耐药结核病患者结核病防治核心信息知晓率调查分析[J].中国防痨杂志,2019,41(12):1289-1300.
[9] ASEMAHAGN M A.Sputum smear conversion and associated factors among smear-positive pulmonary tuberculosis patients in east gojjam zone,northwest ethiopia:a longitudinal study[J].BMC Pulm Med,2021,21(1):118.
[10] 张立杰,韩喜琴,王敬萍,等.痰菌量与复治菌阳肺结核治疗失败和复发的关系[J].中国防痨杂志,2021,43(4):335- 340.
[11] DENEGRE A A,NDEFFO MBAH M L,MYERS K,et al.Emergence of antibiotic resistance in immunocompromised host populations:a case study of emerging antibiotic resistant tuberculosis in aids patients[J].PLoS One,2019,14(2):e0212969.
[12] KASSA G M,MERID M W,MULUNEH A G,et al.Sputum smear grading and associated factors among bacteriologically confirmed pulmonary drug-resistant tuberculosis patients in ethiopia[J].BMC Infect Dis,2021,21(1):238.
[13] 于海娟,趙梅,王佳月,等.肺结核患者结核杆菌耐药情况及耐多药结核病的危险因素[J].中国感染控制杂志,2020, 19(1):58-62.
[14] KIM T,LEE H,SIM Y S,et al.Respiratory symptoms and health-related quality of life in post-tuberculosis subjects with physician-diagnosed bronchiectasis:a cross-sectional study[J].J Thorac Dis,2021,13(8):4894-4902.
[15] DIALLO A,DAHOUROU D L,DAH T T E,et al.Factors associated with tuberculosis treatment failure in the central east health region of burkina faso[J].Pan Afr Med J,2018(30):293.
(收稿日期:2023-09-28)

