新型冠状病毒感染肺炎疫情1年后一线医护人员的情绪与睡眠状况及影响因素



摘要 目的:研究武汉新型冠状病毒感染肺炎(COVID-19)疫情支援任务结束后1年,一线医护人员的抑郁、焦虑情绪与睡眠状况,探讨影响睡眠状况的潜在因素。方法:采用匹兹堡睡眠质量指数(PSQI)、广泛性焦虑障碍量表(GAD-7)、9项患者健康问卷(PQH-9)对2021年3月返回的130名甘肃省援助武汉一线医护人员进行线上匿名测评。结果:1)医护人员焦虑检出率为56.9%,抑郁检出率为63.1%。2)医护人员PSQI总分为(8.28±3.74)分,>7分者73名(56.2%)。其中医生PSQI总分为(7.20±4.20)分,护士PSQI总分为(8.48±3.64)分,医生与护士在睡眠质量上差异无统计学意义(Pgt;0.05)。3)不同年龄的医护人员PSQI总分差异有统计学意义(Plt;0.05);4)医护人员焦虑、抑郁程度均与睡眠质量呈正相关。5)抑郁情绪是影响医护人员睡眠质量的主要因素。结论:部分援助武汉一线医护人员1年后存在明显的焦虑、抑郁情绪与睡眠问题,尤其年轻的医护人员睡眠问题更突出,应及时采取减少焦虑抑郁情绪和保持良好睡眠质量的预防措施。
关键词 新型冠状病毒感染;医护人员;焦虑;抑郁;睡眠
Emotion,Sleep Status and Influencing Factors of Front-line Medical Staff One Year after Novel Coronavirus Infection Pneumonia EpidemicGAN Xueying,HUANG Yubo,SUN Weiwei,CAO Tian,LIU Xiaoming
(Gansu Provincial Mental Health Center,Second People′s Hospital of Gansu Province,Lanzhou 730030,China)
Abstract Objective:To study the depression,anxiety and sleep status of front-line medical staff one year after the end of the epidemic support mission of novel coronavirus in Wuhan,and explore the potential factors affecting sleep status.Methods:The Pittsburgh Sleep Quality Index Quantity Table PSQI,the Widespread Anxiety Disorder Scale GAD-7,and Nine Patient Health Questionnaires PQH-9 were conducted anonymously online on 130 frontline medical workers from the Gansu Province returning to Wuhan in March 2021.Results:1)The anxiety detection rate among frontline medical workers was 56.9% and depression was 63.1%.2)The total score of PSQI for medical staff is(8.28±3.74),with 73 people(56.2%) scoring above 7.The total score of doctor′s sleep quality was(7.20±4.20) points,and the total score of nurse′s sleep quality was(8.48±3.64) points.There was no statistically significant difference in sleep quality between doctors and nurses(Pgt;0.05).3)There is a statistically significant difference in the total PSQI scores among medical staff of different ages(Plt;0.05).4)The degree of anxiety and depression of medical staff are positively related to the sleep quality.5)Depression is the main factor affecting the sleep quality of medical staff.Conclusion:After one year,some frontline medical staff in Wuhan had obvious anxiety,depression and sleep problems,especially young medical workers who had more prominent sleep problems,which indicated that it is necessary to pay attention to the continuous mental health of young medical workers after the aid to Hubei.
Keywords Novel coronavirus infection; Medical Staff; Anxiety; Depression;Sleep
中图分类号:R512.99;R749.42文献标识码:Adoi:10.3969/j.issn.2095-7130.2024.05.004
2019年12月,新型冠状病毒感染肺炎(COVID-19)在湖北武汉出现。面对这一突如其来的重大公共卫生事件,巨大的生命安全任务落在了医护人员的肩上,为解决医疗人力资源不足问题,全国各地纷纷组建紧急医疗救援队伍分批援助武汉,与武汉医护人员并肩抗疫。作为一线医护人员,他们经受着岗位的变化、高强度的工作量、对感染风险的担忧害怕以及在隔离区的孤独。因此,相对一般人群,一线医护人员更容易出现情绪与睡眠问题[1]。而且有研究表明,援助湖北武汉的一线医护人员结束援助任务返回后依然存在持续性情绪和睡眠问题,或出现精神疾病患病率增加的情况[2-3]。本研究对甘肃省援助武汉的一线医护人员1年后的情绪与睡眠状态进行了测评,旨在为持续性心理干预策略方面提供重要依据。
1 资料与方法
1.1 研究对象 采用问卷星线上网络调查,通过微信扫码答题收集数据。所有参与者均属于1年前援助武汉的甘肃省医疗队医护人员,通过手机微信发放问卷星答题二维码在线匿名调查,本研究收回有效问卷130份,回收率85%。其中医生20名(15.4%),护士110名(84.6%);男18名(13.8%),女112名(86.2%);年龄24~55岁,平均年龄(35.32±6.63)岁;未婚24名(18.5%),已婚106名(81.5%)。
1.2 研究方法
1.2.1 一般资料收集 内容包括医护人员性别、年龄、学历、婚姻状况、职业、日常运动时间及入睡前玩手机的时间。
1.2.2 匹兹堡睡眠质量指数量表(Pittsburgh Sleep Quality Index,PSQI) 该量表是一种用于评估个体睡眠质量的自评问卷[4],此量表由23个题目组成,其中包括:主观睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、使用催眠药物、日间功能障碍7个维度,每个维度按0~3来计分。PSQI总分范围为0~21分,gt;7分被认为是“睡眠质量差”。得分越低表示睡眠质量越好。
1.2.3 9项患者健康问卷(Patient Health Questionnaire-9,PHQ-9) PHQ-9量表是由9项四分类条目组成的自评量表[5]。具体评估过去2周患者抑郁症状的发生频率。在普通人群中划界分为7分,PHQ-9评分范围0~27分。
1.2.4 广泛性焦虑障碍-7量表(7-tiem G Eneralized A Nxiety D Isorder Scale,GAD-7) 是一种评估焦虑症状的严重程度的自评量表[6]。GAD-7的总分范围为0~21分,得分越高,说明焦虑症状的严重程度越高。5~9分为轻度焦虑,10~14分为中度焦虑,15~21分为重度焦虑。
1.2.5 统计学方法 采用SPSS 17.0统计软件进行数据分析,计量资料用均数±标准差(±s)表示,行独立样本t检验,计数资料用[名(%)]表示,并应用Pearson相关性分析,logistic回归分析。
2 结果
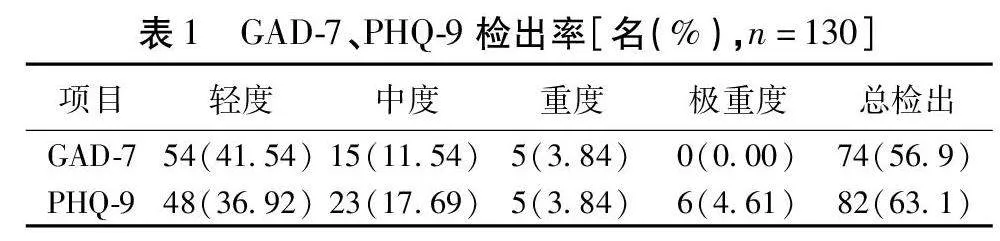
2.1 医护人员的焦虑、抑郁状态 130名调查对象中,GAD得分为(17.00±5.51)分,其中无焦虑56名(43.07%),轻度焦虑54名(41.54%),中度焦虑15名(11.54%),重度焦虑5名(3.84%)。PHQ得分为(23.00±6.95)分,其中无抑郁48名(36.92%),轻度抑郁48名(36.92%),中度抑郁23名(17.69%),中重度抑郁5名(3.84%),重度抑郁6名(4.61%)。焦虑症状检出人数74名,焦虑检出率为56.9%。抑郁症状检出人数82名,抑郁检出率为63.1%。见表1。
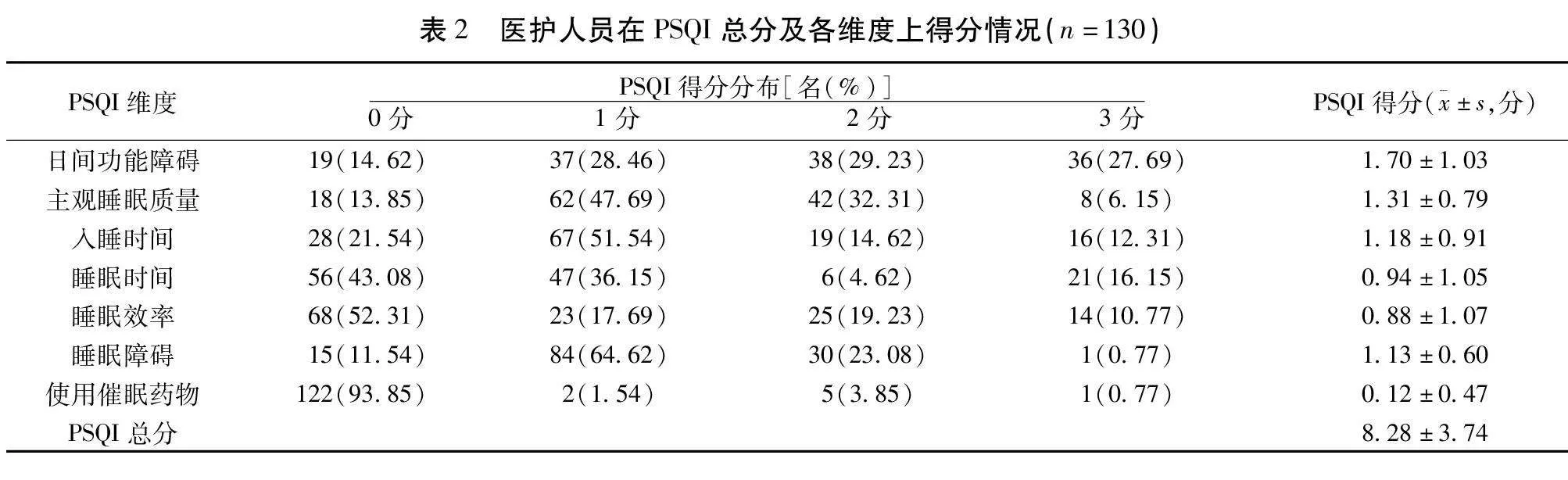
2.2 医护人员的睡眠状况 PSQI总分为(8.28±3.74)分,表明医护人员睡眠总体水平较差,其中>7分者73名(56.2%)。各维度得分由高到低依次为:日间功能障碍为(1.7±1.03)分,主观睡眠质量为(1.31±0.79)分,入睡时间为(1.18±0.91)分,睡眠时间为(0.94±1.05)分,睡眠效率为(0.88±1.07)分,睡眠障碍为(1.13±0.6)分,使用催眠药物为(0.12±0.47)分。见表2。
2.3 医护人员睡眠质量的单因素方差分析 结果显示,不同年龄的医护人员睡眠质量得分差异有统计学意义(Plt;0.05),≤30岁的得分为(7.53±2.82)分,31~45岁的得分为(8.92±4.04)分,≥46岁的得分为(6.67±3.92)分。其他变量在睡眠质量上差异无统计学意义,包括医生(7.20±4.20)分和护士(8.48±3.64)分之间睡眠质量差异无统计学意义(Pgt;0.05)。见表3。
2.4 PSQI与GAD-7和PHQ-9的相关分析 分析发现,医护人员GAD-7及PHQ-9得分和PSQI总分之间存在显著相关(相关系数分别为r=0.521**,r=0.560**,均Plt;0.01),且呈正相关,GAD-7与PSQI的7个维度(入睡时间、睡眠时间、睡眠效率、睡眠障碍、日间功能障碍、使用催眠药物、主观睡眠质量)均呈正相关。PHQ-9与PSQI的6个维度(除睡眠效率外,相关性不显著)呈正相关。GAD-7得分和PHQ-9得分也存在显著相关(相关系数为r=0.815**,Plt;0.01)。说明医护人员的焦虑与抑郁情绪不仅相互影响,同时各自影响着医护人员的睡眠质量。焦虑、抑郁情绪越严重,睡眠质量得分越高,睡眠越差(Plt;0.01)。见表4。
校正了年龄后,以GAD-7和PHQ-9得分为自变量,以PSQI总分为因变量,进行回归分析发现,抑郁是影响医护人员睡眠质量的主要因素。抑郁在睡眠质量得分上有显著预测作用(Plt;0.01)。见表5。
3 讨论
新型冠状病毒感染肺炎疫情作为重大突发公共卫生事件,它对于全球医疗系统无疑是一种独特的挑战,面对工作量增加、自由度小、暴露与感染的风险、工作角色的变化、隔离孤单感,驰援一线的医护人员经历着职业倦怠、高水平的抑郁和焦虑及睡眠质量损害的痛苦[7-9]。根据早期对重症急性呼吸综合征(SARS)疫情的研究,SARS疫情暴发1年后,高风险医护人员(在SARS隔离单位工作)的压力水平持续升高,解释其高风险医护人员的这种失代偿可能是一种反弹效应,SARS疫情确实给一线医护人员带来了持续的有害影响[10]。也有研究指出,COVID-19疫情后一线医护人员的心理后果可能还会持续很长时间[2]。基于以上研究证据,我们有必要持续关注援武汉1年后一线医护人员的心理健康问题。
本次调查发现,一线医护人员的焦虑检出率为56.9%,PSQI总分为(8.28±3.74)分,表明医护人员睡眠总体水平较差,其中>7分者73名(56.2%)抑郁检出率为63.1%。其中有一部分是持续处于焦虑抑郁状态,一部分是从基线正常转变为焦虑或抑郁症状[3]。抑郁检出率相对较高,表明援助任务结束1年后,医护人员抑郁症状比较突出,这与COVID-19疫情暴发后武汉封锁和解封后1个月一线卫生工作者心理健康状况比较研究的研究结果一致[2]。在致命的流行性疾病面前,一线医护人员暴露在超负荷工作压力、被感染的恐慌与担忧、隔离的孤单中,这对他们的心理弹性产生威胁,心理弹性的脆弱性又会使得他们更容易出现心理创伤反应。从而造成负面情绪问题的产生或持续。提示一线医护人员完成救援任务后的心理健康保健服务仍需继续加强[11]。
本研究是针对甘肃省援助武汉医护人员,结束援助任务1年后的情绪、睡眠状况的研究,在对医护人员PSQI的调查中,援武汉医护人员的PSQI总分为(8.28±3.74)分,其中>7分者73名(56.2%)。提示56.2%的医护人员存在睡眠问题,略低于COVID-19疫情期间福建援助武汉医护人员睡眠研究中59.3%的结果[13]。说明在完成援助任务1年后,医护人员的睡眠质量情况虽说有所改观,但仍处于高水平的睡眠质量欠佳。各维度中日间功能障碍为(1.7±1.03)分,主观睡眠质量为(1.31±0.79)分,入睡时间为(1.18±0.91)分,睡眠时间为(0.94±1.05)分,5个维度上得分较高,其中日间功能障碍最高为(1.7±1.03)分,提示医护人员在白天常感觉到身体疲乏、注意力差、困倦、积极性低。有研究者认为这与迟发性创伤应激反应有关。他们推测一旦医护人员完成支援任务后,心理防御机制就可能放松警惕,负性创伤图像恶化精神状态,导致慢性失眠[1]。本研究将医护人员的年龄划分为3个年龄段,即30岁以下(7.53±2.82)分,31~45岁(8.92±4.04)分,46岁以上(6.67±3.92)分。说明年龄越大,睡眠质量越好,分析其原因可能是。a.年轻医护人员(lt;35岁)在COVID-19疫情暴发期间比老年医护(≥35岁)更有可能出现焦虑和抑郁症状;b.医护人员的晚年生活管理较好,随着年龄的增长,医护人员心态上更有弹性,进而能更好地应对危机[11]。再者31~45岁医护人员的睡眠质量差于其他2个年龄段,原因可能是此年龄阶段的医护人员属于成人期,人生发展阶段处在不仅要生育和教导孩子,还要承担工作与家庭责任。面对工作与家庭的双重压力,更容易出现睡眠问题。46岁以上的医护人员睡眠质量相对较好,原因可能是46岁以上的医护人员基本属于成年晚期,他们的人生心理发展处于接受自我、接纳现实的智慧阶段,对压力的感知低,睡眠问题也相对较少。加上这个年龄段的医护人员既往经历过SARS病毒事件,而且临床经验丰富,应对方法多。所以面对援助武汉过程中的压力可以保持内心相对平稳[14]。
研究发现睡眠质量与抑郁、焦虑情绪显著正相关,说明焦虑、抑郁情绪越重,睡眠质量越差。这与刘玲[13]的研究结果是一致的。多元回归分析发现,抑郁可以有效预测睡眠质量。暴露在高唤醒或高警惕状态下的一线医护人员,不仅要为患者提供药物治疗、分发基本物资、清理医疗及生活垃圾、消杀病区等,还要承受患者负面情绪的抱怨或发泄,所以更容易出现精神紧张、焦虑、抑郁、压力大的情况,严重地影响睡眠质量;良好的睡眠是心理健康的保护因素,有研究表明持续不良的睡眠质量将进一步加重焦虑和抑郁等负性情绪,无论是情绪还是睡眠问题都有可能直接或间接地导致更严重的精神问题[15-18]。
医护人员健康的精神心理状态是保障医疗卫生服务系统取得可持续成功的关键,然而睡眠质量是衡量心理健康的重要指标,所以有必要持续关注援武汉医护人员的睡眠相关问题,且有必要提供长期持续的心理干预措施。
本研究对改善援助武汉任务之后医护人员情绪及睡眠问题的建议[19-22]:1)政府或医院提供免费心理热线,建立线上倾诉途径。提供线上心理健康培训、线上团体活动帮助存在情绪与睡眠问题的医护人员释放压力;2)接受压力管理计划,包括:瑜伽、冥想、正念减压、放松训练、有节律地呼吸、使用心率变异性生物反馈仪。
本研究的不足,样本数较少,且护士和女性偏多,统计效果较差,研究对象均来自甘肃省援助武汉医疗队,由于不同地区的个体差异大,研究结果缺乏概括性。
利益冲突声明:无。
参考文献
[1]ZHOU Y,DING H,ZHANG Y,et al.Prevalence of poor psychiatric status and sleep quality among frontline healthcare workers during and after the COVID-19 outbreak:a longitudinal study[J].Transl Psychiatry,2021,11(1):223.
[2]QIU X,LAN Y,MIAO J,et al.A Comparative Study on the Psychological Health of Frontline Health Workers in Wuhan Under and After the Lockdown[J].Front Psychiatry,2021,12:701032.
[3]XU L,YOU D,LI C,et al.Two-stage mental health survey of first-line medical staff after ending COVID-19 epidemic assistance and isolation[J].Eur Arch Psychiatry Clin Neurosci,2022,272(1):81-93.
[4]BUYSSE D J,REYNOLDS C F,MONK T H,et al.The Pittsburgh Sleep Quality Index:a new instrument for psychiatric practice and research[J].Psychiatry Res,1989,28(2):193-213.
[5]KROENKE K,SPITZER R L,WILLIAMS J B.The PHQ-9:validity of a brief depression severity measure[J].J Gen Intern Med,2001,16(9):606-613.
[6]SUN J,LIANG K,CHI X,et al.Psychometric Properties of the Generalized Anxiety Disorder Scale-7 Item(GAD-7) in a Large Sample of Chinese Adolescents[J].Healthcare(Basel),2021,9(12):1709.
[7]熊红品.新型冠状病毒肺炎疫情下一线医务人员的焦虑抑郁情绪研究进展[J].名医,2021(7):102-103.
[8]DWYER M L,ALT M,BROOKS J V,et al.Burnout and Compassion Satisfaction:Survey Findings of Healthcare Employee Wellness During COVID-19 Pandemic using ProQOL[J].Kans J Med,2021,14:121-127.
[9]何宇红,汪瑶,王进松,等.新型冠状病毒肺炎疫情对武汉一线医护人员睡眠质量的影响[J].武汉大学学报:医学版,2020,41(5):711-714.
[10]MCALONAN G M,LEE A M,ChEUNG V,et al.Immediate and sustained psychological impact of an emerging infectious disease outbreak on health care workers[J].Can J Psychiatry,2007,52(4):241-247.
[11]BOZDA F,NAIF.ERGN.Psychological Resilience of Healthcare Professionals During COVID-19 Pandemic[J].Psychological reports,2021,124(6):2567-2586.
[12]谢晓亮,陈秋旸,吴永希,等.COVID-19疫情期间福建援武汉医护人员睡眠、心理情况及相关危险因素研究[J].世界睡眠医学杂志,2021,8(5):913-917.
[13]刘玲.新冠肺炎期间普通医护人员情绪状态现状及影响因素调查[D].南昌:江西中医药大学,2021.
[14]ORENSTEIN G A,LEWIS L.Eriksons Stages of Psychosocial Development[M]StatPearls Treasure Island(FL):StatPearls Publishing,2022:11.
[15]HUANG Y,ZHAO N.Generalized anxiety disorder,depressive symptoms and sleep quality during COVID-19 outbreak in China:a web-based cross-sectional survey[J].Psychiatry Res,2020,288:112954.
[16]BLAKE H,BERMINGHAM F,JOHNSON G,et al.Mitigating the Psychological Impact of COVID-19 on Healthcare Workers:A Digital Learning Package[J].Int J Environ Res Public Health,2020,17(9):2997.
[17]王道阳,戴丽华,殷欣.大学生的睡眠质量与抑郁、焦虑的关系[J].中国心理卫生杂志,2016,30(3):226-230.
[18]陈江媛,吴冉.大学生的睡眠质量与抑郁、焦虑的关系[J].中国健康心理学杂志,2021,29(4):608-614.
[19]PAPPA S,NTELLA V,GIANNAKAS T,et al.Prevalence of depression,anxiety,and insomnia among healthcare workers during the COVID-19 pandemic:A systematic review and meta-analysis[J].Brain Behav Immun,2020,88:901-907.
[20]HTAY M N N,MARZO R R,BAHARI R,et al.How healthcare workers are coping with mental health challenges during COVID-19 pandemic?-A cross-sectional multi-countries study[J].Clin Epidemiol Glob Health,2021,11:100759.
[21]RILEY K E,PARK C L,WILSON A,et al.Improving physical and mental health in frontline mental health care providers:Yoga-based stress management versus cognitive behavioral stress management[J].J Workplace Behav Health,2017,32(1):26-48.
[22]LEMAIRE J B,WALLACE J E,LEWIN A M,et al.The effect of a biofeedback-based stress management tool on physician stress:a randomized controlled clinical trial[J].Open Med,2011,5(4):e154-163.

