分析综合护理在妊高征孕妇中的应用效果
[关键词] 妊高征;综合护理;母婴不良妊娠结局;生活质量;满意度
妊高征(pregnancy-induced hypertension syndrome,PIH)为临床发生率较高的一类妊娠并发症,同时也是对母婴结局存在严重危害的一类妊娠期疾病,简称妊高征[1]。而很多妊娠女性缺乏对PIH 的正确认知,对疾病引发的临床症状也未能充分重视,在疾病检出阶段往往已经较为严重,增加了子痫等相关并发症发生风险,因而针对PIH孕妇及时采取安全有效的治疗干预十分必要[2]。临床针对PIH 孕妇的治疗以药物治疗为主,而考虑到产妇用药的特殊性,还需配合科学的饮食与运动干预,以更好地控制产妇血压水平,预防疾病进展,防范不良母婴结局发生[3-4]。而既往临床实施的常规妇产科护理往往缺乏针对性与精细性,难以有效控制产妇血压波动,还需要进一步探究更为科学有效的护理模式。综合护理是以患者为中心,紧密结合患者实际病情与身心需求为其提供科学的护理服务,可帮助患者更好地稳定病情,改善预后[5-6]。本研究便利选择2020 年8 月—2023 年2 月丰县人民医院收治的68例PIH孕妇,分析予以综合护理的临床效果。现报道如下。
1 资料与方法
1.1 一般资料
便利收集本院收治的68例PIH孕妇,随机数表法分为两组,各34 例。对照组年龄21~38 岁,平均(29.15±2.34)岁;孕周30~39 周,平均(35.56±2.12)周;经产妇、初产妇分别15 例、19 例。观察组年龄21~39岁,平均(29.20±2.41)岁;孕周30~38周,平均(35.49±2.05)周;经产妇、初产妇分别16 例、18 例。两组一般资料比较,差异无统计学意义(Pgt;0.05),具有可比性。此次研究经过本院医学伦理会审批。
1.2 纳入与排除标准
纳入标准:①符合《妊娠期高血压疾病:国际妊娠期高血压研究学会分类、诊断和管理指南(2018)》[7]中关于PIH 的诊断标准;②妊娠20 周后出现尿蛋白、明显水肿症状,且血压监测水平为收缩压140~160 mmHg、舒张压90~110 mmHg;③参与人员均知情。
排除标准:①妊娠前高血压;②合并恶性肿瘤;③合并严重心血管疾病;④合并其他妊娠并发症,如妊娠糖尿病。
1.3 方法
对照组常规护理:①遵医嘱指导孕妇正确用药;②指导孕妇日常多食用高蛋白、高维生素、高微量元素食物,针对水肿孕妇需对钠盐摄入严格控制(每天少于6 g);③指导孕妇注意休息,以左侧卧位为宜,以促进血液回流,改善胎盘循环;④指导孕妇定期产检。
观察组基于对照组实施综合护理:①环境:为入院孕妇提供安静舒适的病房,定期消毒、清洁、开窗通风等;针对离院孕妇,指导其家属为其创造安静、舒适的居家环境,减少环境噪声、刺激性气味(如烟酒味)等,定时开窗通风。②日常:对孕妇生命体征进行严密监护,并做好记录。同时对孕妇临床表现进行严密观察,定期监测尿蛋白、子宫收缩等情况,一旦出现异常需及时告知主治医生,配合其进行对症治疗。③心理:PIH 发生后产妇易出现消极、焦虑、不安等负性心理,故需主动与其沟通,对产妇心理状态进行掌握,及时帮助其疏导负性心理,告知PIH疾病相关知识、治疗方法、妊娠生产过程等,帮助孕妇建立积极的妊娠分娩信心。与孕妇沟通时需保持温和语气,可结合其实际情况陪伴、指导孕妇适度活动,拉近护患关系。④围产期护理:产前对孕妇血压、情绪变化进行密切关注,询问其是否有胸闷、头晕等不良反应,若出现需及时告知医生,配合处理;产中做好分娩陪伴及指导工作,并提前准备剖宫产手术用物与器械,以便阴道分娩失败后及时转剖宫产;分娩后需对产妇生命体征进行严密监护,监测血压、脉搏等情况,并观察宫缩、产后出血、恶露排出情况,及时告知产妇新生儿情况,以减轻其不安情绪,并结合产妇分娩疼痛程度予以镇痛护理。⑤宣教:耐心为产妇及家属讲解产后恢复及新生儿照护相关知识,并指导产妇自行监测血压水平,指导其科学饮食,正确喂养新生儿。两组均从确诊PIH随访至产后离院。
1.4 观察指标
孕妇生活质量:护理后以简明生活质量评价量表(The Short Form Health Survey Questionnaire,SF-36)评价,量表涉及生理机能、情感职能、一般健康、社会功能、生理职能、躯体疼痛、精力、精神健康8项,100分/项,评分越高生活质量越好。
记录新生儿娩出后1 min、5 min、10 min阿氏评分(Activity, Pulse, Grimace, Appearance, and Respira‐tion,Apgar),计10 分,重度窒息(lt;4 分)、轻度窒息(4~7分)、正常(8~10分)。
记录产妇产后出血、早产、新生儿呼吸窘迫综合征发生率。
心理状态:采用焦虑自评量表(Self-rating AnxietyScale,SAS)评估患者焦虑情况,总分最高80分,分界值为50 分,lt;50 分、50~59 分、60~69 分、≥70 分分别对应无、轻度、中度、重度焦虑。采用抑郁自评量表(Self-rating Depression Scale,SDS)评估患者抑郁情况,总分最高80分,分界值为53分,lt;53分、53~62 分、63~72 分、≥73 分分别对应无、轻度、中度、重度抑郁。
两组产妇均持续随访至产后离院,并发放产科自制满意度问卷,内容涉及分娩护理满意度、宣教满意度、沟通满意度、产后护理满意度等内容,计100分,分为不满意(lt;60分)、一般满意(60~90分)、非常满意(gt;90分),总满意度为60分以上病例数占总例数百分比。
1.5 统计方法
采用SPSS 26.0统计学软件处理数据,计量资料符合正态分布,以(xˉ±s)表示,组间差异比较进行t检验,计数资料以[n(%)]表示,组间差异比较进行χ2检验,Plt;0.05为差异有统计学意义。
2 结果
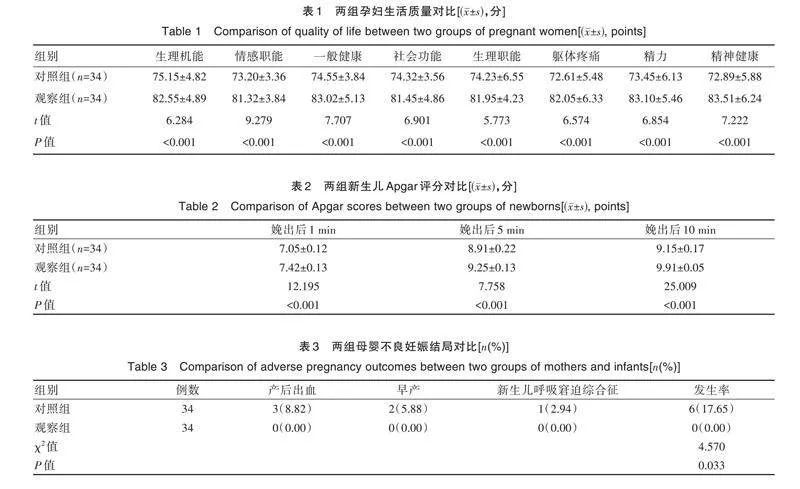
2.1 两组孕妇生活质量对比
护理后两组SF-36 评分比较,观察组孕妇生活质量评分高于对照组,差异有统计学意义(Plt;0.05),见表1。
2.2 两组新生儿Apgar 评分对比
观察组新生儿Apgar 评分(娩出后1 min、5 min及10 min)均高于对照组,差异有统计学意义(Plt;0.05),见表2。
2.3 两组母婴不良妊娠结局对比
观察组母婴不良妊娠结局发生率为0.00%,与对照组的17.65%相比更低,差异有统计学意义(Plt;0.05),见表3。
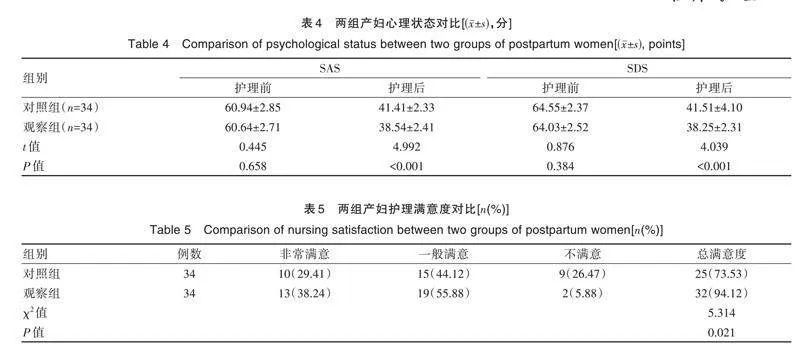
2.4 两组产妇心理状态对比
护理前两组心理状态评分差异无统计学意义(Pgt;0.05);护理后,观察组评分均较对照组更低,差异有统计学意义(Plt;0.05),见表4。
2.5 两组产妇护理满意度对比
观察组护理满意度为94.12%,与对照组的73.53%相比显著更高,差异有统计学意义(Plt;0.05),见表5。
3 讨论
PIH 为临床常见的妊娠并发症之一,孕妇可能既往有子宫缺血病史、经历多次分娩或妊娠期情绪状态不佳,且该病具有一定遗传倾向,临床发生率较高,在一定程度上增加了产科医护工作量[8-9]。PIH 发生后对孕妇与新生儿均存在较大影响,极易引发先兆子痫、子痫、产后出血等并发症,同时还会增加胎盘早剥、早产等不良情况发生风险,对新生儿生命安全存在严重威胁[10]。因而针对PIH 孕妇强化临床护理服务十分关键,为PIH孕妇提供科学的护理指导,帮助其消除相关风险因素,是改善妊娠结局,促进孕妇产后恢复,保障母婴安全的重要途径[11]。既往临床针对PIH 孕妇的护理以常规产科护理为主,而这一护理模式往往以疾病为中心,其能够充分关注孕妇病情变化,监护胎儿发育情况,但缺乏对产妇身心舒适性的关注,围产期护理中也有一定不足,故整体护理效果并不十分理想[12-13]。综合护理则是一种秉持“以患者为中心”原则展开的护理工作,其能够紧密结合患者实际病情与护理需求入手,从多角度为产妇提供科学的护理指导,具有较高的临床应用价值[14]。
本研究显示,护理后观察组SF-36 评分、新生儿Apgar评分(娩出后1 min、5 min及10 min)高于对照组(Plt;0.05);观察组母婴不良妊娠结局发生率为0.00%,与对照组的17.65%相比更低(Plt;0.05);观察组护理满意度为94.12%,与对照组的73.53% 相比显著更高(Plt;0.05)。由此可见,综合护理的实施可为PIH 孕妇提供优质的护理服务,促进其顺利分娩,保障母婴安全,提升孕妇生活质量。杨芳[15]在相关研究中也发现,予以妊高征患者综合护理干预下,观察组产妇护理满意度为95.83%,高于对照组的79.17%(Plt;0.05),与本研究结果具有一致性,进一步证实了综合护理在PIH 孕妇护理中的应用价值。另外,观察组护理后SAS、SDS评分与对照组相比更低(Plt;0.05)。分析可见,在综合护理实施中,其不仅能够关注孕妇的病情变化,还可从孕妇身心状态、需求入手,为其提供科学、全面的护理干预[16]。在环境干预下,可为孕妇提供舒适、安静、安全的休养环境,维持其机体稳定性,使其更好地待产、恢复[17];在合理的体位干预下,可帮助产妇改善自身及胎盘血液循环,利于分娩[18];在围产期护理下,可帮助孕产妇正确配合分娩过程,促进胎儿娩出,预防产后出血的一系列不良结局发生[19];在产后宣教、心理疏导下,则可指导产妇家属正确帮助产妇照顾新生儿,帮助产妇消除担忧与顾虑,使其更好地应对自身产后身体变化与新生儿喂养,促进产妇产后恢复,提升其生活质量[20]。
综上所述,予以PIH 孕妇综合护理可预防不良母婴结局发生,提高产妇生活质量,保障母婴安全,获得认可,可行推广。

