腹腔镜胃穿孔修补术对胃溃疡合并胃穿孔患者胃肠功能及炎症因子水平的影响
[关键词] 胃溃疡;胃穿孔;腹腔镜胃穿孔修补术
胃溃疡主要是指胃内壁黏膜或更深层发生溃疡,而胃穿孔为胃溃疡最常见且最严重的并发症之一,在并发后,患者可出现持续性的剧烈疼痛,并同时伴有体温升高等,随着病情加重,还可出现血压降低、心率较快、休克等,严重影响身体健康及生命安全[1]。故而,患者患病后,应积极采用有效治疗措施,从而实现良好控制病情的目标。而相关研究表明,针对此类患者,通过运用腹腔镜胃穿孔修补术开展治疗,能够有效促使患者胃肠功能得到有效改善,同时大幅度降低炎症因子水平。具有显著疗效[2]。本文为探讨腹腔镜胃穿孔修补术对胃溃疡并胃穿孔患者的应用效果,特随机选取2020年1月—2022 年1 月期间福建医科大学附属泉州第一医院收治的180例胃穿孔合并胃溃疡患者临床资料进行分析。现报道如下。
1 资料与方法
1.1 一般资料
随机选择本院收治的180例胃溃疡合并胃穿孔患者开展研究。根据入院先后顺序分为A、B组。A组中男48 例,女42 例;年龄22~74 岁,平均(45.51±4.35)岁。B 组中男47 例,女43 例;年龄23~75 岁,平均(44.53±4.42)岁。两组一般资料比较,差异无统计学意义(Pgt;0.05),具有可比性。患者及家属均知晓本研究目的并自愿签署知情同意书,并经医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:①符合临床胃溃疡合并穿孔诊断标准患者;②临床资料完整并可积极配合治疗患者。
排除标准:①功能障碍严重患者;②患有传染病患者;③精神疾病、意识功能障碍无法积极配合治疗患者;④临床资料缺失患者。
1.3 方法
入组患者均接受术前访视,术区皮肤消毒、麻醉,术后抗感染治疗等。
A 组予以开腹胃穿孔修补术治疗,具体如下:首先指导患者采用仰卧位,在其上腹部正中位置下一切口,长度约为15~20 cm,并逐步分离组织及肌肉,随后探查胃穿孔部位,同时清理渗出物,且剪取少量病灶边缘组织,用于术后病理检查,然后采用全层间断缝合胃壁3 针,令穿孔关闭,并采用大网膜对其进行加盖固定,最后,采用0.9% 的生理盐水清洗患者腹腔,放置引流管,关腹,术毕。
B 组患者使用腹腔镜胃穿孔修补术进行治疗,首先指导患者调整体位为头高脚低体位,在其脐部上方进行穿刺,建立气腹,并将压力控制在12 mmHg,置入腹腔镜,其次分别在肋骨中线左右3 cm 处进行穿刺,作为操作孔。然后,在腹腔镜的指引下清理腹腔积液,并明确穿孔位置,剪取穿孔部位的组织,用于术后病理检查。最后在腹腔镜下,采用7号丝线全层间断缝合胃壁1~3针,并采用大网膜进行加盖固定,待完成上述操作后,采用0.9% 的生理盐水清洗患者腹腔,放置引流管,缝合切口,术毕。
1.4 观察指标
比较两组术后并发症发生率。主要包括创口感染、出血、吻合口梗阻、吻合口瘘[3]。
比较胃肠功能指标变化情况。包括胃动素(motilin, MTL)、胃泌素(gastrin, GAS)、抑胃多肽(gastric inhibitory polypeptide, GIP)。
比较两组炎症因子水平。主要包括白介素-6(interleukin-6, IL-6)、肿瘤坏死因子(tumor necrosisfactor, TNF- α)、C 反应蛋白(C-reactionprotein,CRP)。
比较两组临床指标。主要包括术后疼痛评分视觉模拟评分法(Visual Analogue Scale, VAS) [4] 评分,总分值10分,分值与患者术后疼痛评分呈正相关;患者术中出血量、切口长度、肛门首次排气时间、术后住院时间等。
1.5 统计方法
采用SPSS 17.0统计学软件对数据进行分析,计量资料经检验符合正态分布,采用(xˉ±s)表示,组间差异比较进行t 检验;计数资料采用[n(%)]表示,组间差异比较进行χ2 检验。Plt;0.05 为差异有统计学意义。
2 结果
2.1 两组患者并发症情况比较
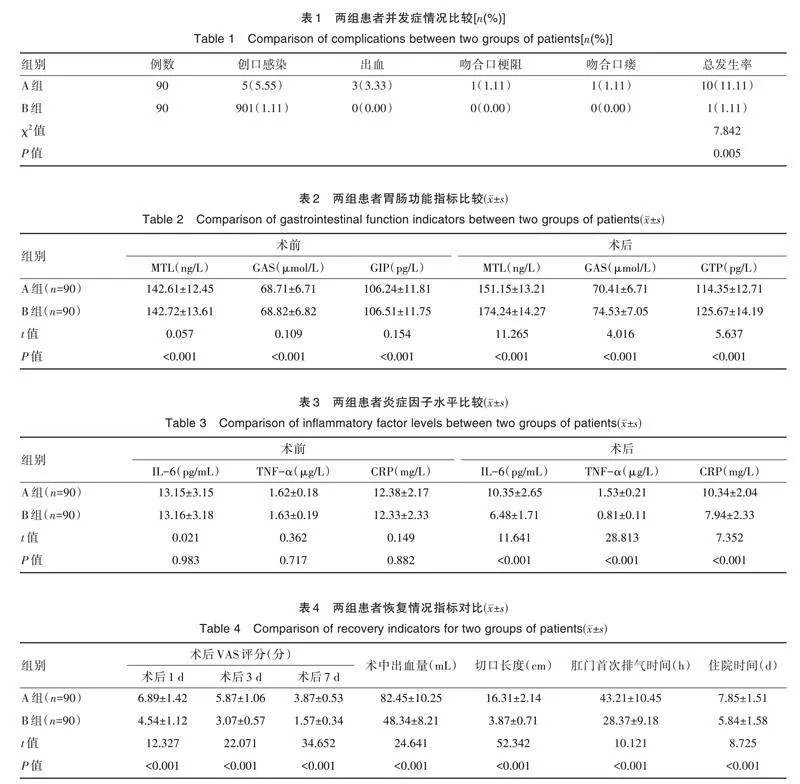
B组术后并发症发生率为1.11%(1/90),低于A组的11.11%(10/90),差异有统计学意义(Plt;0.05),见表1。
2.2 两组患者胃肠功能指标比较
术前,两组MTL、GAS、GIP水平比较,差异无统计学意义(Pgt;0.05);术后,B 组MTL、GAS、GIP 水平高于A组,差异有统计学意义(Plt;0.05),见表2。
2.3 两组患者炎症因子水平比较
术前,两组IL-6、TNF-α、CRP 水平比较,差异无统计学意义(Pgt;0.05);术后,B 组IL-6、TNF-α、CRP 水平低于A 组,差异有统计学意义(Plt;0.05),见表3。
2.4 两组患者恢复情况比较
B 组术后1、3、7 dVAS 评分及术中出血量低于A 组,B 组切口长度、肛门首次排气时间、住院时间短于A组,差异有统计学意义(Plt;0.05),见表4。
3 讨论
开腹胃穿孔修补术作为临床传统的治疗方式,其主要是指在患者的腹部下作一长切口,然后完成相关手术操作,虽然其可有效控制患者病情,但此种手术方式仍存在一定风险,对患者身体造成的创伤较大,胃肠功能恢复较慢。患者术后恢复不理想,生存质量较低[5-7]。其次,开腹手术在操作时极易损伤周围正常胃黏膜,进而极易导致患者术后再次发生胃穿孔,且有研究显示,开腹胃穿孔修补术,术后患者再次发生胃穿孔的概率为5.00%,甚至更高,不仅如此,术后切口愈合不良、脂肪液化等发生风险较高,以及影响患者腹部创口部位美观性[8-9]。故而,如何能够在确保临床手术治疗效果的同时,提高手术治疗安全性、提升患者生存质量为临床首要解决问题之一。而随着腹腔镜技术的不断发展,有学者指出[10-11],可将腹腔镜技术应用于胃穿孔的手术治疗中,治疗效果理想,相较于传统开腹手术更具有一定优势。为能够对其临床价值展开更深层次探究,本院故开展此次研究。
在此次研究中,通过对A 组与B 组患者应用开腹胃穿孔修补术、腹腔镜胃穿孔修补术治疗,结果显示,相较于A 组,B 组术后MTL(174.24±14.27)ng/L、GAS(74.53±7.05)μmol/L、GIP(125.67±14.19)pg/L较高(Plt;0.001)。且徐建[12]在开展相关研究时,其研究结果显示,观察组44 例患者采用腹腔镜胃穿孔修补术治疗,术后MTL(173.86±14.25)ng/L、GAS(74.51±7.04)μmol/L、GIP(125.61±14.18)pg/L 等胃肠动力指标较高(Plt;0.05)。进一步分析其原因为:①腹腔镜技术为一种新型微创方法,在进行胃穿孔手术治疗时,仅需在患者腹部下作几个小孔,然后在腹腔镜的引导下完成手术[13-15]。且腹腔镜可在不影响腹腔脏器的情况下,从不同角度对患者的腹腔进行探查,准确判断病灶部位,并可迅速找到穿孔部位,并进行修补,以及彻底清洗腹腔脓液等,手术效果理想。此种手术方式是在密闭的腹腔内进行,内环境产生感染概率较小,有效避免空气中的尘埃、细菌等对腹腔产生刺激,对患者身体造成的损伤较小,术后胃肠功能恢复较快,并可有效预防肠粘连的发生。②在进行腹腔镜胃穿孔修补术手术操作时,其对病灶周围产生的机械性牵拉较低,故可有效避免损伤病灶周围胃黏膜,从而有效降低术后再次发生胃穿孔的风险。不仅如此,腹腔镜胃穿孔修补术,手术切口较小,且较为分散和隐蔽,故在愈合后,不会影响患者腹部美观。
综上所述,腹腔镜胃穿孔修补术,可促进患者肠胃功能良好恢复,减少术后住院时间,大幅度提升患者生存质量。

