CGF联合液压提升上颌窦底黏膜不植骨同期种植临床报告1例及文献复习
杨炎忠,王维倩,周延民
上颌后牙区由于各种原因导致剩余骨高度(residual bone height,RBH)不足,比如牙长期缺失后的牙槽嵴的生理改建、上颌窦气化、牙周炎导致的牙槽骨严重破坏。剩余骨高度不足给种植带来了困难。传统的上颌窦内、外提升技术可以解决很多问题,但也存在各自的局限性[1]。上颌窦外提升术提升效果可靠,但手术创伤大,并且通常需要大量的骨替代材料,患者要承担较大的术后反应和沉重的经济负担[2]。经牙槽嵴顶提升上颌窦底较传统的方法是冲顶法,提升高度有限,同时由于在盲视下进行,窦膜容易破裂,有部分患者会因敲击出现眩晕并发症[3]。上颌窦液压提升通过特殊设计的钻针,直接磨除上颌窦底骨壁,避免了冲顶器械直接接触上颌窦底黏膜,同时通过液压提升窦底黏膜,窦膜受力轻柔不易破裂[4]。上颌窦提升后窦内成骨效果受多因素影响,对于窦膜提升后是否需要植入植入物,目前仍存在争议,常规临床上会植入骨替代品,比如Bio-oss异体骨,也取得了不错的临床效果[5-6],但也有不少病例由于窦膜破裂导致骨替代物进入上颌窦,引起上颌窦急性感染的情况。因此,有学者提出提升后的窦膜下不需要植入植入物,提倡空腔疗法,也获得了不错的临床效果,但缺乏长期观察[7]。也有学者在抬升的窦黏膜下植入浓缩生长因子(concentrate growth factors,CGF),由于该材料是自体血液提取物,生物相容性好,不易出现术后感染情况,但一般认为上颌窦膜提升高度有限,窦内成骨高度有限[8]。该术式对于剩余骨高度<4 mm的病例是否有好的临床效果罕见文献报道。本病例RBH约3 mm,以奥齿泰上颌窦内提升工具(Osstem,CAS-KIT,韩国)经牙槽嵴顶入路液压法进行上颌窦底提升同时置入CGF,不植入骨替代材料,同期植入种植体,效果良好。该方法操作创伤小、费用低,可避免敲击震荡给患者带来的恐惧和不适,同时CGF可以促进骨组织与黏膜愈合,不植骨还降低了上颌窦发生感染的风险。本病例探讨了CGF联合液压提升法提升上颌窦底黏膜不植骨同期种植的临床应用效果,阐明了该术式在RBH不足4 mm病例的应用可行性,为临床同类病例的诊治提供经验和参考,现介绍如下。
1 病例报告
1.1 一般资料
患者,女,65岁,于2018年1月来杭州口腔医院就诊,自述右上后牙缺失5年余,现影响饮食,要求固定修复。临床检查患者口腔卫生状况一般,14、15、16和17缺失,CBCT:14~17牙槽嵴宽度约6 mm,嵴顶无明显骨缺损,RBH分别约为6、5、3和3 mm,窦底平滑无间隔,窦内未见明显上颌窦病变。排除未控制的全身系统性疾病。术前向患者及家属告知治疗方案并签署知情同意书。
1.2 操作步骤
CGF制备:术前15 min抽取患者静脉血置于专用试管内,将试管放置在离心机内,离心12 min,获得三层离心物,自下而上分别是红细胞和血小板、CGF、血清。取中间层,并压成薄片状备用(图1)。备洞:常规氯己定含漱液漱口,面部碘伏消毒,铺巾,盐酸阿替卡因行局部浸润麻醉,牙槽嵴顶切口,翻黏骨膜瓣。精准钻定点,CAS-KIT工具盒中2.0 mm直径麻花钻备洞,深度比CBCT 显示剩余骨高度少1.0 mm,按照CBCT显示剩余骨高度,CAS(crestal approach sinus, 上颌窦嵴顶通路)专用钻连接相应止动环备洞,达窦底黏膜。提升上颌窦黏膜:安装液压装置,将生理盐水缓慢注入,感受注入压力情况和观察回抽液体情况,判断上颌窦黏膜的完整性,反复抽吸,将上颌窦底黏膜慢慢抬起,探查窦底黏膜提升情况。置入CGF和种植体:将准备好的CGF置入上颌窦黏膜与被提升的上颌窦间隙内,然后植入种植体(瑞典Astra TX 植体,4.0 mm×8 mm),扭力25 N·cm,封闭螺丝覆盖,可吸收线关闭创口。术后护理、观察及影像学检查:术后常规口服头孢拉定胶囊每次0.5 mg(3次/d)和替硝唑胶囊每次1 g(首剂加倍,1次/d),观察术后出血、肿胀、感染及其他不适等情况。术后即刻拍摄CBCT,检查上颌窦黏膜抬升情况、窦内情况和种植体植入情况。术后6个月修复前拍摄CBCT评估种植体周骨结合情况和窦内成骨情况,然后常规完成上部修复(图2)。修复完成后每12个月复诊回访,口内检查修复体情况和种植体周牙龈情况,CBCT检查种植体周和窦内成骨情况。

A:抽取静脉血;B:离心后的最上层;C:CGF 膜

A:患者口内情况;B:CAS钻工作示意图;C:水压提升上颌窦膜;D:完整的上颌窦窦膜;E:置入CGF;F:植体植入;G:缝合伤口;H:安装基台;I:修复完成
1.3 治疗效果评价
观察术后出血、肿胀、感染及其他不适等情况。术后即刻拍摄CBCT,检查上颌窦黏膜抬升情况、窦内情况和种植体植入情况。术后6个月修复前拍摄CBCT评估种植体周骨结合情况和窦内成骨情况。种植体修复完成后定期复诊,检查种植体情况和窦内成骨情况。
1.4 治疗结果
术后观察患者无明显不良反应,未观察到明显的面部肿胀、创口出血和感染、鼻腔出血、流脓鼻涕等情况,患者感觉良好,没有明显疼痛、头晕等情况。术后即刻CBCT显示:上颌窦黏膜被完整抬起,窦膜提升高度约8 mm,上颌窦内未见液体平面,提示上颌窦黏膜完整、无破损,种植体植入三维位置良好。术后6个月复查,口内愈合良好,CBCT显示种植体周成骨良好,窦内成骨良好,植体根尖顶部缺少足够厚度骨组织包绕,但这不影响临床效果,常规完成修复。修复后12个月回访,修复体使用良好,种植体稳定,牙龈未见明显炎症反应,CBCT显示种植体周和窦内成骨稳定。此后,每12个月复诊回访,临床效果稳定(图3)。
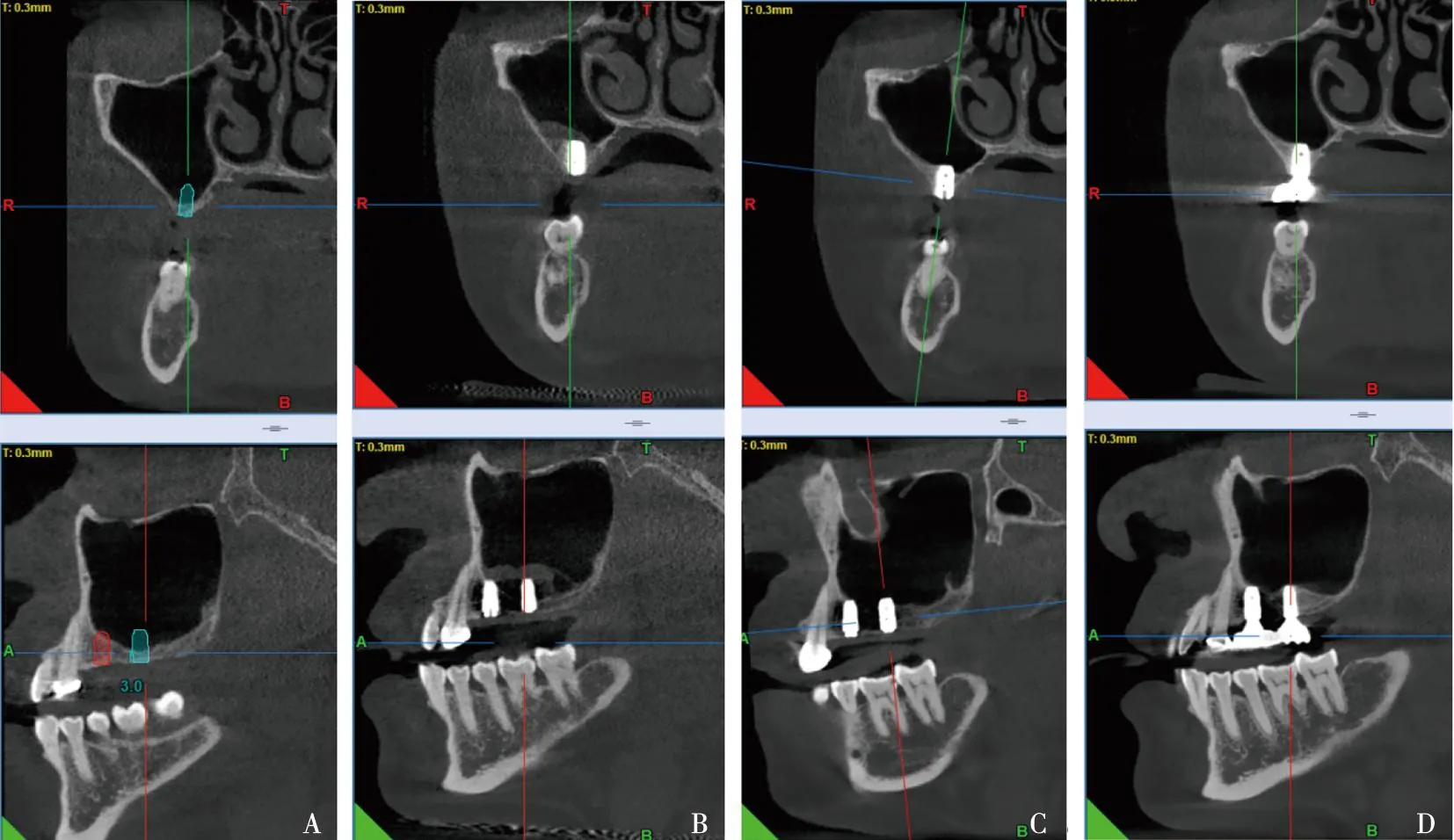
A:术前CBCT影像;B:术后即刻CBCT影像;C:术后6个月CBCT影像;D:术后5年CBCT影像
2 讨 论
传统的冲顶式上颌窦提升术使用骨凿敲击上颌窦底骨板,形成青枝骨折,但尖锐的骨刺可能刺穿黏膜,同时抬升过程中窦膜的张力如果超过其极限也会导致窦膜穿孔,黏膜穿孔的风险随窦膜提升高度的增加而增大[9-10]。有文献报道,骨凿挤压上颌窦底提升术较大的骨凿冲击力可导致患者不适、头痛、迷路炎、良性阵发性位置性眩晕(benign paroxysmal positional vertigo, BPPV)[11]。CAS-KIT工具通过特殊设计的钻针直接磨除上颌窦底骨壁,避免了冲顶器械直接接触上颌窦底黏膜,同时通过液压提升窦底黏膜,窦膜受力柔和不易破裂,同时免除了敲击震荡,减轻了患者的恐惧心理,避免了因敲击震荡带来的眩晕等并发症的发生。
Jensen[12]在1999年将窦底RBH分为A~E共5类,根据分类提出了相应的种植方案的选择。A类:RBH≥10 mm时,采用常规方法植入种植体;B类:RBH在7~9 mm,可采用经牙槽嵴顶上颌窦底提升术,同期植入种植体,潜入式愈合;C类:RBH在4~6 mm,采用侧壁开窗法同期或延期植入种植体,潜入式愈合;D类:RBH在1~3 mm,采用侧壁开窗,延期植入种植体;E类:上颌窦底先天缺失或手术切除,没有提到临床指导,应该有更复杂的临床程序。但也有学者提出,RBH不是决定外提升与内提升的首要条件,而应该综合考虑患者的上颌窦解剖结构、临床提升器械和方式的改良、手术医师的操作技巧和熟练程度等因素[13]。Comuzzi等[14]也认为有良好设计的种植体加上可靠的骨移植材料,即使RBH只有2 mm也能获得不错的结果。本病例在上颌后牙区RBH为3 mm时,采用CGF联合经牙槽嵴顶入路窦底液压提升同期种植体,也获得了良好的临床效果。当然,上颌窦提升后窦内成骨质量与上颌窦的解剖形态、窦膜完整性、植入物的种类等多因素有关系[15-17]。有学者认为,上颌窦黏膜具有骨诱导能力,因此在上颌窦提升中可能并不需要骨移植材料也能达到形成新骨的目的[18]。Srouji等[19]实验也证实上颌窦黏膜确实具有成骨潜能。为此,有部分学者提出了“空腔”疗法,即上颌窦黏膜提升后,在上颌窦黏膜下不放置任何东西,也取得了不错临床效果,但建议提升高度不要超过4 mm[20]。上颌窦提升后不植骨的方法目前仍存在争议,还有待于进一步的研究和临床实践[21-22]。
目前临床上很多病例会常规植入骨移植材料,但植入物过多会带来很多弊端,可能影响上颌窦黏膜的血供导致黏膜的坏死,或窦膜张力过大导致窦膜继发破裂,或骨颗粒刺破菲薄的窦膜,导致移植物外漏,继而引发上颌窦感染,另外植入物还可能影响窦膜黏膜纤毛活动而诱发感染。笔者曾有一临床病例,上颌窦内提升后Bio-Oss骨移植材料,术后即刻CT所示:窦底提升良好且未发现窦内有液平面出现,但患者术后3 d以疼痛不适复诊,伴同侧头痛,CT显示窦内液面,骨替代材料散落,考虑窦黏膜张力过大或骨颗粒刺破窦黏膜导致窦膜继发破裂所致,虽然全身用药3 d后好转,6个月复查也形成良好愈合,但给患者带来了很大痛苦。
CGF是自体血的提取物,是生长因子的浓缩物,含有丰富的纤维蛋白和生长因子,可以促进细胞的生长繁殖,改善骨组织的再生、愈合能力[7]。有学者将自体骨与CGF混合,置于提升的上颌窦黏膜下作为填充物,发现CGF组在新骨形成量、新骨骨密度和成骨时间上都明显优于对照组[23-24]。研究发现CGF也有一定促进黏膜愈合的作用,这一点得到了很多学者认可[25]。笔者曾有一经牙槽嵴顶入路液压提升法提升上颌窦底黏膜病例,术后即刻发现上颌窦内液平面,提示有窦膜破裂,但因当时窦底未植入骨替代材料,而是置入CGF,患者术后无炎症反应,常规口服头孢拉定并使用滴鼻剂,术后6个月发现新骨形成良好。我们推测上颌窦提升后不植入骨替代材料,仅置入CGF,可以减少上颌窦感染的风险。
本方法存在的问题是:①液压提升上颌窦黏膜后置入的CGF空间维持能力不够,愈合后种植体底部经常没有足够厚度的骨形成,建议植入的植体尽量选择种植体底部圆滑、面积大的植体,加大对黏膜的支撑面积,减小对黏膜的压力[26-27];②当牙槽嵴顶不平整时或制备的种植窝周边有缺损时,注入的液体容易从嵴顶骨成形区流走,不能有效进入上颌窦黏膜下形成足够压力提升窦膜,所以适应证选择的时候要注意这一情况;③本方法适应证要求严格,需窦底平滑无间隔,排除慢性轻微鼻窦炎导致窦底黏膜增厚及其他上颌窦病变等情况,另外对临床医生手术技巧要求也较高,大面积推广会有困难;④该病例临床效果缺乏长期观察及随机对照研究,有待于进一步观察。病例样本量不够,需要更多类似病例来支持。本病例较好的临床效果可能与很多因素有关,比如适应证的正确选择、临床医生的手术技巧、CAS-KIT上颌窦内提升工具的可靠性、CGF良好的促进组织愈合能力、患者良好的口腔卫生习惯和依从性等。可见,经牙槽嵴顶入路液压提升法提升上颌窦底黏膜同时置入CGF不植骨并同期种植效果可靠、手术创伤小,本病例RBH只有约3 mm,仍取得了不错的临床效果,可以尝试应用。
利益冲突声明:无。

