同步加量调强放疗技术在直肠癌术前同期放化疗中的临床观察
周 洪,顾小伟
(江阴市人民医院放疗科,江苏 无锡 214400)
直肠癌是临床上胃肠科、肿瘤科临床诊治过程中的常见疾病之一,多指患者乙状结直肠交界位置与齿状线发生消化道恶性肿瘤疾病,临床治疗此类疾病的首要方式为手术治疗。但由于患者病灶处多位于骨盆较深位置,导致手术切除难度增大,无法完全将病灶进行切除,增加疾病复发率,由此,在临床上通常建议在术前进行同期放化疗,以缩小肿瘤体积,提高疾病治疗效果,提高患者生存质量[1]。目前,常规调强放疗(R-IMRT)技术在临床上已广泛应用,抗肿瘤效果显著,但因其无法在覆盖靶区剂量的同时保护相邻器官,不良反应较为严重,影响患者预后。随着放疗技术的改进,同步加量调强放疗(SIB-IMRT)技术是三维放疗,选择性更强,可单独进行肿瘤靶区照射,对周围正常组织的照射强度更小,使肿瘤的照射更加准确,对周围组织保护更好[2]。本研究旨在探讨临床实施同期放化疗过程中,予以SIB-IMRT 技术对直肠癌患者临床疗效的影响,现报道如下。
1 资料与方法
1.1 一般资料选取江阴市人民医院2018 年2 月至2020年2 月收治的100 例早期直肠癌患者作为研究对象,根据随机数字表法分为对照组(50 例)和观察组(50 例)。对照组患者中男性24 例,女性26 例;体质量60~92 kg,平均(76.52±2.69)kg;病程2.5~7 年,平均(4.57±0.65)年;年龄49~78 岁,平均(65.98±3.42)岁。观察组患者中男性23 例,女性27 例;体质量61~93 kg,平均(77.12±3.29)kg;病程3~8 年,平均(4.67±0.98)年;年龄48~78 岁,平均(65.78±3.53)岁,两组患者一般资料经比较,差异无统计学意义(P>0.05),有可比性。纳入标准:①符合《中国结直肠癌诊疗规范(2017 年版)》[3]中直肠癌的相关诊断标准;②具备病理学数据以及影像学资料;③伴有便秘、便血、腹部疼痛表现。排除标准:①精神类疾病症状;②已参与同类型研究;③合并其他恶性肿瘤。本研究经江阴市人民医院医学伦理委员会批准,患者及家属均知晓并签署知情同意书。
1.2 治疗方法两组患者术前均进行相关影像学检测,明确靶向区域位置,并结合患者病症情况拟定治疗计划。首先,通过临床表现、影像学、组织学检查等手段明确诊断为直肠癌,评估患者的一般健康状况和放疗适应性。对患者进行盆腔区域的CT 扫描,以确定器官、肿瘤的位置、范围。然后使用图像处理软件将扫描结果转换为三维图像模型。根据国际放疗计划指南、临床实践,确定需要接受放疗的靶区(肿瘤组织区域)、危险区(可能存在微小病变或淋巴结转移的区域)。根据患者的解剖结构、肿瘤位置,使用放射治疗规划系统进行三维适形放疗计划设计。两组患者均进行五野调强照射,并逆向设计,五野共面照射,每个子页面积>10 cm2,调数>10。对照组患者予以R-IMRT 技术,参数为:肿瘤靶区(PGTV)45 Gy/1.8 Gy/25 次,计划靶区(PTV)为45 Gy/1.8 Gy/25 次,5 次/周,持续治疗6 周。观察组患者予以SIB-IMRT 技术,参数为PGTV 50 Gy/2.0 Gy/25 次,PTV为45 Gy/1.8 Gy/25 次,5 次/周,持续治疗6 周。参照剂量体积直方图[4]对危险靶区进行判断并给予剂量限制。危及靶区限制剂量:膀胱V40<50%,股骨头V40<5%,V30<40%、V15<120 cm3、V45<78 cm3、V50<17 cm3。在放疗过程中定期进行治疗监测、评估,及时进行干预和调整治疗方案。
两组患者放疗期间均采用相同药物化疗治疗,口服卡培他滨片(成都苑东生物制药股份有限公司,国药准字H20203570,规格:0.5 g/片),单日剂量为1 600 mg/m2,餐后30 min 以水吞服,2 次/d,早晚各1 次。放化疗结束后到手术间歇期为6~8 周,期间不接受其他肿瘤治疗措施。治疗结束后随访6 个月,期间嘱咐患者到院复查详细了解患者病症恢复情况。
1.3 观察指标①临床疗效。放化疗治疗后4 周,定期检查疾病治疗效果,参考《实体瘤免疫治疗疗效评价标准》[5]进行治疗总体疗效评价,完全缓解(CR):目标病灶消失,无新病灶出现,肿瘤标志物正常、部分缓解(PR):目标病灶减少至少30%,且无新病灶出现,肿瘤标志物正常;病情稳定(SD):目标病灶增大不超过20%,或缩小不超过30%,且无新病灶出现,肿瘤标志物正常;疾病恶化(PD):目标病灶增大至少20%,或出现新病灶,或肿瘤标志物升高,疾病控制率(DCR)=[(CR+PR+SD)例数/总例数]×100%。②血清癌胚抗原(CEA)、血管内皮生长因子(VEGF)、神经元特异性烯醇化酶(NSE)水平。分别在治疗前及治疗6 周后抽取患者空腹状态下肘部静脉血4 mL,进行离心(转速3 000 r/min,时间10 min),取得血清。分别采用电化学发光免疫分析法与酶联免疫吸附试验检测血清CEA 水平与血清VEGF、NSE 水平。③卡氏功能量表(KPS)评分[6]。使用KPS 评分分别评估治疗后3、6 个月患者生活能力和功能状况(活动能力、自理能力、疼痛程度、社交功能),评分范围0~100 分,患者得分越高表示生活能力和功能状况越好。
1.4 统计学方法采用SPSS 25.0 统计学软件进行数据分析,计数资料以[例(%)]表示,采用χ2检验;计量资料经S-W 法检验证实符合正态分布,用()表示,两组间比较采用t检验,多时间点间比较采用重复测量方差分析,两两比较采用SNK-q检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者临床疗效比较观察组患者DCR 高于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组患者临床疗效比较[例(%)]
2.2 两组患者血清CEA、VEGF、NSE 水平比较与治疗前比,治疗6 周后两组患者血清CEA、VEGF、NSE 水平均降低,且观察组均比对照组更低,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者血清CEA、VEGF、NSE 水平比较()

表2 两组患者血清CEA、VEGF、NSE 水平比较()
注:与治疗前比,*P<0.05。CEA:癌胚抗原;VEGF:血管内皮生长因子;NSE:神经元特异性烯醇化酶。
2.3 两组患者KPS 评分比较与治疗前比,治疗后3、6 个月两组患者KPS 评分逐渐升高,且观察组患者KPS评分比对照组高,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者KPS 评分比较(分,)
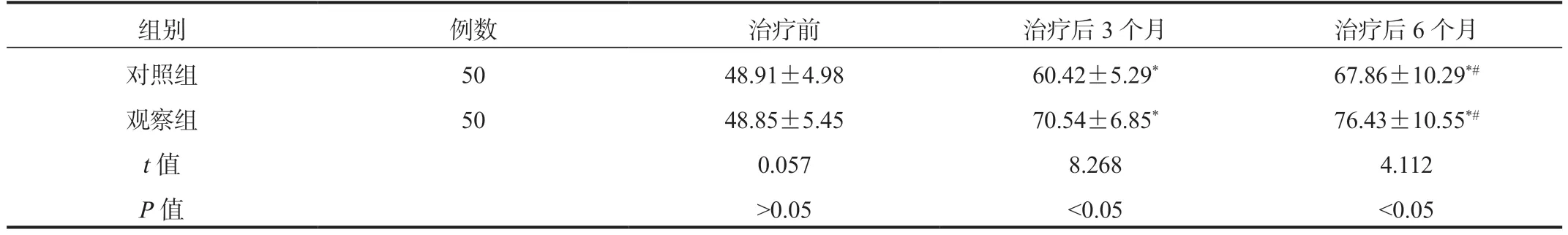
表3 两组患者KPS 评分比较(分,)
注:与治疗前比,*P<0.05;与治疗后3 个月比,#P<0.05。KPS:卡式功能状态量表。
3 讨论
近年来,随着人们生活、作息、饮食等结构的改善,导致直肠癌发生率逐渐增高,对患者生命安全造成严重威胁[7]。目前,临床上治疗该疾病仍以手术治疗方式为主,但患者病灶位置因受到处于盆腔深处的限制,导致手术无法完全剥离病灶组织,影响治疗效果,提高疾病复发率。
SIB-IMRT 技术可依靠三维放疗,采用不同剂量对PGTV、PTV 进行照射,不需要增加剂量,就能使肿瘤密集区根治,临床靶区小剂量照射就已足够,这种技术可以单独进行肿瘤靶区照射,对周围正常组织的照射强度更小,使肿瘤的照射更加准确。目前,SIB-IMRT 技术在临床得到广泛的应用,主要是因为其能够结合患者机体素质、病症情况等因素,调整放射剂量,提高治疗效果的同时,减少不良反应的发生[8]。本研究结果显示,观察组患者DCR较对照组更高,观察组患者KPS 评分较对照组KPS 评分更高,提示直肠癌术前实施同期化放疗应用SIB-IMRT 技术,能够提高肿瘤控制率,改善生活能力和功能状况。分析其原因,可能是因为SIB-IMRT 技术放疗靶点作用较强,利用放射线杀死癌细胞,有效地抑制了肿瘤病灶生长,因此治疗结果更为优异,安全性也更高[9]。
本研究结果表示,观察组患者治疗6周后CEA、VEGF、NSE 水平均较对照组更低,提示直肠癌术前实施同期化放疗应用SIB-IMRT 技术,能够抑制肿瘤细胞增殖,减轻肿瘤负荷。分析其原因,主要是因为SIB-IMRT 技术能在治疗期间实时监测肿瘤的位置、大小,根据肿瘤变化实时调整照射剂量,提高治疗的精确性,减少对周围正常组织的损伤;该技术能更好地限制肿瘤生长,降低肿瘤复发、转移的风险,提高治疗效果;SIB-IMRT 技术可减少放疗过程中不良反应,如皮肤、消化道反应等,提高患者的生活质量与疾病治疗效率[10]。由此,相比于R-IMRT 技术,SIB-IMRT 技术允许对肿瘤和正常组织进行个性化的剂量调整,可以在同一疗程中对肿瘤病灶部位给予更高的剂量,以提高治疗效果[11]。
SIB-IMRT 技术可以在同一个治疗过程中同时对肿瘤进行治疗,整个治疗中只需进行一次计划不需要分为多个阶段的计划,有助于缩短整个治疗的时间,减轻患者的负担,并提高患者的治疗依从性。同时,SIB-IMRT 技术可以更精确地调整放射照射范围,使得剂量可以更有效的局部化,减少正常组织受到的辐射剂量,降低不良反应发生的风险[12]。加之SIB-IMRT 技术结合了先进的图像引导技术,如CT 扫描、MRI 等,可以在治疗过程中实时监测、调整放疗计划,提高放射照射的精确性和准确性,减少误差和偏差。
综上,直肠癌术前实施同期化放疗应用SIB-IMRT 技术,能够增加肿瘤控制率,减轻肿瘤负荷,改善生活能力和功能状况,值得临床推广使用。

