腹腔念珠菌病临床特征及预后危险因素分析
刘静 张晓兵 彭凤英 贾蓓
摘要:目的 探討腹腔念珠菌病的临床特征、微生物学特点及死亡危险因素。方法 回顾性分析重庆医科大学附属第一医院2015年1月—2021年12月腹腔念珠病患者的临床病历资料,总结腹腔念珠菌病临床特征、微生物学特点,根据预后将患者分为30d死亡组和30d存活组,比较两组患者各指标的差异,采用多因素Logistic回归分析死亡的独立危险因素。结果 共纳入腹腔念珠菌病患者207例,男134例(64.73%),女73例(35.27%),中位年龄67(53, 76)岁。207例中,47例30 d内死亡,11例失访,30d全因死亡率为23.98%。白念珠菌(118/207, 57.00%)是腹腔念珠菌病患者最常见的分离菌,其次分别为光滑念珠菌(41/207, 19.80%)、热带念珠菌(28/207, 13.53%)、近平滑念珠菌(9/207, 4.38%)、克柔念珠菌(9/207, 4.38%)。药敏试验结果显示白念珠菌对各类抗真菌药物耐药率低,而非白念珠菌则存在不同程度的耐药。多因素Logistic回归分析显示:年龄(OR=1.052, P=0.027)、发热(OR=4.060, P=0.017)、CRRT (OR=39.945, P=0.002)、住院天数(OR=0.907, P=0)是腹腔念珠菌病患者死亡的独立影响因素。结论 腹腔念珠菌病患者病情危重、预后差,致病菌以白念珠菌为主,非白念珠菌耐药率高,多因素分析提示年龄、发热、CRRT、住院天数是死亡的独立影响因素。
关键词:腹腔内感染;念珠菌病;耐药性;危险因素
中图分类号:R519.3文献标志码:A
Clinical features and prognosis in patients with intra-abdominal candidiasis
Liu Jing1, Zhang Xiaobing2, Peng Fengying1, and Jia Bei1
(1 Infectious Disease Department, the First Affiliated Hospital of Chongqing Medical University, Chongqing 400016; 2 Department of Laboratory, the First Affiliated Hospital of Chongqing Medical University, Chongqing 400016)
Abstract Objective To investigate the clinical features, microbiological features and risk factors of intra-abdominal candidiasis (IAC). Methods The clinicopathological data of IAC patients who were admitted to the First Affiliated Hospital of Chongqing Medical University from January 2015 to December 2021 were retrospectively collected, to summarize the clinical and microbiological characteristics of IAC patients and divide the patients into 30-day death group and 30-day survival group according to their prognosis. The differences of each index were compared between two groups. The independent risk factors of mortality in patients with IAC were analyzed by multivariate logistic regression analysis. Results A total of 207 patients with IAC were enrolled, including 134 males (64.73%) and 73 females (35.27%), median aged 67 (53,76) years. Among 207 patients, 47 patients died within 30 days and 11 patients were lost to be followed-up. The mortality of all causes was 23.98%. Candida albicans (118/207, 57.00%) was the most common fungus isolated from IAC patients, followed by Candida glabrata (41/207,19.80%), Candida tropicalis (28/207,13.53%), Candida parapsilosis (9/207, 4.38%), and Candida krusei (9/207, 4.38%). The drug susceptibility test results showed that Candida albicans had a low resistance rate to various antifungal drugs, while non-Candida albicans had different degrees of resistance. Multivariate logistic regression analysis showed that age (OR=1.052, P=0.027), fever (OR=4.060, P=0.017), continuous renal replacement therapy (CRRT) (OR=39.945, P=0.002) and hospitalization duration (OR=0.907, P=0) were independent prognostic factors in patients with IAC. Conclusion The conditions of IAC patients were generally severe and had poor prognosis. The most common fungus of IAC was Candida albicans, and the drug resistance rate of non-Candida albicans was high. Multivariate analysis showed that age, fever, CRRT, and the length of hospital duration were independent prognostic factors.
Key words Intra-abdominal infection; Candidiasis; Drug resistance; Risk factors
念珠菌是一种常见的机会致病菌,在正常健康人的口咽、消化道、泌尿道均有定植,随着医疗卫生的进步、各种有创操作技术的开展、免疫缺陷人群的增加,念珠菌导致的侵袭性感染病例明显增多[1]。既往流行病学研究、耐药监测、危险因素分析主要针对念珠菌血症展开,而腹腔念珠菌病(intra-abdominal candidiasis,IAC)作为临床上常见的深部真菌感染,临床表现无特异性、治疗花费高、培养阳性率低、分离菌株耐药率高,病死率可达25%~60%[2-4]。本研究通过回顾本院各病区连续7年IAC患者的临床数据,分析其临床特征、微生物学特点和死亡相关危险因素,以期为该病的诊疗提供参考依据。
1 材料与方法
1.1 研究对象
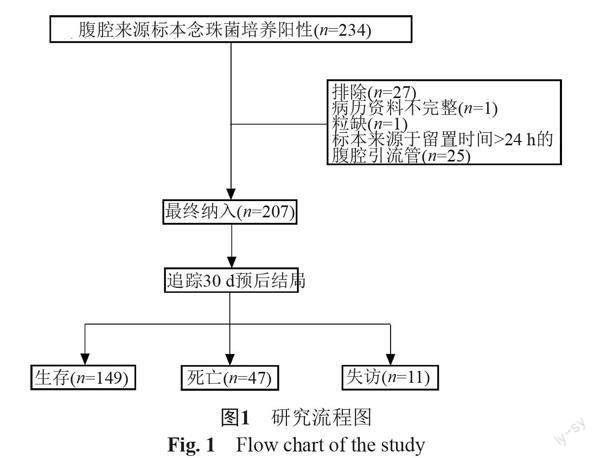
选择重庆医科大学附属第一医院2015年1月—2021年12月符合IAC诊断标准的患者,共207例。根据国际及我国专家共识,制定了纳入及排除标准[5-7]。
1.1.1 纳入标准
①年龄18岁以上;②经皮穿刺或手术获得的腹腔内坏死组织或化脓性标本直接显微镜检测到念珠菌、或培养生长念珠菌或组织病理见侵袭性念珠菌病特征性改变;③从胆汁或胆道內装置培养生长念珠菌;④留置时间少于24 h的腹腔引流管内培养生长念珠菌;⑤同一患者、同一次住院期间内多次腹水培养分离到的相同菌株的按1例处理;⑥多次腹水培养结果有多种念珠菌生长的,取第一次培养的念珠菌菌种;⑦病历资料完整。
1.1.2 排除标准
①中性粒细胞缺乏(中性粒细胞绝对计数<0.5×109/L);②骨髓或实体器官移植受者;③6个月内有侵袭性念珠菌病记录;④病历资料不完整。
1.2 研究流程图(图1)
1.3 伦理学
本研究通过重庆医科大学附属第一医院伦理委员会审批,审查批号为:2021年科研伦理2021-411。
1.4 观察指标
1.4.1 一般临床指标
性别、年龄、入院病区、基础疾病、临床表现、住院过程中是否入住ICU、手术、机械通气、留置导尿管、胃管、动静脉穿刺、连续肾脏替代治疗、全胃肠肠外营养、使用糖皮质激素、免疫抑制剂、化疗、输注血液制品、合并细菌感染情况以及收集实验室辅助检查结果。
1.4.2 药敏试验及抗真菌治疗相关指标
培养分离的念珠菌种类及体外药敏试验结果,抗真菌治疗药物种类及疗程。
1.4.3 预后指标
根据预后将患者分为30 d死亡组和30 d存活组。
1.5 统计学方法
采用SPSS 26.0软件进行数据统计分析。正态分布的计量资料以(x±s)表示,组间比较采用独立样本t检验;偏态分布的计量资料以中位数(四分位数)[M(P25, P75)]表示,组间比较采用非参数检验。计数资料以绝对数或百分比表示,组间比较采用χ2检验或Fisher精确检验。对30 d生存组和30 d死亡组的临床危险因素进行比较,将单因素分析中P<0.05的因素纳入二元Logistic回归进行多因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 流行病学特点
研究共纳入了207例IAC患者,其中男134例(64.73%),女73例(35.27%)。入院病区分布为:外科普通病房152例(73.43%),内科普通病房31例(14.98%),ICU 24例(11.59%)。不同病区间死亡率无统计学差异(χ2=3.229, P=0.199)。致病菌种中,白念珠菌占首位(118/207, 57.00%),其次分别为光滑念珠菌(41/207, 19.80%)、热带念珠菌(28/207, 13.53%)、近平滑念珠菌(9/207, 4.38%)、克柔念珠菌(9/207, 4.38%)、特纳里夫念珠菌(1/207, 0.48%)和无名念珠菌一例(1/207, 0.48%)。不同菌种之间死亡率无统计学差异(χ2值=4.193, P=0.381)。分离出致病菌年份分布为:2015年27例(13.00%), 2016年20例(9.70%),2017年16例(7.73%),2018年43例(20.80%),2019年36例(16.90%),2020年29例(14.00%),2021年37例(17.87%)。不同年份间死亡率无统计学差异(χ2=1.569, P=0.955)。
2.2 临床特征
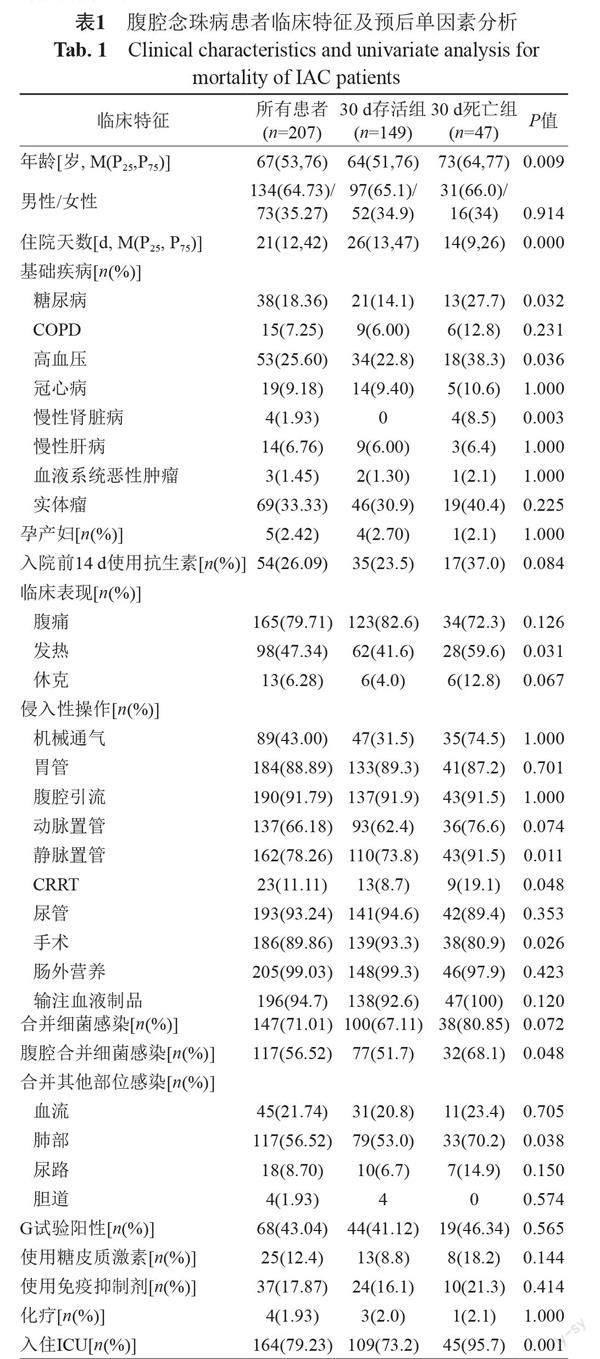
纳入的IAC患者中位年龄为67(53, 76)岁,中位住院天数为21(12, 42)d。大多数患者合并有基础疾病,依次为实体瘤69例(33.33%)、高血压53例(25.60%)、糖尿病38例(18.36%)、冠心病19例(9.18%)、慢性阻塞性肺疾病15例(7.25%)、慢性肝病14例(6.76%)、慢性肾脏病4例(1.93%)、血液系统疾病3例(1.45%)。IAC患者最常见的临床表现为腹痛,有165例(79.71%),其次为发热,有98例(47.34%)。绝大部分患者接受了不同的侵入性操作。IAC患者除本身腹腔真菌感染外,还常常合并腹腔细菌感染(56.52%),同时不同程度的合并其他部位感染。207例患者中149例存活,11例失访,失访率为5.31%,47例死亡,30d全因死亡率为23.98%。IAC患者临床特征总结具体见表1。
2.3 实验室检查结果
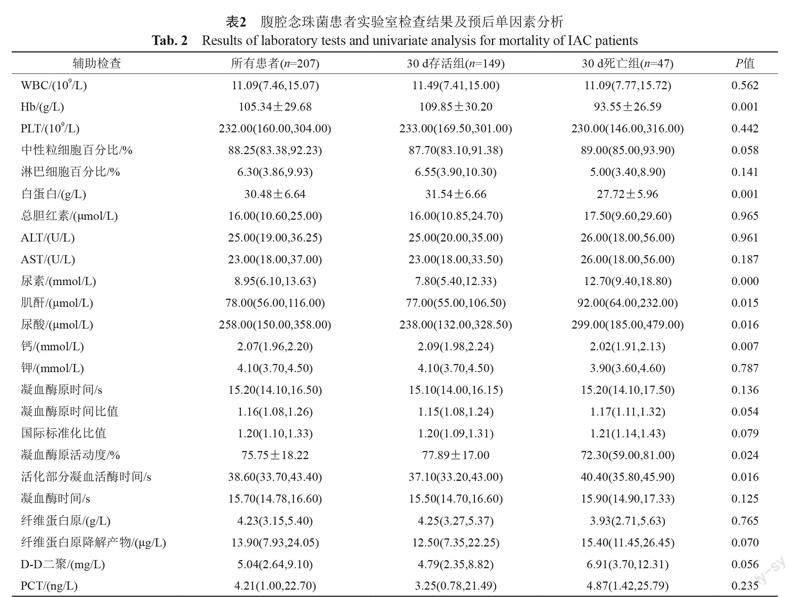
收集IAC患者取腹腔标本送检当天的实验室检查数据,具体见表2。
2.4 真菌药敏试验结果及抗真菌治疗情况
药敏试验结果显示:白念珠菌对氟康唑、伏立康唑及棘白菌素类的耐药率为0;而非白念珠菌则存在不同程度的耐药。不同菌种对抗真菌药物的耐药率情况具体见表3。
207例患者中有154例(74.4%)接受抗真菌药物治疗,其中114例(55.1%)单用唑类、10例(4.8%)单用棘白菌素类、30例(14.5%)联合使用唑类和棘白菌素类,统计分析发现抗真菌治疗药物种类以及疗程对IAC 30d预后无影响(P>0.05)。抗真菌治疗情况见表4。
2.5 IAC预后单因素分析
单因素分析显示:年龄、住院天数、糖尿病、高血压、慢性肾脏病、发热、静脉置管、CRRT、手术、腹腔合并细菌感染、肺部感染、入住ICU、血红蛋白、白蛋白、尿素、肌酐、尿酸、钙离子、凝血酶原活动度、活化部分凝血活酶时间与患者预后相关(P<0.05),见表1~2。
2.6 IAC预后多因素分析
将单因素分析中P<0.05的指标纳入二元Logistic回归,统计分析发现:年龄、住院天数、发热、CRRT是IAC患者预后的独立影响因素,见表5。
3 讨论
欧洲一项多中心回顾性研究显示IAC 30 d全因死亡率为27.0%,首位致病菌为白念珠菌(64.0%),其次为光滑念珠菌(16.0%)[8]。Ulrych等[9]在外科ICU中发现IAC 30d全因死亡率为25.0%,首位致病菌为白念珠菌(50.0%),其次为光滑念珠菌(21.4%)。国内一项多中心回顾性研究发现IAC病死率为25.12%,首位致病菌为白念珠菌(66.0%),其次为热带念珠菌(11.8%)和近平滑念珠菌(5.4%)[10]。本研究发现30 d全因死亡率为23.98%,与其他研究结果相似,同时发现致病菌中最常见的为白念珠菌(57.00%),其次为光滑念珠菌(19.80%)、热带念珠菌(13.53%)、近平滑念珠菌(4.38%)、克柔念珠菌(4.38%)。各项研究均显示白念珠菌为首位致病菌,但由于地区、人群和基础疾病等不同,非白念珠菌分布有差异。本研究中白念菌组和非白念菌组30 d死亡率无统计学差异(χ2=0.642,P=0.423)。
国内外指南均指出IAC治疗原则为尽早启动抗真菌药物治疗和采取措施控制感染源,药物治疗疗程取决于临床疗效和感染源控制情况,通常疗程至少10~14 d[6,11]。本研究纳入的207例患者中,154例(74.4%)接受药物治疗,中位疗程为13(7, 18) d,统计分析未发现抗真菌药物种类、疗程对30 d预后有影响,原因可能在于缺少对抗真菌药物治疗的时机、剂量、敏感性方面的综合评估。全球SENTRY抗真菌监测计划显示白念珠菌对氟康唑耐药率为0.5%,而光滑念珠菌、近平滑念珠菌和热带念珠菌对氟康唑的耐药率分别为7.8%、3.7%和3.3%[12]。中国侵袭性真菌监测网(CHIFNET)2015—2017连续3年监测数据显示,白念珠菌和近平滑念珠菌对氟康唑耐药率为4.1%和5.2%,而光滑念珠菌及热带念珠菌对氟康唑耐药率为10.2%和36.5%[13]。与其他研究相比,本研究分离菌中白念珠菌、光滑念珠菌和近平滑念珠菌对氟康唑耐药率较低(分别为:0、2.4%和0),原因可能在于白念珠菌对唑类普遍敏感,而光滑念珠菌及近平滑念珠菌分离株数相对较少(分别为41例、9例);但我国热带念珠菌对氟康唑的耐药率普遍较高,ERG11基因的A395T突变是其耐药的主要分子机制,既往有研究发现国内超过八成的唑类耐药热带念珠菌携带这一基因突变[14]。
本研究多因素Logistic回归分析显示年龄、发热、CRRT是死亡的独立危险因素,而住院天数为保护因素。国内外多项研究表明年龄是侵袭性念珠病死亡的独立因素,高龄患者往往机体免疫能力低下,合并更多基础疾病且更不易接受抗真菌药物治疗或感染源控制从而导致死亡率更高[15-16]。本研究发现发热患者预后不良,这提示我们在临床上发现IAC患者发热时,需尽早采取措施控制感染源、启动抗真菌治疗。另外我们发现CRRT是预后不良的危险因素,原因可能在于:一方面这部分患者全身炎症反应重、肾功能衰竭导致病情进展,另一方面行CRRT的同时可能改变药物的药动学影响抗真菌药物在人体的分布和代谢导致药效欠佳[17]。有研究显示感染性休克是念珠菌病患者死亡的独立危险因素[18],而本研究尚未观察到休克与预后不良的独立相关关系,与Lagunes等[19]研究结果相似。合并细菌感染是否影响患者预后生存结局尚有争议,Pieralli等[20]发现合并菌血症增加侵袭性念珠菌患者90 d死亡风险,而Vergidis等[21]对比念珠菌单独感染与合并细菌感染的IAC患者,发现死亡率无显著差别。本研究中所有患者住院期间均有抗细菌药物使用记录,单因素分析显示合并腹腔细菌感染与预后不良相关,但多因素分析未发现独立相关关系,尚需大样本人群进一步研究验证。既往研究表明念珠菌定植是呼吸机相关性肺炎发生、死亡的独立危险因素[22-23]。本研究单因素分析提示肺炎是IAC患者预后不良的危险因素,原因可能在于本研究纳入的人群中79.23%有入住ICU病史、43%有机械通气史,但本研究中肺炎的诊断主要基于影像学证据及临床表现,缺少病原学依据,因此尚不能明确念珠菌感染与肺炎发生、预后相关关系。本研究还观察到住院天数是30 d预后的保护因素,这与其他研究不一致,原因可能在于本研究中将放弃治疗、自动出院的这部分患者归为了死亡,这部分患者病情危重、疾病进展迅速、住院时间短暂。
本研究存在局限性:①作为单中心回顾性研究,病例数量有限,因此主要揭示本区域IAC的流行病学现状及临床特点;②预后指标为全因死亡率,而不是念珠菌歸因死亡率,可能存在其他因素对预后的干扰,IAC患者常伴随有细菌感染,本研究中存活组与死亡组总体细菌感染率未见明显差异,且多因素分析未发现细菌感染与预后不良相关关系;③ IAC包含不同疾病类型,如腹膜炎、腹腔脓肿和胆道感染等,未针对IAC的不同类型展开预后因素探究;④前期因医院未常规开展分离菌株对棘白菌素类药敏试验,故缺少部分药敏结果,且未对耐药菌株从分子层面进行耐药机制的探索。需进一步扩大地区、样本对IAC进行更全面、更深层次的研究。但本研究作为重庆地区病例数最多的IAC回顾性研究,丰富了本区域内IAC病例数,同时对IAC患者的临床辅助检查、分离菌药敏试验结果、危险因素资料收集较完备,能够为临床IAC的诊治提供一定参考依据。
综上所述,IAC患者病情危重、预后差,致病菌以白念珠菌为主,非白念珠菌耐药率高,多因素分析提示年龄、发热、CRRT、住院天数是IAC患者30 d死亡的独立影响因素。
参 考 文 献
Pappas P G, Lionakis M S, Arendrup M C, et al. Invasive candidiasis[J]. Nat Rev Dis Primers, 2018, 4: 18026.
Montravers P, Dupont H, Gauzit R, et al. Candida as a risk factor for mortality in peritonitis[J]. Crit Care Med, 2006, 34(3): 646-652.
Carneiro H A, Mavrakis A, Mylonakis E. Candida peritonitis: An update on the latest research and treatments[J]. World J Surg, 2011, 35(12): 2650-2659.
Rebolledo M, Sarria J C. Intra-abdominal fungal infections[J]. Curr Opin Infect Dis, 2013, 26(5): 441-446.
Bassetti M, Marchetti M, Chakrabarti A, et al. A research agenda on the management of intra-abdominal candidiasis: Results from a consensus of multinational experts[J]. Intensive Care Med, 2013, 39(12): 2092-2106.
中國成人念珠菌病诊断与治疗专家共识组, 朱利平, 翁心华, 等. 中国成人念珠菌病诊断与治疗专家共识[J]. 中华内科杂志, 2020, 59(1): 5-17.
Bassetti M, Azoulay E, Kullberg B J, et al. EORTC/MSGERC definitions of invasive fungal diseases: Summary of activities of the intensive care unit working group[J]. Clin Infect Dis, 2021, 72(Suppl 2): S121-S127.
Bassetti M, Righi E, Ansaldi F, et al. A multicenter multinational study of abdominal candidiasis: Epidemiology, outcomes and predictors of mortality[J]. Intensive Care Med, 2015, 41(9): 1601-1610.
Ulrych J, Adámková V, Matek J, et al. Intra-abdominal candidiasis in surgical intensive care unit-epidemiology characteristics and trends[J]. Epidemiol Mikrobiol Imunol, 2020, 69(2): 57-63.
郑慧君, 陈存荣, 罗浩腾, 等. 腹腔念珠菌病临床特点及死亡影响因素分析的多中心回顾性研究[J]. 中华消化外科杂志, 2021, 20(11): 1177-1183.
Pappas P G, Kauffman C A, Andes D R, et al. Clinical practice guideline for the management of candidiasis: 2016 update by the infectious diseases society of America[J]. Clin Infect Dis, 2016, 62(4): e1-50.
Pfaller M A, Diekema D J, Turnidge J D, et al. Twenty years of the SENTRY antifungal surveillance program: Results for Candida species from 1997—2016[J]. Open Forum Infect Dis, 2019, 6(Suppl 1): S79-S94.
Xiao M, Chen S C, Kong F, et al. Distribution and antifungal susceptibility of Candida species causing candidemia in China: An update from the CHIF-NET Study[J]. J Infect Dis, 2020, 221(Suppl 2): S139-S147.
Fan X, Xiao M, Zhang D, et al. Molecular mechanisms of azole resistance in Candida tropicalis isolates causing invasive candidiasis in China[J]. Clin Microbiol Infect, 2019, 25(7): 885-891.
王昊, 吴大玮, 尹梅, 等. 腹部手术后并发念珠菌血行感染患者临床特征和死亡危险因素分析[J]. 中华普通外科杂志, 2015, 30(1): 50-53.
Dimopoulos G, Matthaiou D K, Righi E, et al. Elderly versus non-elderly patients with intra-abdominal candidiasis in the ICU[J]. Minerva Anestesiol, 2017, 83(11): 1126-1136.
Baud F J, Jullien V, Secrétan P H, et al. Are we correctly treating invasive candidiasis under continuous renal replacement therapy with echinocandins? Preliminary in vitro assessment[J]. Anaesth Crit Care Pain Med, 2021, 40(1): 100640.
Li J, Li Y, Gao Y, et al. Prediction of prognostic risk factors in patients with invasive candidiasis and Cancer: A single-centre retrospective study[J]. Biomed Res Int, 2022, 2022: 7896218.
Lagunes L, Rey-Pérez A, Martín-Gómez M T, et al. Association between source control and mortality in 258 patients with intra-abdominal candidiasis: A retrospective multi-centric analysis comparing intensive care versus surgical wards in Spain[J]. Eur J Clin Microbiol Infect Dis, 2017, 36(1): 95-104.
Pieralli F, Dentali F, Giusti M, et al. Clinical characteristics, management and outcome of patients with invasive candidiasis hospitalized in Internal Medicine Units: Findings from a registry by the Italian Scientific Society FADOI[J]. Infection, 2021, 49(2): 277-285.
Vergidis P, Clancy C J, Shields R K, et al. Intra-abdominal Candidiasis: The importance of early source control and antifungal treatment[J]. PLoS One, 2016, 11(4): e0153247.
Roux D, Gaudry S, Khoy-Ear L, et al. Airway fungal colonization compromises the immune system allowing bacterial pneumonia to prevail[J]. Crit Care Med, 2013, 41(9): e191-199.
Delisle M S, Williamson D R, Albert M, et al. Impact of Candida species on clinical outcomes in patients with suspected ventilator-associated pneumonia[J]. Can Respir J, 2011, 18(3): 131-136.
收稿日期:2022-11-10
作者簡介:刘静,女,生于1996年,硕士,主要研究方向为感染性疾病,E-mail: liujane45@163.com
*通信作者,E-mail: jiabei@hospital.cqmu.edu.cn

