机器人辅助超精细被膜解剖技术在甲状腺癌手术中的应用:附1 045例报告
覃湘泉,赵晶晶,罗佳,曾令娟,范林军
(中国人民解放军陆军军医大学第一附属医院 乳腺甲状腺外科,重庆 400038)
方法:回顾性分析中国人民解放军陆军军医大学第一附属医院2018 年6 月—2022 年5 月应用机器人辅助SMCD 技术完成TC 根治手术的1 045 例患者临床资料。
结果:1 045 例患者均顺利完成机器人手术,其中,214 例(20.5%)行单侧腺叶切除+单侧中央区淋巴结清扫,342 例(32.7%)行甲状腺全切+单侧中央区淋巴结清扫,317 例(30.3%)行甲状腺全切+双侧中央区淋巴结清扫,157 例(15.0%)行甲状腺全切+双侧中央区淋巴结+单侧侧方清扫,15 例(1.4%)行甲状腺全切+双侧中央区淋巴结+双侧侧方清扫。除了进行侧方清扫的172 例(16.5%)患者采用经双侧乳晕和腋窝(BABA)入路外,其余873 例(83.5%)均采用经单侧腋窝双侧乳晕(UABA)入路完成,平均手术时间为(151.74±59.62)min。行甲状旁腺移植38 例(3.6%),336 例(32.2%)患者术后行131I 治疗;术后发生了暂时性甲状旁腺功能减退245 例(23.4%),永久性甲状旁腺功能减退7 例(0.7%);术后发生了暂时性声音嘶哑4 例(0.4%);术后发生局部复发3 例(0.3%)。单因素与多因素分析均显示手术切除范围是发生暂时性甲状旁腺功能减退的影响因素(HR=1.51,95% CI=0.90~2.49,P<0.001;HR=1.20,95% CI=1.00~1.43,P=0.049)。
结论:机器人TC 手术安全彻底,UABA 入路能够胜任机器人甲状腺全切+中央区清扫,而BABA 则是行侧方淋巴结清扫更适合的选择。同时机器人辅助下SMCD 的应用有助于保护甲状旁腺功能,减少永久性甲状旁腺功能低下的发生。
甲状腺癌(thyroid cancer,TC)的发病率有日益增多的趋势[1],外科手术是主要的治疗手段[2-3]。传统开放手术在颈部形成的疤痕可能会影响颈部美观及生活质量[4-6]。腔镜手术能避免颈部切口,保护颈部外观,但传统腔镜的长直器械容易形成“筷子”效应,影响手术精准度[7]。由于机器人手术设备放大的3D 视野以及仿真手腕设计的内关器械可以进行更精细的操作,因此机器人手术系统在甲状腺外科的应用改变了甲状腺手术的现状,扩展了腔镜手术的适用范围[8],机器人辅助手术已成为甲状腺外科重要的手术方式之一[9]。中国人民解放军陆军军医大学第一附属医院自2014 年7月—2023年10月已完成机器人甲状腺手术2 300余例,2018 年6 月以来在TC 手术中采用了机器人超精细被膜解剖 (super-meticulous capsular dissection,SMCD)技术,目前行该手术并完成1 年以上随访的TC 患者达1 045 例,本研究对此部分数据总结分析,探讨机器人SMCD 在TC 手术中的应用效果与安全性。
1 资料与方法
1.1 研究对象
选择2018 年6 月—2022 年5 月在中国人民解放军陆军军医大学第一附属医院乳腺甲状腺外科接受机器人手术治疗的1 045 例TC 患者为研究对象。纳入标准:⑴ 年龄18~75 岁;⑵ 诊断为TC;⑶ 术中采用机器人辅助SMCD 技术;⑷ 术前术后临床病理资料完整并按时进行复查随访。本研究经中国人民解放军陆军军医大学第一附属医院生物伦理委员会批准[批准号:(B)KY2022214],并且由于数据的追溯性,获得了知情同意的豁免。
1.2 手术方法
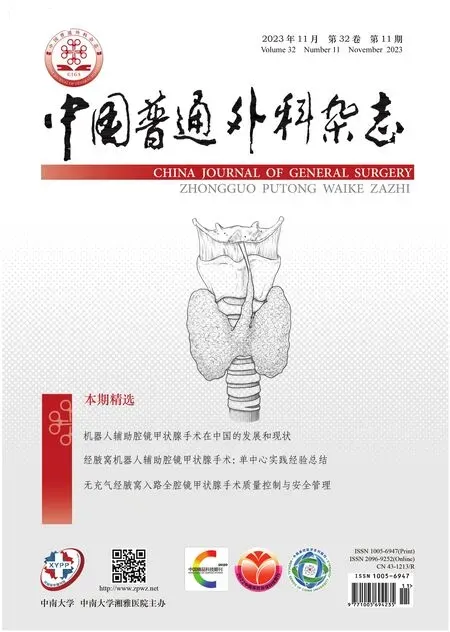
1.2.1 体位与切口 患者取仰卧位,肩背部垫高,头后仰颈过伸。麻醉插管常规使用神经监测导管。采用单侧腋窝双侧乳晕(unilateral axilla-bilateral areola,UABA)入路(图1),需做侧方清扫者选用经双侧乳晕和腋窝 (bilateral axillo-breast approach,BABA)入路(图2),具体方法参见文献[10]。此处仅简述UABA 入路的建立方法:标记右侧腋窝、双侧乳晕内侧缘作为Trocar 穿刺入口,其中腋窝切口位于腋中线与腋横纹的交叉点。沿标记切口及穿刺路径皮下注入肾上腺素盐水(1∶30 万,含罗哌卡因2 支,10 mL∶23.8 mg/支) 约300 mL,使其充分肿胀并置入Trocar。
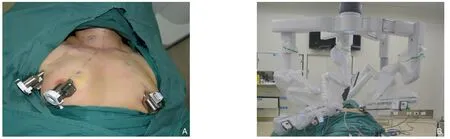
图1 UABA入路 A:Trocar置入后;B:Da Ⅴinci Xi®机械臂与Trocar相连接后,插入专用操作器械Figure 1 UABA approach A: Ⅴiew after Trocar placement; B: Ⅰnsertion of specialized instruments after connection of the Da Ⅴinci Xi® robotic arm with the Trocar

图2 BABA入路 A:Trocar置入后;B:患者术后照Figure 2 BABA approach A: Ⅴiew after Trocar placement; B: Postoperative photograph of the patient
1.2.2 操作空间建立与皮瓣游离 将机械臂分别与相应的Trocar 连接,充入CO2建立初始操作空间,充气压力为6~7 mmHg(1 mmHg=0.133 kPa),流量20 L/min 以上。采用电凝钩或与超声刀相结合的方式经颈阔肌深面、颈前静脉浅面游离皮瓣。皮瓣游离范围下自胸骨柄上缘,上至甲状软骨上缘,两侧至胸锁乳突肌中线以外(图3)。
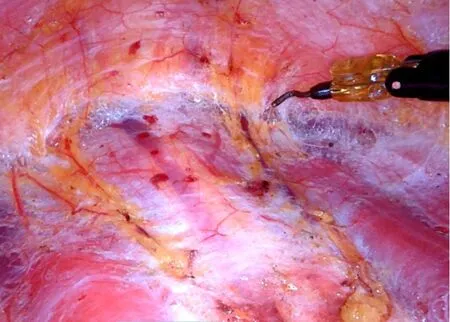
图3 术中皮瓣游离完成后(皮瓣游离的层次位于颈阔肌深面,颈前静脉浅面)Figure 3 After completion of the intraoperative flap detachment (the detachment planes of the flap within the deep plane of the platysma and the superficial plan of to the anterior jugular vein)
1.2.3 甲状腺切除(以右侧为例) 用电凝钩切开颈白线,在锁骨上缘与胸锁乳突肌外缘交汇处经皮肤置入甲状腺腔镜专用拉钩,向侧方牵拉带状肌,显露甲状腺。经颈部皮肤向甲状腺实质内注入纳米炭混悬液0.1~0.2 mL 用于示踪中央区淋巴结同时负显甲状旁腺。采用超声刀沿气管中线切断甲状腺峡部,双极抓钳提起甲状腺下极,超声刀依次切断甲状腺下极血管、甲状腺中静脉以及甲状腺上极的血管分支,注意保留下位甲状旁腺及其血供。采用SMCD 技术[11]保留甲状腺背侧的真被膜以完整保留甲状旁腺及其血供(图4)。如肿瘤侵及后被膜时以肿瘤根治为第一原则彻底切除受侵的筋膜及其周围组织。游离甲状腺至喉返神经入喉处时,显露并保护喉返神经并确保能量器械操作安全距离。切断Berry 韧带,高位切断甲状腺锥状叶。超声刀切断甲状腺上极,完整切除右侧甲状腺。相同的方法切除左侧甲状腺。

图4 右侧甲状腺叶切除过程中采用SMCD技术对右下甲状旁腺(电凝钩所指处)进行保留Figure 4 Preservation of the right inferior parathyroid gland (indicated by the electrosurgical hook)using the SMCD technique during the right thyroid lobotomy
1.2.4 中央区淋巴结清扫(以右侧为例) 从气管前方开始,双极抓钳提起气管前方的脂肪淋巴组织,用电凝钩或超声刀自气管左缘、胸骨柄上缘向右游离气管前方的脂肪淋巴组织,此处常有甲状腺最下血管和供应气管和胸腺的血管,需用超声刀或双极钳仔细凝闭。将气管前方游离的组织向右侧牵拉,沿气管右缘向深面游离;于中央区外侧显露右侧颈总动脉,切开颈动脉鞘,将中央区组织向内侧或外侧牵拉,显露喉返神经,将喉返神经浅面和深面的中央区淋巴组织自下而上游离并整块切除(图5)。

图5 UABA 入路行右侧甲状腺切除+右中央区清扫后[右下甲状旁腺(黑色箭头)保存完好,右侧喉返神经(蓝色箭头)四周淋巴结已彻底清扫]Figure 5 After performing right thyroidectomy and central neck dissection via the UABA approach [well preservation of the right inferior parathyroid gland (indicated by the black arrow), and thorough clearance of the lymph nodes around the right recurrent laryngeal nerve (indicated by the blue arrow)]
1.2.5 神经监测 甲状腺切除以及中央区清扫过程中常规使用神经监测仪。
1.2.6 侧方淋巴结清扫(以右侧为例) 需作侧方淋巴结清扫者皮瓣游离范围需上至颌下腺后上缘。将患者头部向左偏斜,于锁骨上缘游离胸锁乳突肌胸骨头与锁骨头之间的间隙,显露肩胛舌骨肌与颈内静脉,经皮肤置入腔镜拉钩或以7 号丝线经皮缝合悬吊并向外侧牵开胸锁乳突肌锁骨头,充分显露Ⅳ区及部分Ⅲ区,保留肩胛舌骨肌,以胸锁乳突肌后外侧缘为界自锁骨层面或静脉角向上将颈内静脉后方及外侧、椎前筋膜浅面脂肪淋巴组织向上游离,保留颈横动脉,自肩胛舌骨肌下缘切除右侧Ⅳ区淋巴脂肪组织。游离胸锁乳突肌内侧缘并向外侧牵开,显露中上段颈内静脉,自肩胛舌骨肌上缘水平向上沿右颈内静脉外侧缘、颈内静脉后方和前方及其与胸锁乳突肌外缘之间的脂肪淋巴组织,从椎前筋膜浅面向上游离至二腹肌后腹水平,显露副神经上段,神经探测仪以3 mA电流监测副神经功能,完整切除Ⅲ区及Ⅱ区脂肪淋巴组织(图6)。

图6 BABA 入路行右侧方淋巴结清扫后(电凝钩所指为副神经)Figure 6 After performing right lateral lymph node dissection through the BABA approach (the electrosurgical hook pointing to the accessory nerve)
1.2.7 标本取出、放置引流 经左侧乳晕或者右侧腋窝Trocar 路径取出标本,用500 mL 以上灭菌蒸馏水冲洗术野,4-0 可吸收线间断缝合关闭颈白线,于甲状腺残腔放置引流管经腋窝或乳晕切口引出并固定。
1.3 术后注意事项与处理
⑴ 术后隧道区域尤其是左侧胸壁取标本的隧道常规采用专用沙袋或食用盐袋压迫6 h 以上。⑵ 第1 天常规检测血清甲状旁腺素和血钙,术后有低钙症状者可静脉或口服补充钙剂。血钙低于2.0 mmol/L 定义为低钙血症。术后引流液颜色淡黄,引流量<20 mL/d 时拔除引流管。⑶ 术后7 d 内开始进行TSH 抑制治疗。⑷ 根据中国甲状腺癌诊治指南2018 版对中危以上且进行甲状腺全切的患者行放射性131I 治疗。⑸ 首次复查时间为术后6~8 周,此后3~6 个月复查甲状腺功能以调整左甲状腺素片的用量,连续2 次无需调整药量者可延至每年复查1 次。颈部超声以及胸部CT 等检查等根据具体病情可1~2 年复查1 次以了解有无肿瘤复发。
1.4 观察指标
分析TC 患者性别、 年龄、 体质量指数(BMI)、淋巴结状况、肿瘤分期、肿瘤位置、病理诊断、手术方式、甲状旁腺移植数量、131I 治疗等临床特征;统计手术时间、手术后甲状腺功能低下及声音嘶哑等并发症发生率,并分析甲状旁腺功能减退的影响因素。
1.5 统计学处理
使用SPSS 27.0 统计软件进行数据分析。计量资料采用均数和标准差(±s)表示,计数资料采用例数(百分比)[n(%)]表示。采用单因素与多因素Cox 回归方法分析相关并发症的影响因素,P<0.05 为差异有统计学意义。
2 结 果
2.1 一般情况
所有患者均顺利完成机器人手术。1 045 例患者中,男性233 例(22.3%),女性812 例(77.7%);平均年龄(39.70±10.68) 岁;BMI 均值为(23.20±3.22) kg/m2;术后病理结果:乳头状癌1 030 例(98.6%)、滤泡癌10例(1.0%)、髓样癌5例(0.5%)。1 045 例中214 例(20.5%)患者进行了单侧腺叶+单侧中央区淋巴结清扫术,342 例(32.7%)患者进行了全切+单侧中央区淋巴结清扫术;317 例(30.3%)患者进行了全切+双侧中央区淋巴结清扫术;157 例(15.0%) 患者进行了单侧侧方清扫术;15 例(1.4%)患者进行了双侧侧方清扫术。除了进行侧方清扫的172 例(16.5%)患者采用BABA 入路外,其余873 例(83.5%)均采用UABA 入路完成。平均手术时间为(151.74±59.62)min,住院费用为(52 170.91±13 738.64)元。15 例(1.4%)术后隧道出血,均发生在术后6 h 内,经过局部冲洗引流及加压包扎,恢复良好,未发生过颈部手术区域出血。9 例(0.9%)隧道区域感染,经局部抗生素盐水冲洗引流,全身抗感染后恢复顺利。11 例(1.1%)乳糜漏,其中3 例发生在中央区,8 例发生在左侧方淋巴结清扫后,均经保守治疗包括无脂饮食、局部加压包扎、铜绿假单胞注射液局部注射等措施治愈。术后4 例(0.4%) 患者发生了暂时性声音嘶哑,均在1~4 个月内完全恢复,无永久性声音嘶哑发生。38 例(3.6%) 进行了甲状旁腺移植,245例(23.4%)患者术后发生了暂时性甲状旁腺功能减退,其中7 例(0.7%)患者术后发生了永久性甲状旁腺功能减退,7 例患者中有3 例患者进行了全切加单侧中央区淋巴结清扫,4 例患者进行了全切加双侧中央区淋巴结清扫,均没有进行甲状旁腺移植。此外,336(32.2%)例患者术后进行了131I 治疗(表1)。
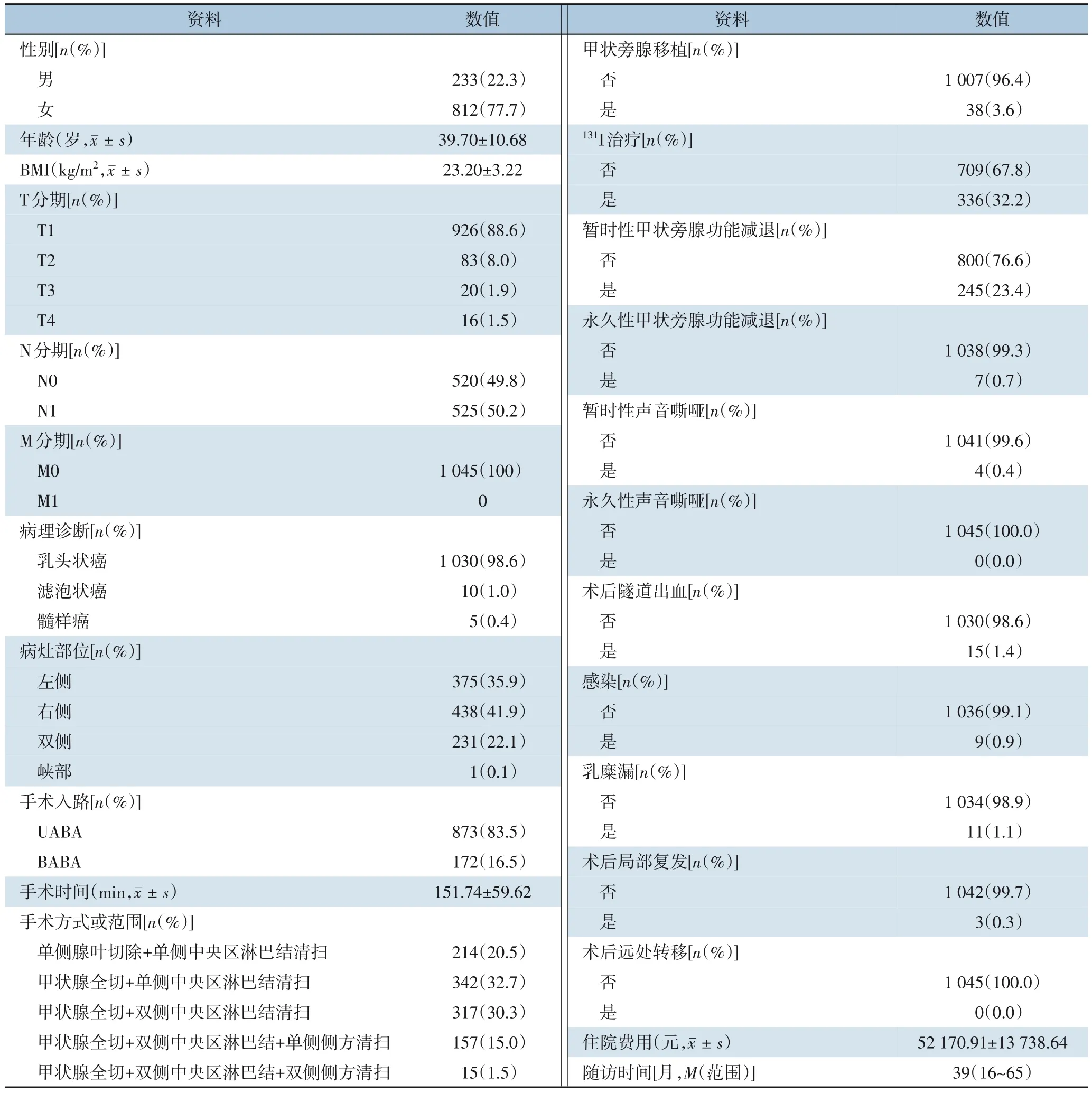
表1 1 045例机器人手术TC患者的临床特征Table 1 Clinical characteristics of 1 045 TC patients undergoing robotic thyroid surgery
2.2 患者术后复发转移情况
经过14~61 个月(中位37 个月)的随访,除了1 例患者术前即有远处转移外,3 例(0.3%)患者术后发生局部复发,均为侧方淋巴结复发,而甲状腺区域以及中央区均未发现有复发灶。局部复发患者均为术后复查过程中超声检查发现并经细针穿刺确诊,没有患者发生新的远处转移或死亡。其中2 例为未行手术区域的侧方淋巴结复发,经过再次手术(1 例行机器人侧方清扫,1 例行开放侧方清扫)及131I 治疗后效果良好。1 例为曾经行侧方清扫的侧方淋巴结复发,目前进行甲状腺抑制治疗,病灶仍在观察中(表2)。
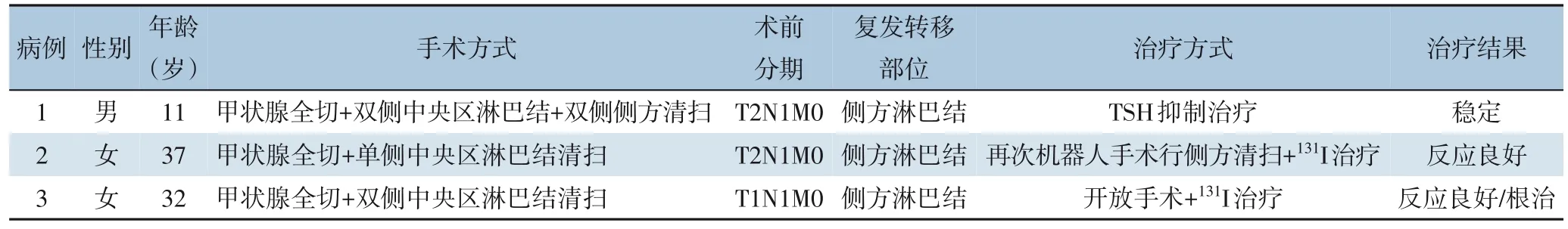
表2 术后复发转移患者的临床资料Table 2 Clinical data of patients with postoperative recurrence and metastasis
2.3 甲状旁腺功能减退发生的影响因素分析
单因素分析与多因素分析中,手术切除范围是患者发生暂时性甲状旁腺功能减退的影响因素(P<0.05),其中手术切除范围的增加是发生术后暂时性甲状旁腺功能减退的危险因素(HR=1.51,95%CI=0.90~2.49,P<0.001;HR=1.20,95%CI=1.00~1.43,P=0.049)(表3)。此外,对永久性甲状旁腺功能减退的影响因素进行分析,结果未发现有统计学意义的影响因素(P>0.05)。

表3 暂时性甲状旁腺功能减退影响因素分析Table 3 Analysis of factors for transient hypoparathyroidism
3 讨 论
TC 是目前内分泌系统最常见的恶性肿瘤,其发病率有逐年上升趋势[12],尤其以甲状腺乳头状癌最为显著[13],此外女性发病率明显高于男性[14]。手术治疗是目前最有效的根治方法[15],研究报道TC 患者的术后复发率为5%~10%[16],在本研究中采用了UABA[10]以及BABA 入路[17]对1 045 例TC 患者进行了机器人手术,无1 例中转,在中位随访时间37 个月期间,0.3%的患者术后发生局部复发,没有患者发生远处转移或死亡,其复发率低于大多数开放与腔镜手术的复发率文献的报道[18],说明机器人手术能够超过腔镜手术甚至超过开放手术的根治效果。
通过对复发情况分析,发现在3 例局部复发的病例中,且仅有1 例(0.001%)发生在手术区域复发。分析其术前影像学检查发现曾提示右侧颈部多发肿大融合的淋巴结,且有多个超过2 cm 的淋巴结,超越了机器人手术共识[19-20]建议的侧方清扫的适应证。其余2 例则由于术前评估不到位,发生了未手术区域的侧方淋巴结复发。文献[21]报道显示有颈侧区淋巴结转移者常有较高的局部复发率,为了减少机器人手术后侧方区域复发机会需要作好术前评估,准确把握侧方清扫的适应证。而对于术前有侧方淋巴结肿大或疑转移者进行穿刺或直接进行清扫。
达芬奇机器人手术系统是一种高级的腔镜控制系统[8],由于具有机器人扶镜、远程操控、放大10 倍以上的3D 视野、具有7 个自由度可灵活操作的内关切器械(EndoWrist®)[22]、能够过滤人手无效抖动以及按比例缩小动作幅度等特点,机器人手术适应证以及精准度等方面可以明显超越腔镜手术甚至能够做到比传统开放手术更加精细的操作[9],也解决了腔镜手术器械的操作盲区[23-24]。目前已报道的机器人甲状腺手术入路与腔镜手术入路基本相同,包括:BABA 入路[17]、经腋窝入路(transaxillary approach, TAA)[25]和 经 口 入 路(transoral robotic thyroidectomy,TORT)[2]等,每种手术入路均有其自身的优缺点以及适应证[26]。其中TORT 适应的患者范围相对较窄,而BABA 机器人甲状腺手术应用最多。UABA 入路相比BABA 入路减少1 个腋窝切口及相应的隧道区域的创伤,理论上更加微创。在本研究中,采用UABA 入路完成了873 例(83.5%)手术,包括205 例单侧腺叶+单侧中央区淋巴结清扫术,342 例全切+单侧中央区淋巴结清扫术,317 例患者进行了全切+双侧中央区淋巴结清扫术,说明UABA 入路能胜任机器人甲状腺全切+中央区清扫。而采用BABA 入路均顺利完成172 例侧方清扫的经验说明BABA 入路对需要行较大范围的颈侧方清扫时是更合适的选择。
术后出血是甲状腺术后常见并发症,尤其是手术区域的出血可能导致气管受压甚至危及生命,本研究中发现1 045 例机器人甲状腺术后均未发生颈部手术区域的出血,进一步说明了机器人甲状腺手术的安全性。有15 例(1.4%)患者发生了术后隧道出血,其发生率与开放甲状腺术相当于或甚至低于开放甲状腺手术中的术区出血发生率[27]。由于本研究中采用的是隧道区域皮下注射肾上腺素生理盐水后通过直接穿刺的方法置入Trocar。如果注射不够或不均匀可能会导致术后隧道区域的出血,因此要求肾上腺素盐水注射时要充分足量,术后6 h 内需密切观察隧道区域局部变化,如出现血肿及时清理引流。
甲状腺的手术是Ⅰ类手术,理论上感染风险较低,以往文献报道开放甲状腺手术后几乎不发生感染[28-29],本研究中有9 例(0.9%)患者发生了隧道区域感染,略高于文献报道。笔者分析一方面是以往的研究报道的样本量较小,目前还未有大样本量综合报道,另一方面也可能是机器人手术中的无菌区域除了手术区域外,机械臂需用无菌套包装,机械臂无菌区域可能高于台上助手的肩部甚至头部以上,台上操作过程中容易被助手的头部触碰,进而引起术区污染,因此要求助手在配合过程中需随时注意无菌操作,最大限度减少术区污染。
经过标准的甲状腺根治性切除手术后患者大多预后良好[30],但是手术治疗导致的相关并发症对患者的生活质量有明显的影响[31]。甲状旁腺功能减退症是TC 术后常见的并发症,术中损伤甲状旁腺血供或甲状旁腺被误切是导致术后甲状旁腺功能减退症的主要原因[32]。既往的研究结果显示,机器人甲状腺手术后甲状旁腺功能保护方面能够达到甚至超过开放手术的效果[11],但由于国内1 000 例以上的机器人甲状腺手术的报道较少,因此对机器人甲状腺手术后甲状旁腺功能减退症的数据尚缺乏代表性或证据不充分。在本研究结果中,患者的甲状旁腺移植率为3.6%,低于以往的研究[33]结果。此外23.4%患者术后发生暂时性甲状旁腺功能减退症,0.7%患者术后发生永久性甲状旁腺功能减退症,同样低于前期研究[34]报道。对此笔者分析主要有以下两方面原因:第一,由于甲状旁腺体积微小,颜色与脂肪类似,解剖位置与甲状腺关系密切,其供应血管极其微细,常规开放手术多采用传统的精细被膜解剖技术尽量紧贴甲状腺真被膜切除甲状腺以避免甲状旁腺被误切,然而由于常规开放和腔镜手术视野和操作器械的限制,常常会发生误切甲状旁腺或损伤其血供的情况。达芬奇机器人手术设备由于具有放大的3D 视野及灵活的内关节器械,能够进行更精细的操作。第二,为了更好地保护甲状旁腺及其血供,笔者团队最先提出并实施了SMCD 技术。其操作要点保留甲状腺背侧的真被膜直至甲状腺上极,SMCD 的应用能够在完整切除甲状腺的同时更好地保护A1 型、A2 型甲状旁腺及其血供,甚至能够发现并原位保留A3 型旁腺,从而明显降低术后暂时性和永久性甲状旁腺功能减退症的发生率[35]。此外,通过单因素和多因素Cox 比例风险分析发现手术切除范围的增加是发生术后暂时性甲状旁腺功能减退症的危险因素,这可能是手术切除范围较大导致损伤或误切甲状旁腺的机会更多,而且病灶较大者容易侵及甲状腺被膜,而此时则不能追求甲状腺真膜以及甲状旁腺的原位保留,而应以肿瘤的根治性切除放在首位,从而影响了甲状旁腺保留效果。
喉返神经损伤可引起术后声音嘶哑,部分患者可能会出现永久性声音嘶哑,从而严重影响患者术后的生活质量[26]。因此无论是机器人手术还是传统手术均需充分重视喉返神经的保护。在本研究中,4 例(0.4%)患者术后发生暂时性声音嘶哑,明显低于以往研究[36]报道。其主要原因是机器人的设备与器械优势在理论上比开放手术更易辨识并保护喉返神经,并且通过精细操作以及使用喉返神经监测仪,同时在喉返神经附近使用能量器械时保持安全距离(一般为2 mm 以上),遵守SMCD 技术原则,使喉返神经损伤的发生率降至最低。
此外,由于本研究为单臂单中心回顾性研究,因此不排除混杂因素的影响导致的结果存在偏移,需要进一步设计多中心前瞻性随机对照试验来进一步验证结果。
综上所述,机器人TC 手术安全彻底,UABA入路能够胜任机器人甲状腺全切+中央区清扫,而BABA 则是行侧方淋巴结清扫更适合的入路。同时机器人手术中技术的应用有助于保护甲状旁腺功能,减少永久性甲状旁腺功能低下的发生。
利益冲突:所有作者均声明不存在利益冲突。
作者贡献声明:覃湘泉、赵晶晶负责论文撰写、数据整理、统计学分析与表格制作;罗佳负责数据整理、统计学分析;曾令娟负责对研究进行指导、质控及提供经费支持;范林军负责手术操作、研究设计与指导以及论文修改与经费支持。